Введение
В современное время отсутствуют единые рекомендации по совместному сну новорождённых и грудных детей с их родителями, в частности, матерями. В силу отсутствия подобных рекомендаций практика в разных странах является разной — где-то специалисты одобряют совместный сон, где-то даже запрещают.
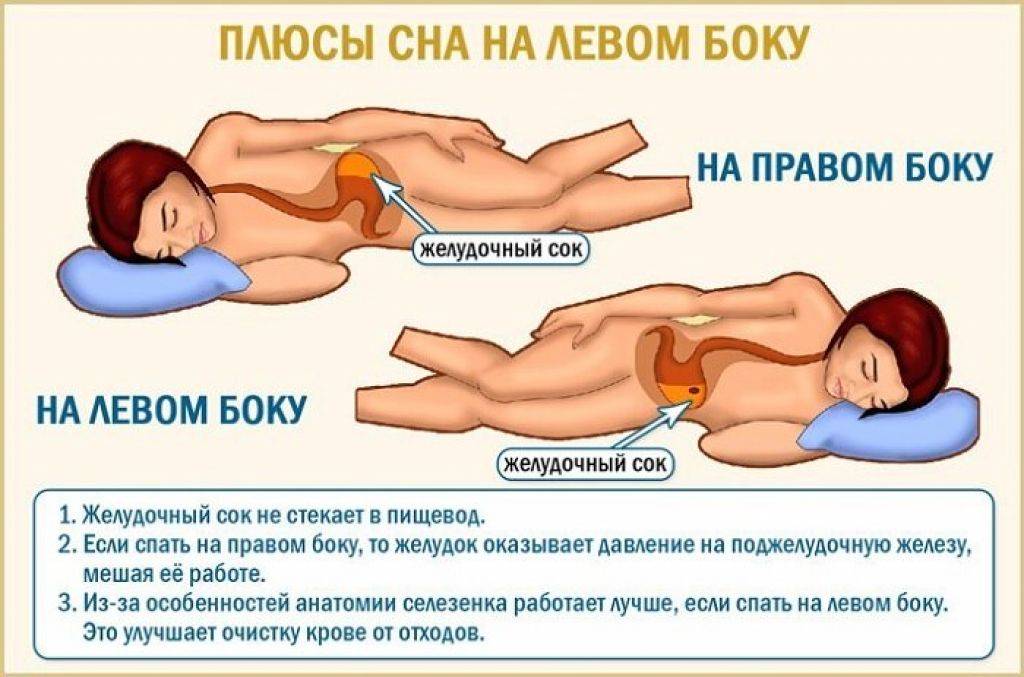
Почему одобряют или запрещают? Известно, что совместный сон грудного ребёнка с его мамой связан со многими положительными изменениями. В первую очередь с исключительно грудным вскармливанием и близкой связью между мамой и её малышом (подробнее в статье «Совместный сон с грудным ребёнком: за и против»). Однако в некоторых ситуациях совместный сон может стать причиной неблагоприятного исхода — внезапной смерти ребёнка. Например, в Америке частота синдрома внезапной смерти младенцев в 2018 году составила 35 случаев на 100 000 детей , в Великобритании — 30 случаев на 100 000 детей , в России, по данным ПИК — 0.4 случая на 100 000 детей .
В силу отсутствия локальных рекомендаций по совместному сну грудных детей и их матерей во многих развитых странах адаптированы и используются рекомендации Американской академии педиатрии (ААР). В соответствии с рекомендациями ААР совместный сон грудных детей с родителями — матерью — не одобряется и признан нежелательным даже при отсутствии неблагоприятных факторов во избежание повышения риска синдрома внезапной смерти младенцев .
Познакомимся в рекомендациями ААР.
Секрет № 7 Маленькое дело или большое — вы все равно молодец, каждый день
Несмотря на то, что моя жизнь повернулась на все сто восемьдесят градусов, я открыла в себе много новых ресурсов!
1 Я научилась чувствовать, а не думать. Это очень помогло в понимании своего ребенка. Только прислушиваясь к плачу, а потом к своему внутреннему голосу, мне удавалось почти безошибочно определять причину плача.
2 Я научилась делать огромное количество дел очень быстро. Ни один тайм-менеджмент не смог меня научить так четко и с максимальной продуктивностью планировать время. Когда малыш засыпал, начинался обратный отсчет «у вас осталось один час пятьдесят восемь минут», и я успевала все! Переделав массу дел по дому, накормив и вычесав кота, полив цветы, постирав, погладив, помыв полы и приготовив обед за сорок минут, оставшиеся час двадцать я могла полежать в тишине на кровати.
3 Я научилась слышать себя и контролировать свой перфекционизм. Много работала над своими чувствами. Сложнее всего было победить чувство вины — что периодически лежала без сил и на несколько минут оставляла ревущего малыша одного. Иногда повышала голос, директивно укладывала спать, преодолевая его сопротивление.
4 Я стала креативнее
Малышу не важно, что ты седьмой раз за ночь встаешь его кормить — чтобы уснуть, обязательно нужен спектакль или игра. И обязательно что-нибудь новенькое
5 Я научилась гибкости: быстро перестраивать себя и свой режим под нужды ребенка. Каждый день был разным, по мере его взросления менялся и режим дня: вот мы спим три часа, бодрствуем один, потом два на два, сейчас можем бузить четыре-пять часов без перерыва и дремать всего тридцать минут. Все это перестало меня раздражать, и я научилась адаптироваться, получать удовольствие от общения с ним. Хотя, поверьте, это было очень непросто.
Сейчас моему Семену одиннадцать месяцев. Я продолжаю проживать с ним все периоды и учиться вместе: играть, кушать, переворачиваться, ходить, манипулировать предметами. И каждый день, несмотря на бессонные ночи, сутками непрерывный плач от прорезывания зубов, проблемы с животиком, онемевшие руки и спину, вполне компенсируются всего одной его улыбкой с утра. Всего одной, но самой дорогой на свете!
Плюсы совместного сна
- Мама лучше высыпается. Ей не надо 100500 раз за ночь подскакивать, чтобы проверить, все ли в порядке с малышом, покормить и сменить ему подгузник. Заворочался крошка – даем поесть и благополучно досыпаем.
- Ребенок спит крепче и спокойнее. Малышу уютнее, когда он чувствует тепло маминых объятий. Как заверяют детские психологи, проснуться в одиночестве для детки – стресс, и его крик означает: «Они меня бросили, я должен справляться сам, как же так?!».
- Проще наладить грудное вскармливание. Рядом с мамой малыш мгновенно может утолить голод: он не испытывает стресса, ест в полусне и сразу же снова засыпает. Мама также в расслабленном состоянии. Необходимость кормить ребенка ночью не вызывает у нее протеста, раздражения, ведь ей не требуется вставать и даже вылезать из-под одеяла. Кормление происходит по требованию младенца, и молока вырабатывается столько, сколько ему нужно.
Между прочим, в педиатрической практике еще 100 лет назад при медленном наборе веса советовали укладывать кроху рядом с матерью. Такой подход весьма хорош, когда начали показываться зубки. Ведь плач в этом случае почти круглосуточный, да еще и с температурой.
Это важно!
Кстати, во многих этнических группах вопрос «а где детка будет спать?» даже не обсуждается. Индусы, индейцы, монголы поступают в соответствии с вековыми традициями, оставляя наследников ночью подле себя.
Почему появляется привычка дышать через рот?
Определить единственную причину для каждого случая сложно, но многих пациентов с такой привычкой объединяют следующие факторы:
Обструкция дыхательных путей. Часто привычка открывать рот начинается с невозможности дышать через нос: аллергии, хроническая простуда или заложенность носа, увеличенные аденоиды и гланды, астма, сломанный хрящ носа и многие другие состояния затрудняют правильное дыхание, в таком случае пациент вынужден дышать через рот. Проблема в том, что после устранения причины обструкции дыхательных путей, привычка дышать через рот остается, так как в силу входят выработанные за долгое время неправильные рефлексы дыхания, глотания и речи. Здесь требуется помощь специалиста по миофункциональной терапии (комплекс специальных упражнений, тренирующих у ребенка правильное положение языка в покое, нормальное смыкание губ и носовое дыхание).
Дыхание через рот во сне
Сосание пальцев в детском возрасте. Если в детстве ребенок часто держит пальцы во рту, то мышцы рта и челюсти будут развиваться в соответствии с этой привычкой. Когда во рту находится палец или другой предмет, то губы не могут полностью сомкнутся и формируется рефлекс выталкивания языка во время глотания и речи. Даже если вы отучите ребенка сосать пальцы, это не значит, что привычка к открытому рту уйдет самостоятельно, здесь происходит то же самое что при обструкции дыхательных путей – деформируются рефлексы дыхания, глотания и речи. В таком случае необходимо обратится к специалистам по миофункциональной терапии и ортодонтии.
Короткая уздечка языка. Это врожденная особенность некоторых детей, когда уздечка не позволяет языку свободно двигаться, что влияет на процесс дыхания и развитие речи. Чаще всего этот дефект устраняется в раннем возрасте с помощью простой хирургической процедуры. Но те, кто привык к ограничениям и неправильному положению языка испытывают больше сложностей в устранении ротового дыхания. Таким людям необходима помощь специалиста, который поможет восстановить правильное дыхание с помощью специальных упражнений до и после хирургического вмешательства. По окончании курса лечения процесс правильного дыхания становится легким и естественным.
Симптомы при прорезывании зубов
В большинстве медицинских справочников симптомы при прорезывании зубов делятся на две группы – первичные и вторичные. Первые признаки прорезывания зубов появляются за 3-5 дней до непосредственного момента прорезывания. Среди этих признаков отмечаются следующие моменты:
- Дёсны малыша начинают опухать, наблюдается покраснение
- Повышается слюноотделение
- Ребёнок становится раздражительным, отказывается от еды, плохо спит
- На лице ребёнка появляется сыпь, особенно – вокруг рта
- У ребёнка повышается желание кусать разные предметы – признак зуда дёсен
Повышение желания кусать разные предметы – признак зуда дёсен
Вторичные симптомы прорезывания зубов у грудничков – это уже более серьёзные факторы, которые могут быть симптомами других проблем, связанных с полостью рта. Среди таких симптомов:
- Высокая температура
- Гематомы на дёснах рядом с местом прорезывания зуба
- Рвота
- Насморк и кашель
Стоит также отметить, что некоторые из вторичных симптомов могу быть признаками респираторного заболевания, которые при слабом иммунитете малыша – частое явление именно на этапе прорезывания первых зубов.
Лечение диспраксии
Лечение диспраксии должно быть комплексным. В зависимости от вида и степени тяжести заболевания, в лечении должны принимать участие неврологи, психологи и логопеды.
Советы родителям:
Поощрять ребенка и помогать ему в приобретении специальных навыков
Хвалить ребенка за любые попытки выполнить действие, не обращая внимание на результат. Обязательно соблюдать режим дня. Ставить перед ребенком ясные и понятные цели
Ставить перед ребенком ясные и понятные цели.
Лучше начинать с тех действий, которые нравятся самому ребенку.
Быть терпеливым к своему ребенку.
Игры для развития координационных возможностей у детей с диспраксией:
«На ощупь».
(развивает мелкую моторику рук, осязание, тактильную чувствительность).
В непрозрачный мешок из ткани складывают до 10 небольших предметов, предварительно показав их ребенку: ручку, пробку от бутылки, блокнотик, пульт и др. Ребенок на ощупь определяет предметы, находящиеся в мешке.
«Замок».
(развивает моторику мелких мышц кисти, устную связную речь, память и воображение).
Во время проговаривания текста: «На двери висит замок.
Кто открыть его бы смог? Потянули, покрутили, Постучали и открыли!», происходят ритмичные быстрые соединения пальцев рук в замок, затем ручки тянуться в разные стороны, кисти рук со сцепленными пальцами двигаются от себя – к себе, основания ладоней постукивают друг о друга, пальцы расцепляются, ладони разводятся в стороны. Повторяется несколько раз.
«Чья лошадка быстрее».
(развивает координацию и быстроту движений крупных и мелких мышечных групп, формирует правильную осанку, тренирует внимание, улучшает зрение и слух, координирует движения туловища и конечностей). Необходимы палочки длиной 20 см, шнурки или куски веревки, игрушечные лошадки или любые другие игрушки
Необходимы палочки длиной 20 см, шнурки или куски веревки, игрушечные лошадки или любые другие игрушки.
Дети сидят на стульях и держат в руках палочки, к которым за шнурки привязаны игрушечные лошадки (или другие игрушки) на расстоянии 15-20 шагов. По сигналу, дети начинают наматывать шнурок на палочку, приближая к себе игрушку.
«Поймай мяч».
(развивает внимание, память, приобретаются навыки игры в мяч). Игроки становятся по кругу
Водящий в центре подкидывает мяч вверх и называет имя игрока. Названный игрок должен поймать мяч. Если мяч не пойман, игрок меняется местом с водящим. Побеждает тот, кто меньше всех был водящим
Игроки становятся по кругу. Водящий в центре подкидывает мяч вверх и называет имя игрока. Названный игрок должен поймать мяч. Если мяч не пойман, игрок меняется местом с водящим. Побеждает тот, кто меньше всех был водящим.
Диагноз «диспраксия» может быть поставлен только врачом-педиатром или детским неврологом, психоневрологом. Запишитесь на прием по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом к врачу или обратитесь в регистратуру клиники.
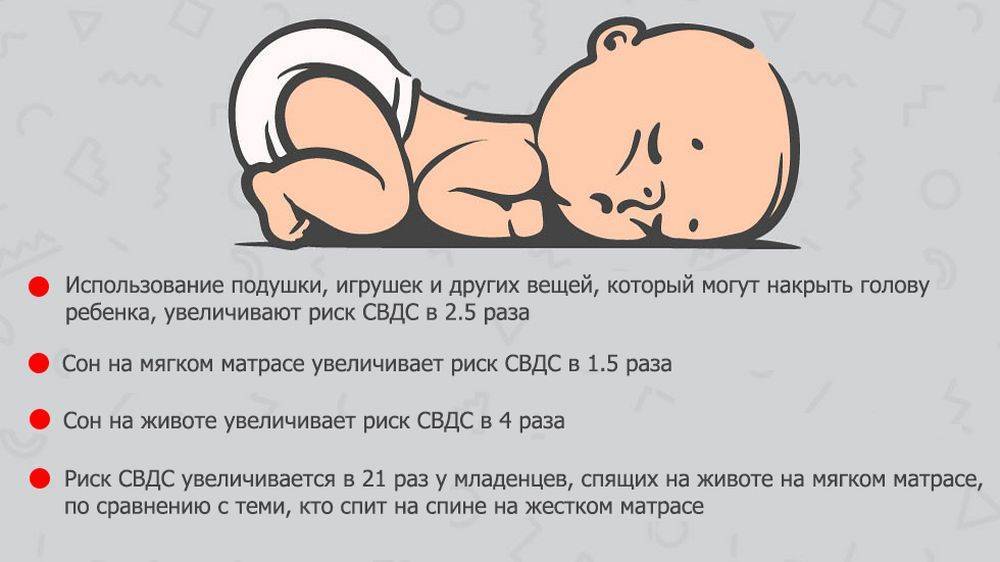
Синдром внезапной детской смерти – каковы причины?
Синдром внезапной детской смерти, причины которого точно не установлены, имеет ряд гипотез появления СВДС.
К вероятным причинам СВДС относят:
1. Апноэ. У малышей иногда наблюдается кратковременная задержка дыхания. В норме ребенок просыпается и происходит восстановление дыхания. Если этого не случилось, и кислород в течение 30 секунд не поступил в организм, то малыш умирает. Перерывы между входами более длинные у недоношенных детей.
2. Нарушение терморегуляторной функции. Температура в комнате ребенка должна поддерживаться от +18 до +20 градусов. Если случится перегрев, то недозревшие клетки мозга прекращают выполнять свои функции. Даже краткая остановка сердца или дыхания может вызвать внезапную смерть.
3. Удлиненный интервал Q-T. Показатель отражает период, который проходит от начала сокращения сердечных желудочков до их расслабления. Значение в норме равно 0,43-0,45 мс. Если этот показатель увеличивается, то может возникнуть желудочковая аритмия.
4. Недостаток серотонина. Эти клетки находятся в продолговатом мозге. Там находятся сосудодвигательный и дыхательный центры, которые отвечают за работу сердца. На серотонин реагируют нервные окончания. Их дефицит нарушает работу сердечно-сосудистой системы, что может стать причиной появления СВДС.
Синдром внезапной детской смерти, из-за нехватки серотонина:
5. Изменения в стволовой области головного мозга. При СВДС также отмечались случаи выявления структурных изменений на клеточном уровне. Они зачастую были вызваны гипоксией еще в материнской утробе.
6. Нарушение кровоснабжения. В половине случаев спасения детей от синдрома выявлялись патологии артерий, отвечающие за кровоснабжение мозга. Его нарушение также может быть связано с пережатием кровеносного русла, если головка малыша находится в определенном положении. Ребенок начинает рефлекторно поворачивать ее только после 4 месяцев. А также кровоснабжение нарушается, когда малыш спит на боку и снижается в положении «на животе».
7. Генетическая предрасположенность. Риск возникновения СВДС повышается у малышей, имеющих дефектный (мутированный) ген, отвечающий за иммунную систему.
8. Необъяснимая смерть младенца может наступить также вследствие стрессов, при которых происходят микрокровоизлияния (в частности, в легких и сердечной оболочке), дефекты слизистой ЖКТ и лимфоидных образований, разжижение крови.
9. Нарушение защитных свойств организма, инфекции. У многих детей с диагнозом СВДС в последние сутки или за неделю до летального исхода были выявлены инфекционные заболевания.
Посмертно патологоанатомы находили у детей золотистый стафилококк. Потом было установлено, что у большинства малышей были обнаружены антитела к клостридиям и энтеробактериям. После исследований была выдвинута гипотеза, что именно патогенные микроорганизмы становятся одной из вероятных причин появления синдрома.
А также виной появления синдрома может стать бактерия Хеликобактер Пилори. Она чаще обнаруживалась у малышей с СВДС, чем у детей, погибшим по другим установленным причинам. Хеликобактер Пилори вызывает синтез аммония, что вызывает остановку дыхания. Предполагается, что при срыгивании ребенок вдыхает некое количество микробов из рвотных масс. Аммоний быстро всасывается в кровь и провоцирует остановку дыхания.
Все еще есть сомнения?
Итак, дети обычно быстро засыпают и спокойно спят, если близко мама – ведь это естественно. Но что мы делаем? Настаиваем на том, чтобы малыш спал в своей кроватке. В результате он плачет и плохо спит, а это обеспечивает бессонную ночь и вам тоже. Вот почему многие сдаются и укладывают детей спать рядом с собой.
Многие из наших дедушек и бабушек вообще спали всей семьей на одной большой кровати. Тем не менее, вместо того, чтобы сделать то же самое, мы ищем новые и новые аргументы против того, чтобы дети продолжали спать рядом с родителями.
Доверяйте тому, что подсказывает вам ваше сердце. И прислушивайтесь к желаниям и потребностям своего ребенка.
Лечение
Клинические рекомендации при асфиксии предусматривают первоочередное предоставление первой помощи новорожденному. Это самый ответственный шаг, который при условии грамотного проведения снижает тяжесть последствий патологического состояния и риск развития осложнений. Ключевая цель реанимационных мероприятий при асфиксии – достичь максимально высокой оценки по шкале Апгар к 5-20 минутам жизни новорожденного.
- Принцип А («airway») – обеспечить свободную проходимость дыхательных путей на первом этапе реанимации. Для этого нужно создать правильное положение: запрокинуть голову, приспустить ее на 15 градусов. После этого – отсосать слизь, околоплодные воды из носа, рта, трахеи, нижних отделов дыхательных путей.
- Принцип B («breath») – создать вентиляцию, обеспечить дыхание. Для этого создают струйный кислородный поток – проводят искусственную вентиляцию легких с помощью реанимационного мешка. Если ребенок не кричит – добавляют тактильную стимуляцию: поглаживание вдоль спины, похлопывание по стопам.
- Принцип С («cordial») – восстановить работу сердца. В этом помогает непрямой массаж сердца. При необходимости – вводят адреналин, глюкозу, гидрокортизон и другие препараты. При этом нельзя прекращать вспомогательную вентиляцию из предыдущего этапа.
Уход за новорожденным ребенком, перенесшим асфиксию, проводится в условиях роддома. Малышей с легкой формой размещают в специальную палатку с высоким содержанием кислорода. При средней или тяжелой форме асфиксии младенцев размещают в кувез – специальный бокс, куда подается кислород. При необходимости проводят повторную очистку дыхательных путей, освобождают их от слизи.
Схему дальнейшего лечения, восстановления и ухода определяет лечащий врач. Общие рекомендации по уходу предусматривают:
В ходе реабилитации следить за состоянием ребенка помогает регулярный мониторинг:
- веса малыша (два раза в день);
- неврологического и соматического статуса;
- объема употребляемой жидкости;
- состава питания;
- основных жизненных показателей: пульса, артериального давления, сатурации, частоты дыхательных движений;
- лабораторных характеристик крови, мочи;
- рентгенограммы грудной клетки, брюшной полости;
- ультразвукового исследования брюшной полости;
- нейросонографии;
- электрокардиограммы, эхокардиограммы.
После выписки малыша нужно регулярно наблюдать у педиатра, невропатолога.
Секрет № 3 Мамины эмоции «заразны»
Любые мои эмоции быстро передавались малышу. Мне приходилось контролировать себя: чем больше раздражалась я (а я раздражалась, так как бессонные ночи и перфекционизм не давали спокойно жить), тем больше был раздражен малыш. В итоге он капризничал, я нервничала еще больше, получался замкнутый круг.
Пришлось подтянуть навыки релаксации. Отличное решение — медитативные техники. Подойдет, например, медитация покоя из книги М. Р. Гинзбурга «Эриксоновский гипноз: систематический курс»:
Я стала спокойнее и, соответственно, ребенок тоже. Малыш быстрее успокаивался, спокойнее засыпал, меньше плакал. Научиться расслабляться было трудно, но все дело в желании и тренировках.
Запомнить:
- «подружиться» со своими эмоциями, а не давить их: если дело плохо, отойти в другую комнату на пять минут и выдохнуть; если очень плохо — оставить мужа с ребенком и сходить прогуляться;
- изучить медитативные техники: можно просто лежать и представлять себя в приятном месте — на берегу моря, в лесу у журчащей реки;
- отдыхать, отдыхать и отдыхать.
Мифы о совместном сне
Бывает, что родственники и подруги, сами не спавшие с детьми, пугают молодую маму следующими вещами: «Да ты его задавишь» – на самом деле при совместном сне мы чувствуем того, кто спит рядом, даже если это не ребенок, а например, кошка или собака. А на ребенка у мамы еще включается вышеупомянутый «сторожевой пункт», который кроме всего прочего позволяет ей реагировать на малейшее шевеление ребенка, и при этом не слышать будильника или телефона. Задавить ребенка мама может только в состоянии сильного опьянения или после большой дозы снотворного. «Он упадет с кровати» – лучше всего, когда мама и ребенок спят в обнимку: голова малыша лежит в локтевом сгибе мамы, и мама рукой обнимает его снаружи. В таком положении ему некуда укатиться: ведь с одной стороны сама мама, а с другой – ее рука. Для страховки можно еще подушку с краю кровати подоткнуть. «Он никогда не уйдет в свою кроватку» – практика инструкторов по уходу за новорожденным, а так же многовековой опыт народов, которые спят со своими детьми (китайцы, мексиканцы и др.) показывает, что года в 4 они все-таки уходят: в условиях городской квартиры – в свою кроватку, а в народных традициях – под бок к бабушке или старшим детям. А вот дети, которые в младенчестве спали в кроватке, а 1-2-годовалом возрасте «отвоевали» себе право на родительскую кровать, уходят оттуда в более позднем возрасте и гораздо труднее. «Всегда дети в люльках спали» – на Руси люлька появилась во времена татаро-монгольского ига, когда женщинам приходилось работать не только на свою семью, но и на чужого дядю, и использовалась она для того, чтобы старшие дети, которым еще тяжело поднимать малыша, могли успокоить ребенка укачиванием. У китайцев до сих пор считается, что ребенок обязательно должен спать между мамой и папой, тогда вокруг него правильно циркулируют энергии инь-янь. В Мексике, где все дети сначала спят с мамой, а потом со старшими детьми, проводили исследование и обнаружили, что у мексиканцев вообще нет таких психических расстройств, как фобии. Описанные в книге Ж.Ледлофф индейцы екуана тоже спят со своими детьми. А если подумать о тех миллионах лет, когда люди жили в природе? Если бы мамы тогда спали отдельно от детей, то человечество бы не дожило до наших дней: ведь если бы этих детей не съели хищники, то они бы обязательно замерзли! Так что совместный сон – это естественно, и это именно то, в чем нуждается Ваш малыш и Вы сами. Остается только добавить, что организация совместного сна – это навык. А навык проще всего освоить, научившись у того, кто умеет это делать: ведь мы не учимся танцевать вальс по книжке. Поэтому чтобы Вам было удобно спать с малышом, учитесь у мам, которые умеют это делать. В результате Вы подарите своему малышу комфорт и безопасность, так необходимые ему для роста и развития, а сами будете высыпаться, и чувствовать радость материнства!
16.01.2008 Елена Черемушкина, инструктор по уходу за малышом, сотрудник центра «Культура Материнства», мама
восстановление после родов, начало ГВ, о детях до года
Помощь невролога при нарушениях сна
При нарушениях сна и любых подозрениях на неврологическую патологию ребенка следует показать специалисту. Врач проводит комплексное обследование, что дает возможность обнаружить отклонения от нормального развития и определить заболевание. Трудность в диагностике состоит в том, что некоторые болезни центральной нервной системы нельзя выявить до 1 года, иногда – даже до трехлетнего возраста.
Лечение направлено на успокоение, возможность расслабиться, нормализацию сна, коррекцию поведенческих особенностей. Комплексная терапия неврологических расстройств включает:
- массажи;
- физиотерапевтические процедуры;
- ванны с седативными средствами.
В ряде случаев ребенку назначается медикаментозное лечение.
Нейронаука о младенцах
Чтобы лучше понять абзац ниже, вспомните свое состояние невероятного стресса. Многие в стрессе значительно теряют вес (если не заедают его еще более активно). Становится сложно что-то изучать, ухудшается память, и возникает общее состояние разбитости. Да, у каждого свой уровень резистентности, но в целом этот период «стрессовой жизни» колоссально влияет на нашу физиологию и здоровье.
Richard Leeming/flickr.com
Исследования, лежащие в основе репродуктивной биологии, говорят о том, что ощущение младенцем тела матери помогает ему регулировать свою физиологию лучше, за счет физиологического состояния тела матери рядом (Hofer 2005). Материнский контакт обеспечивает необходимое физиологическое становление и создание эпигенетических условий, когда происходит развитие нервных связей среднего мозга ребенка (Meaney & Szyf 2005).
Младенцы плачут из-за отсутствия материнских «сенсорных регуляторов»: они испытывают дисрегуляцию (Christensson et al., 1995; Hofer, 2005). Это отключает гормон роста ребенка и включает выделение кортизола (Hofer, 2005). Кортизол «забирает» все калории и другие «неврологические ресурсы» для обеспечения выживания, так что гомеостаз восстанавливается, но за счет снижения развития младенца.
Да, в итоге младенец «успокаивается», но энергия, потребляемая для достижения этого гомеостаза, не измеряется (McEwen & Seeman, 1999). Когда мать обеспечивает регулирование физиологических процессов ребенка через свое тело, вся энергия ребенка доступна для его развития. Ребенок более спокоен и не испытывает стресса от неспособности справиться с окружающей «одинокой реальностью».
Нам известно, что при более высокой активности автономной нервной системы требуется больше калорий; это сопровождается высокими уровнями кортизола. Когда кортизол выполняет регуляцию, в физиологии ребенка программируются менее эффективные гомеостатические «установки», которые остаются на всю жизнь (Hochberg et al., 2011).
Наиболее хорошо известный эффект этого «перепрограммирования» — ожирение (Stettler et al., 2005), а также, согласно некоторым исследованиям, гипертония, высокий уровень холестерина и диабет (Coe & Lubach 2008). Кроме того, возможно ослабление у младенца связи между миндалиной и лобной долей (Schore 2001b), и способность ребенка доверять будет также в некоторой степени нарушена, когда его основные потребности не были удовлетворены (Ross & Young 2009).
У нас бывает состояние «окаменения», когда мы испытываем очень высокий уровень стресса или опасности. Некоторые исследования состояния ребенка показали следующее. Ребенок плачет. Плач ребенка имеет «выживательную ценность»: он считает, что мать рядом, и таким образом оповещает ее об опасности для него.
Когда «воспринимаемая угроза» со стороны младенца ближе, чем мать, или если мать не отвечает, то ответ со стороны нервной системы ребенка — «окаменение» (freezing) (Misslin 2003). Это «состояние окаменения» на электроэнцефалограмме показывает усиленную вегетативную активацию и «избегание» (Jones, McFall & Diego 2004). Такие младенцы лежат абсолютно неподвижно, абсолютно тихо, с прочно закрытыми глазами.
Lisa Rosario/flickr.com
Считается, что это сон! Однако это состояние высокого возбуждения, также называемое «страх-террор» (fear-terror) (Perry et al., 1995). Когда это состояние наблюдается у ребенка длительное время, выделяемый кортизол может инициировать негативные изменения, которые могут влиять на человека на протяжении всей его жизни.