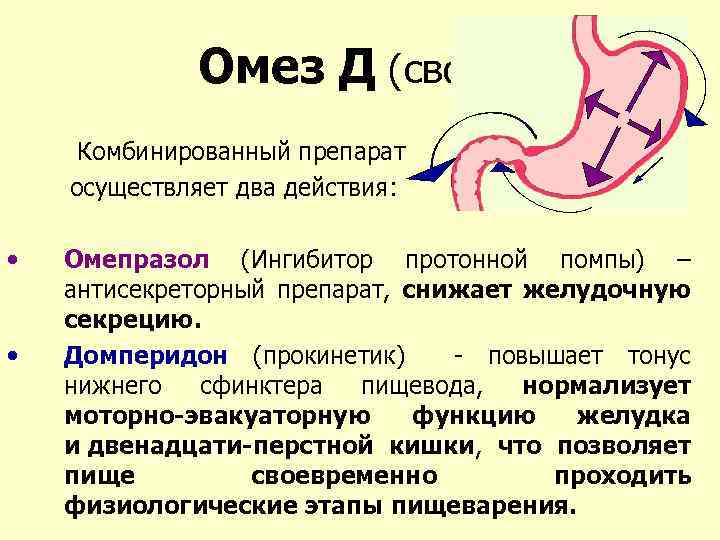
Радикальная терапия
Если на фоне щадящей терапии гастрита у молодой мамы не улучшилось общее состояние, то медицинские специалисты решают вопрос о необходимости проведения радикального курса лечения, предусматривающего отказ от естественного вскармливания. Эта разновидность лечения гастрита предусматривает использование таких лекарственных средств:
- Ферментативные препараты;
- Антибактериальные средства, действие которых направлено на подавление жизнедеятельности Хеликобактер Пилори;
- Ингибиторы протонной помпы (Омепразол) и антациды;
- H2-гистаминовые блокаторы;
- В качестве симптоматической терапии могут быть назначены спазмолитические средства, а также препараты, нормализующие водно-электролитный обмен в организме.
Для того чтобы не завершить досрочно лактацию, в течение всего периода радикальной терапии кормящей женщине важно сцеживать грудное молоко. Сцеженный продукт является непригодным для кормления ребенка
Возобновить прикладывание к груди можно только через 3-5 дней после окончания лекарственной терапии.
Подписывайтесь на нашу группу Вконтакте
Почему заболевают гриппом?
Откуда вообще берется грипп? Какие для него нужны условия? Причина заболевания кроется в проникновении в организм человека вирусного агента рода Influenzavirus. Способы распространения большинству знакомы – это воздушно-капельный и контактный. Вирус легко проникает при разговоре с зараженным человеком, в случае пребывания с ним в одном помещении, через совместно используемые предметы – полотенца, посуду, домашние постельные принадлежности и прочее.
Наибольшую опасность представляют зараженные люди в первые сутки после занесения вируса, когда явная симптоматика еще отсутствует, лечение не начато, лекарства не принимаются, и происходит распространение вируса на других людей. По статистике, заражение происходит у 50% контактирующих с больным людей1.
При ослабленном организме и параллельно протекающих болезнях, грипп остается в организме на более продолжительное время. Грипп особенно опасен и требует обязательного наблюдения, действенной вакцинальной или эффективной медикаментозной защиты при следующих заболеваниях человека3:
- Хронические болезни органов дыхания, пневмония
- Пороки и болезни нервной системы
- Болезни сердца, аритмия, врожденные пороки
- Почечная недостаточность
- Повышенный гемоглобин как признак болезней кровеносной системы
- Проблемы с обменом веществ, сахарный диабет
- Иммунодефицит
Диагностика
С целью подтверждения диагноза кормящей женщине необходима консультация гастроэнтеролога и терапевта с последующим прохождением таких видов обследования:
- Общий клинический анализ крови, выполняемый с целью обнаружения таких маркеров воспалительного процесса, как лейкоцитоз и ускоренное СОЭ;
- Гастродуоденоскопия. Это высокоинформативная методика позволяет визуализировать слизистую оболочку желудка и двенадцатиперстной кишки с целью оценки её состояния;
- pH метрия желудочного сока. Назначение этой диагностической методики выполняется в индивидуальном порядке, так как эталонный результат можно получить при выполнении гастродуоденоскопии.
Лечение
В зависимости от длительности и тяжести течения патологического процесса, терапия гастрита у кормящих женщин предусматривает такие варианты:
- Щадящая терапия, не требующая отказа от естественного вскармливания;
- Радикальное медикаментозное лечение, предусматривающее отказ от прикладывания ребенка к груди на протяжении всего терапевтического курса. Данная схема включает в себя использование высокоэффективных лекарственных медикаментов, которые способны проникать в грудное молоко, вызывая осложнения со стороны детского организма. Радикальное лечение используется при запущенном воспалительном процессе и яркой клинической картине.
Грудное вскармливание во время болезни
Напомним, что в грудном молоке находят антитела, которые способны защитить ребёнка от многих болезней
Так что, если мама болеет ОРВИ или кишечной инфекцией, то кормить грудью нужно, при этом помня о мерах предосторожности: обработка и мытьё рук, может даже маска для мамы.
Если болен ребёнок, то от груди отлучать нельзя, так как грудное вскармливание в этот период крайне важно
Когда можно и нельзя кормить грудью?
Существуют всё же болезни, при которых грудное вскармливание противопоказано, в некоторых случаях необходим приём специальных лекарств.
- Запрещается кормление грудью в случае, если у матери имеется Т-клеточный лимфотропный вирус человека I и II типов.
- А вот вирусы гепатитов В и С не выделяются с грудным молоком, а значит, не передаются.
- В случае, если мама заболела ветрянкой, то кормить грудью можно. Но если же мама заболела ветряной оспой за 5 дней до и 2 дня после родов, то грудное вскармливание запрещается. В этом случаю маму изолируют, но ребёнку можно сцеженное грудное молоко.
- Если у мамы активная фаза болезни, вызванной вирусом простого герпеса и есть поражения на молочной железе. В этом случае кормить можно другой грудью, если поражений на ней нет.
- При активной туберкулёзе маме запрещено контактировать с ребёнком, в том числе и кормить грудью. Противотуберкулёзные препараты при грудном вскармливании запрещены. При неактивном, пролеченном туберкулёзе грудное вскармливание разрешено.
- Вирус Эбола и бруцелла способны проникать в грудное молоко и могут привести к заражению малыша.
- При грудном вскармливании разрешены все прививки, если в них есть необходимость, кроме жёлтой лихорадки.
Вопрос-ответ
В каких случаях нужна помощь скорой?
Необходимо незамедлительно вызывать скорую помощь, если появляются такие опасные симптомы:
- приступ рвоты с кровью, черный стул;
- постоянные приступы рвоты и резкая потеря массы тела;
- сильная слабость, приступы головокружений и обмороки;
- высокая температура тела.
Возможно ли самостоятельно принимать лекарства?
Самостоятельное лечение гастрита недопустимо, поскольку невозможно самостоятельно определить степень поражения тканей. Также только врач может подобрать оптимальные средства, которые облегчат состояние, уменьшат симптоматику и активизируют процессы заживления тканей слизистой оболочки.
Возможно ли восстановление без диеты?
При лечении гастрита соблюдение определенного рациона является обязательным. Поскольку чтобы активизировать процессы регенерации, уменьшить выработку соляной кислоты и защитить слизистую от разрушений, необходимо правильно питаться. Нужно исключить потенциальные раздражители – алкоголь, жирные и жареные продукты, слишком горячие или холодные блюда. Благодаря комплексному подходу, терапия будет успешной.
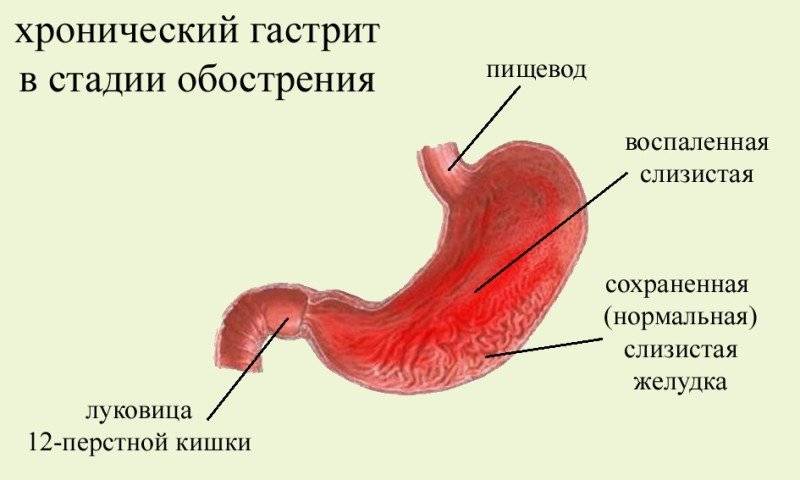
Причины гастрита
В большинстве случаев воспаление слизистой желудка вызвано деятельностью бактерии хелиобактер пилори (Helicobacter pylori). Среда в желудке очень агрессивная, ведь железы в желудке вырабатывают соляную кислоту, которая необходима для расщепления пищи. Раньше считалось, что в этих условиях не может выжить ни один микроорганизм. Однако в конце XX-го века было доказано присутствие Helicobacter pylori в желудке человека и роль этих бактерий в развитии воспаления слизистой. Факторы, которые ранее считались самостоятельной причиной гастрита, такие как стрессы и погрешности питания, выполняют лишь функцию спускового механизма
Helicobacter pylori – очень распространенная бактерия. По оценкам медиков, ею заражено две трети человечества. Предполагается, что она передается орально-оральным путем: через посуду, зубные щетки, поцелуи и т.д. Однако её присутствие в организме не всегда приводит к развитию гастрита. А вот провоцирующий фактор на фоне присутствия Helicobacter pylori в желудке человека делает гастрит весьма вероятным.
С Helicobacter pylori связывают свыше 80% случаев гастрита. Другие причины заболевания:
- травмирование слизистой (физическое или химическое). Работа на вредных производствах может привести к попаданию в желудок агрессивных или токсичных химических веществ. Раздражение слизистой желудка могут вызывать некоторые медицинские препараты, в первую очередь относящиеся к группе нестероидных противовоспалительных средств, самым известным из которых является ацетилсалициловая кислота (аспирин);
- злоупотребление алкоголем. Алкоголь имеет щелочной водородный показатель (pH). Употребление больших доз алкоголя приводит к нарушению кислотности в желудке, и это на фоне общего негативного влияния этилового спирта на организм;
- аллергическая реакция;
- аутоиммунный процесс – когда против слизистой действуют клетки иммунной защиты;
- заброс желчи из двенадцатиперстной кишки.
Особенности борьбы с гастритом после родов
Лечение гастрита при грудном вскармливании похоже на проведение лечебных мероприятий у не кормящих, однако отличается особенностями. Применение медикаментозной терапии в лактационный период может определённым образом повлиять на формирование здоровья ребёнка, способ борьбы с гастритом в послеродовой период выбирают, исходя из степени беспокойства, которое заболевание доставляет женщине.
Допустимо пойти двумя путями:
- Прерывание вскармливания. Если кормящую сильно тревожат выражения гастрита, потребуется отменить кормление молоком в пользу полного лечения.
- Продолжение вскармливания. Если боли умеренные и не влияют на нормальную жизнь женщины, возможно прибегнуть к методам, помогающим убрать беспокойство, доставляемое болезнью, без обращения к антибактериальной терапии и без прерывания кормления грудью.

Помните, выбор подходящей терапии, собственно лечение проходят под присмотром врача.
В чем отличие между синдромом раздраженного кишечника и воспалением кишечника
Несмотря на то что синдром РК и ВЗК – воспалительные заболевания кишечника, и они могут иметь сходные проявления: боли в животе, срочные испражнения, диарею, однако это разные патологии.
Воспаление кишечника (ВЗК) – это группа отдельных заболеваний, которая включает такие патологии, как язвенный колит и болезнь Крона, являющиеся более тяжелым состоянием.
Синдром РК считается функциональным расстройством ЖКТ, поскольку присутствует нарушение функции кишечника. Это группа симптомов, а не болезнь сама по себе, поэтому она называется «синдромом» и считается менее серьезной, чем ВЗК.
Синдром раздраженной кишки не вызывает сильного воспаления (в отличие от ВЗК), и не приводит к необратимому повреждению кишечника, кишечному кровотечению, ректальному кровотечению, язве или другим серьезным осложнениям, которые часто наблюдаются при ВЗК.
Лечение без антибиотиков
Лечение хеликобактер пилори без антибиотиков по мнению ученых на сегодняшний день невозможно. Однако такая терапия может вызвать серьезные побочные эффекты. Во всем мире растет интерес к пробиотикам для уменьшения риска негативного влияния антибиотиков. Уже есть данные об увеличении частоты эрадикации Helicobacter pylori, снижении числа побочных эффектов (прежде всего диареи) и повышении приверженности пациентов к лечению при дополнительном назначении пробиотиков.
Авторы зарубежных и российских клинических рекомендаций утверждают, что дозировка, время и длительность приема этих препаратов должны подробно изучаться. Средства, восстанавливающие кишечную микрофлору, могут быть особенно полезны после завершения антибиотикотерапии.
Кроме того, появились предположения о том, что общепринятая эрадикационная терапия хеликобактер пилори в условиях растущей устойчивости его к антибиотикам является тупиковым путем развития гастроэнтерологии. Исследователи предполагают, что усиление собственных защитных сил организма может оказывать не менее выраженный лечебный эффект.
Новая концепция эрадикации с использованием метапребиотика Стимбифид Плюс
После проведения экспериментов на образцах тканей животных и исследований с участием добровольцев ученые установили два механизма действия метапребиотика Стимбифид Плюс на поражение желудка:
- прямое влияние на Helicobacter pylori, разрушающее микроорганизм;
- стимуляция роста нормальной кислотоустойчивой микрофлоры желудка, которая вытесняет Helicobacter pylori и способствует восстановлению защитных свойств слизистой оболочки.
Наиболее хорошо этот препарат зарекомендовал себя при остром гастрите, ассоциированном с Helicobacter pylori. После курса лечения эффективность эрадикации достигала 100%. Ведутся дальнейшие исследования метапребиотиков для лечения инфекционных поражений желудка.
11.04.2022
15003
21
/ Доктор Стимбифид
Методы диагностики гастрита
Комплекс диагностических мероприятий при подозрениях на гастрит включает в себя эндоскопические и лабораторные исследования.
Гастроскопия
Фиброгастроскопия позволяет врачу увидеть состояние слизистой желудка. В ходе исследования может быть проведены биопсия и pH-метрия – исследование кислотности желудка. В «Семейном докторе» Вы можете пройти гастроскопию в состоянии медикаментозного сна.
Общий анализ крови
В случае подозрений на гастрит при анализе результатов ОАК обращается внимание на такие показатели как уровень гемоглобина, эритроцитов, СОЭ. Биохимический анализ крови
Биохимический анализ крови
Биохимический анализ крови используется в диагностике хронического аутоиммунного гастрита.
Анализ крови на антитела к Helicobacter pylori
Для диагностики гастрита, вызванного бактериями Helicobacter pylori, проводится иммунологический анализ на выявление антител к данному виду бактерий.
Анализ кала
Наряду с иммунологическим анализом крови для выявления Helicobacter pylori может быть использован также анализ кала.
Дыхательныйтест на Helicobacter pylori
Присутствие в организме Helicobacter pylori может быть обнаружено с помощью дыхательного уреазного теста прямо на амбулаторном приёме врача-гастроэнтеролога.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Новые исследования крови, позволяющие диагностировать СРК
Для диагностики синдрома разработано два относительно новых анализа крови. Один тест предназначен для синдрома с диареей, другой – для синдрома как с диареей, так и с запором (смешанный СРК). Для диагностики только СРК с запором тестов пока нет.
Оба анализа крови предназначены для определения антител против CdtB и винкулина. Считается, что эти антитела развиваются у некоторых пациентов после острого приступа гастроэнтерита, вызванного несколькими различными, распространенными типами бактерий. Разрастание этих бактерий в кишечнике провоцирует иммунную атаку на собственные кишечные ткани пациентов (аутоиммунитет) с последующим воспалением и повреждением тканей, вызывающими симптомы СРК.
Если обнаружены антитела, с большой вероятностью присутствует СРК. Тем не менее тесты имеют слабую чувствительность, поэтому, если антитела не обнаружены, у пациента все равно может быть СРК. Оба анализа крови не подвергались строгому тестированию и еще не одобрены FDA.
Как принимать «Но-шпу»? Когда начинает действовать
Взрослым пациентам «Но-шпа» в таблетках назначается в следующей дозировке: 1-2 таблетки трижды в день. Максимальная суточная дозировка — 6 таблеток, что эквивалентно 240 г активного вещества.
Испытаний по применению дротаверина в детском возрасте не проводили. Если доктор назначил лекарство «Но-шпа» детям при болях в животе, рекомендуются следующие дозировки:
пациентам 6 – 12 лет по 1 таблетке до двух раз в день (это эквивалентно 80 мг активного вещества)
подросткам 12+ по 1 таблетке до четырёх раз в день или по 2 таблетке дважды в день. Максимум – 4 таблетки (эквивалент 160 мг).
Принимать лекарство самостоятельно рекомендуется не более двух дней. Если по истечении этого срока симптомы не прошли, нужно обратиться к врачу.
Через сколько действует «Но-шпа»? Препарат включается в активную работу достаточно быстро: уже через 10 – 15 минут вы почувствуете облегчение. Если лекарство вводится в виде инъекций, эффект будет уже через 5 минут. Действие «Но-шпы» сохраняется до 6 часов в зависимости от выраженности симптомов.
При правильном приеме в соответствии с рекомендациями врача «Но-шпа» переносится хорошо. Побочные эффекты чаще всего вызваны передозировкой или аллергической реакцией. Могут проявляться сонливость, головные боли, тошнота и рвота, аритмия, нарушения сердечной проводимости (в тяжелых случаях).
«Но-шпа» не оказывает влияния на умственную деятельность и быстроту реакции, но может снижать давление. Если прием препарата вызвал слабость и головокружение, рекомендуется воздержаться от вождения автомобиля и других видов деятельности, связанных с повышенной концентрацией внимания.
Симптомы гриппа у взрослых
Признаки гриппа у взрослых развиваются быстро и имеют выраженный характер, что отличает заболевание от других острых респираторных инфекций на первых порах. Симптомы возникают через 1,5-3 суток после заражения, все сразу или только определенные1:
- Стремительно нарастающая гипертермия, показатели температуры тела достигают 40˚С
- Озноб, повышенная потливость
- Боль в глазницах, слезотечение, резь в глазах
- Общая слабость
- Отсутствие аппетита
- Ломота в теле, дискомфорт в костях и суставах
- Тошнота и рвота
- Респираторные симптомы – боль и першение в горле, насморк, кашель
Гриппу сопутствуют следующие синдромы:
- Интоксикационный. Вследствие циркуляции вируса в крови и выделения продуктов его жизнедеятельности, происходит «отравление», что сопровождается особыми симптомами. Прежде всего развивается лихорадка по фебрильному типу (умеренно повышенная температура тела от 38 до 39˚С), сопровождается выраженным ознобом. Из-за нарушения микроциркуляции начинают беспокоить боли в мышцах, костях и суставах. По этой же причине развивается диффузная головная боль, распространяющаяся по всей голове сразу. Возможны также приступы головокружения.
- Катаральный. Возникает через 2-4 суток после заражения и проявляется в виде хрипоты, заложенности носа и насморка. Отмечается боль в горле, приступы интенсивного кашля, которые могут приводить к рвоте. Его проявления не всегда заметны.
- Геморрагический. Самый редкий, проявляется примерно в 5% случаев. У пациентов наблюдаются точечные кровоизлияния на теле, возникшие в результате повышения проницаемости сосудистой стенки1.
Симптомы у взрослых сохраняются на протяжении 1-1,5 недель, после чего стихают. Практически всегда в процессе выздоровления у пациентов наблюдается астенический синдром, характеризующийся слабостью, сниженной работоспособностью и эмоциональными нарушениями, включая депрессию1.
Обычному человеку бывает трудно заподозрить грипп. Чаще всего винят обычную простуду. Но сопоставив последовательность симптомов, можно догадаться, что организм подвергся более серьезному вмешательству.
Сразу стоит отметить, что нельзя сравнивать грипп и ОРВИ. Под началом острой респираторной вирусной инфекцией собралось больше сотни вирусов и грипп один из них. Вопрос в том, как отличить обычную вирусную инфекцию, которую большинство людей привычно называют простудой, от более тяжелого и опасного вируса гриппа.
Во время обычной простуды, ухудшение общего самочувствия происходит постепенно. При заражении гриппом, слабость и недомогание возникают гораздо раньше. При простуде, в большинстве случаев, температура не доходит до высоких значениях, при гриппе значения в 39-40°С и более, являются стандартом. При гриппе насморк развивается как осложнение, только на 3-4 день заболевания. Чихание также отсутствует и проявляется значительно позже. Во время гриппа легко ощутить тяжесть в глазах и визуально определить их резкое покраснение1.
Можно ли кормить ребёнка грудью во время болезни?
Женщинам советуют особенно внимательно следить за своим здоровьем, начиная с этапа беременности, но даже после рождения ребёнка эти советы остаются актуальными, ведь период грудного вскармливания может длиться около года. В это время связь матери с малышом хоть и настолько прочна, как во время беременности, но всё равно очень сильна. Мать должна следить за своим питанием и самочувствием, чтобы не подвергать опасности малыша.
В некоторых случаях можно не отказываться от грудного вскармливания даже во время болезни, если состояние матери не вызывает опасений. Однако есть несколько видов заболеваний, наличие которых является абсолютным противопоказанием к грудному вскармливанию:
- активные формы туберкулёза;
- сифилис;
- ВИЧ-инфекция;
- Т-лимфотропный вирус человека 1 и 2 типа;
- бруцеллёз;
- особо опасные инфекции: чума, холера, тиф и др.
Также грудное вскармливание запрещено, если женщина принимает наркотики или цитостатические препараты. Запрет грудного вскармливания может быть обоснован общим состоянием матери, если у неё диагностированы серьёзные заболевания печени, почек, сердца или мозга, которые не позволяют её тратить дополнительные силы на лактацию.
При принятии решения о возможности грудного вскармливания оценивается не только физиологическое, но и психологическое состояние женщины, особенно если беременность и роды протекали с осложнениями. Острые послеродовые психические заболевания и расстройства могут стать причиной девиантного поведения. Женщина может стать потенциально опасной для своего ребёнка. Известны случаи, когда матери пытались навредить малышу и даже убить его.
Чтобы нормализовать психическое состояние, женщинам назначают сильнодействующие препараты для борьбы с послеродовой депрессией или послеродовым психозом. Однако эти препараты могут быть вредны для ребёнка, негативно сказаться на его росте и развитии, поэтому от грудного вскармливания придётся отказаться.
Диета для маминой фигуры
Спустя несколько месяцев после родов, если нет противопоказаний, маме можно потихоньку начинать заниматься своей фигурой: делать упражнения, скорректировать диету и постепенно расширять свой рацион — ведь самый строгий период первых недель после рождения позади.
Как правило, набранный во время беременности вес потихоньку начинает спадать после 3-го месяца, когда организм мамы привык к новому ритму и при условии правильного питания. Способствует этому сам процесс кормления грудью, а также, безусловно, новое, насыщенное расписание молодой мамы.
Если вес не уходит, стоит пересмотреть свой рацион и кое-что изменить в нем, при этом ни в коем случае не прибегать к строгим диетам при кормлении грудного ребенка — это может навредить малышу! Питание должно быть разнообразным, но сбалансированным и максимально здоровым.
В диете мамы при кормлении грудного ребенка, желающей сбавить вес, должен непременно присутствовать белок животного происхождения, а также кисломолочные продукты (в случае отсутствия у малыша аллергии на белок коровьего молока), овощи и зелень. Зеленые листовые овощи (шпинат, щавель, листья салата) содержат много кальция, витаминов, микроэлементов, способствующих восстановлению после родов, а также нормальному функционированию ЖКТ. Не слишком сладкие фрукты и ягоды неярких цветов — прекрасный источник витаминов и антиоксидантов, их можно включить в меню.
Из рациона стоит исключить овощи с большим содержанием крахмала, а прием медленных углеводов (хлеба, круп, макарон) перенести на первую половину дня. Это же касается и сладостей, которые вообще лучше убрать из меню на этот период. Исключение может составить, например, сухое несдобное печенье.
И конечно же, обильное питье! Оно не только способствует поддержанию водного баланса, но и стимулирует лактацию, особенно если это теплая жидкость: чашка теплого питья за 10 – 15 минут до кормления стимулирует выделение окситоцина и вызывает прилив молока.
Период грудного вскармливания — это замечательное время, когда у молодой мамы есть возможность изменить свои пищевые привычки, освоить полезные рецепты и заложить основу для нового, более здорового, образа жизни на годы вперед. Мы уверены, что некоторым приобретенным в этом время пищевым привычкам кормящая мама уже не сможет изменить после прекращения грудного вскармливания, ведь они направлены на поддержание здоровья и малышей, и их взрослых мам. Берегите здоровье! Диета при грудном вскармливании для похудения может быть вкусной!
Профилактика
Следует помнить о том, что риск развития пневмонии повышается под воздействием указанных ниже факторов:
- длительного стресса;
- переохлаждения;
- тяжёлой физической работы;
- недавно перенесённой ОРВИ;
- снижения общего или местного иммунитета;
- травм.
Воспаление лёгких возникает на фоне преимущественно таких заболеваний, как:
- туберкулёза;
- сахарного диабета;
- хронической обструктивной болезни лёгких;
- онкологического заболевания;
- хронического алкоголизма.
К профилактическим мероприятиям, которые позволяют снизить риск развития воспаления лёгких, стоит отнести:
- правильное питание;
- приём иммуномодуляторов и витаминов;
- регулярное проветривание помещений;
- ведение здорового образа жизни;
- регулярное пребывание на свежем воздухе..
Щадящая терапия
Если результаты анализов показали наличие слабовыраженного воспалительного процесса, для купирования патологических симптомов используются такие методы:
- Соблюдение режима дня. Кормящей женщине, столкнувшейся с гастритом, нужно соблюдать режим труда и отдыха. Если молодая мама ощущает усталость, то ей не стоит отказывать себе в 30-минутном отдыхе;
- Диета. Рацион питания играет одну из наиболее важных ролей в улучшении состояния слизистой оболочки желудка. Кормящей женщине следует исключить употребление сахара, жирной пищи, поваренной соли и различных специй. Положительное влияние на состояние желудочно-кишечного тракта оказывают кисломолочные продукты, супы из овощей и круп, натуральные фруктовые и ягодные кисели без добавления сахара;
- Поддержание pH среды желудка. С этой целью медицинские специалисты рекомендуют ежедневное употребление щелочной минеральной воды;
- Контроль эмоционального состояния. Независимо от того, страдает кормящая женщина гастритом или нет, ей необходимо контролировать психоэмоциональное состояние, избегая стрессов и нервного перенапряжения;
- Купирование дискомфорта и боли в желудке. С этой целью назначаются спазмолитические лекарственные медикаменты. Подбором наименований и дозировок таких средств занимается лечащий врач.

Причины
Спровоцировать формирование воспалительного процесса на стенках желудка могут такие факторы:
- Нерациональное питание, регулярное употребление жирной и жареной пищи;
- Гиперпродукция желудочного сока;
- Аутоиммунные нарушения;
- Послеродовая депрессия и повышенные эмоциональные нагрузки.

Если до момента наступления беременности женщина практиковала табакокурение и употребляла алкогольные напитки, то эти неблагоприятные факторы могли спровоцировать развитие гастрита после родов. Менее распространенной причиной формирования воспалительного процесса является снижение защитных сил организма на фоне вынашивания ребенка.
Способы клинической диагностики
Чтобы точно установить диагноз и исключить другие заболевания, проводятся:
Очень важно отличить инфекцию кишечника от других болезней с похожими симптомами. Например, от небактериального отравления пищей или лекарствами, воспаления аппендикса, пневмонии
Если появились симптомы, нужно обратиться к детскому инфекционисту или гастроэнтерологу. Врач назначит бактериологические исследования и/или дополнительные серологические способы диагностики, чтобы выявить антитела к возбудителям инфекции. При вирусных инфекциях ухудшается общее состояние, поднимается высокая температура, а при бактериальных возникают четкие локальные симптомы.