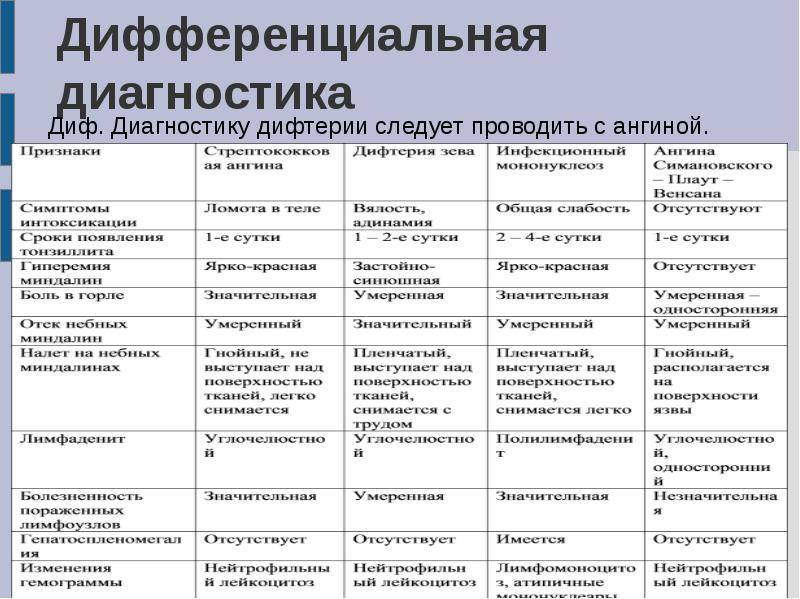
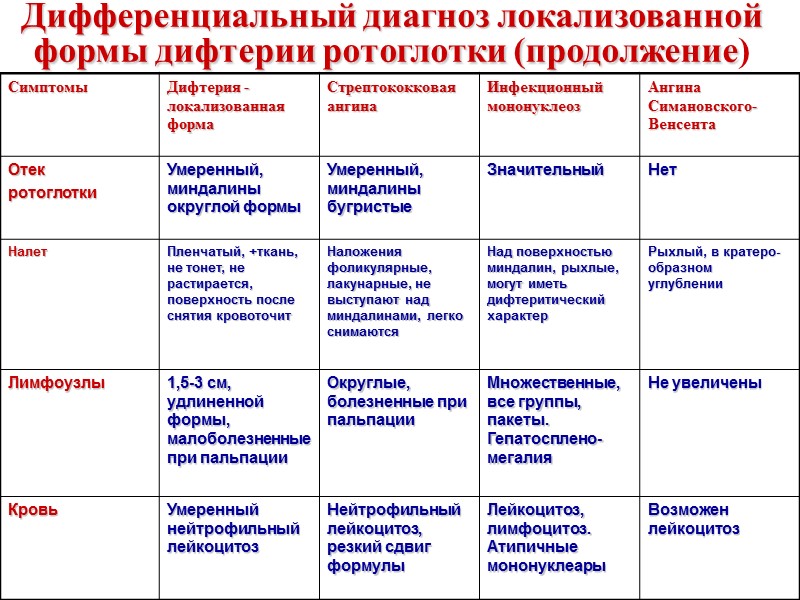
Исторические данные
Ссылки на эту инфекцию можно найти в работах Гиппократа, Гомера, Галена. Врачи I-II вв. н.э. описывали болезнь, называемую «язвой горла со смертельным исходом», «болезнью удушья», так как пациенты часто умирали от удушья. Название «дифтерия» было предложено в 19 веке французом Бретонно, так как оно отражало один из основных признаков болезни. В 1892 году была получена первая антитоксичная сыворотка, позволившая эффективно лечить это тяжелое заболевание.
Изучение дифтерии состоит из нескольких этапов:
- с древних времен до производства антитоксичной антидифтериальной сыворотки. Она характеризовалась высокими показателями заболеваемости и смертности: Уровень летальности составил 70-80%. В токсичной форме заболевание достигло 100%.
- стадия — с момента получения АДАС до открытия анатоксина дифтерии (1923 г.), который был предложен для активной иммунизации. В результате внедрения специфической терапии смертность значительно снизилась, но заболеваемость оставалась высокой на уровне 200-300 случаев на 100 000 жителей.
- этап — от введения активной вакцинации против дифтерии до сегодняшнего дня. В 1930-1932 гг. профессором П.Ф. Здродовским была проведена первая в СССР массовая вакцинация против дифтерии.
Лечение дифтерии у детей

Только в 1923 году был изобретен дифтерийный анатоксин, который спас огромное количество жизней. Всем детям и взрослым, заболевшим дифтерией, обязательно вводится сыворотка, которая нивелирует губительное действие токсинов на организм. Только инфекционист может определить, насколько часто надо вводить анатоксин пациенту, поэтому больного ребенка при подозрении на дифтерию помещают в стационар.
Кроме сыворотки, детям назначают антибиотики, внутривенные инфузии, позволяющие снять проявления интоксикации. Лечение поражения сердца или нервной системы проводится по показаниям. Чем раньше начата терапия, тем меньше осложнений принесет болезнь, тем быстрее произойдет выздоровление.
Симптомы и диагностика дифтерии
Признаки дифтерии у детей и взрослых в первые дни болезни неспецифичны и напоминают ангину, поэтому при их появлении необходимо вызвать врача на дом
Обращают внимание на такие признаки:
- плотная светлая пленка на миндалинах, плохо снимающаяся шпателем;
- поражение двустороннее, но размеры его неодинаковы справа и слева;
- незначительное покраснение и боль в горле;
- температура снижается уже через 2 – 3 дня, тогда как налеты в горле сохраняются намного дольше;
- возможен отек шеи;
- после использования противодифтерийной сыворотки все симптомы быстро ослабевают.
При любом воспалении миндалин необходим мазок на дифтерию из зева и носовой полости.
Для получения быстрого результата проводят анализ на дифтерию методом ПЦР, используют и бактериологическое исследование полученного материала. Также диагностика дифтерии включает определение антител к токсину бактерии.
Классификация
В зависимости от места распространения инфекции выделяют несколько форм дифтерии.
- Локализованная, когда проявления ограничиваются только местом внедрения бактерии.
- Распространённая. В этом случае налёт выходит за пределы миндалин.
- Токсическая дифтерия. Одна из наиболее опасных форм болезни. Для неё характерно бурное течение, отёк многих тканей.
- Дифтерия других локализаций. Такой диагноз ставится, если входными воротами инфекции были нос, кожа, половые органы.
Ещё один вид классификации — по виду осложнений, сопровождающих дифтерию:
- поражение сердца и сосудов;
- появление параличей;
- нефротический синдром.
Неспецифические осложнения — это присоединение вторичной инфекции в виде пневмонии, бронхита или воспаления других органов.
Первое знакомство с педиатром
Педиатр – это специалист с высшим медицинским образованием и глубокими познаниями в физиологии, анатомии организма ребенка, этапах его развития, возможных патологиях, поэтому его подопечными являются исключительно дети.
Специализация педиатра включает целый ряд смежных навыков и знаний, потому что он не занимается одной проблемой, а охватывает все возможные заболевания в детском возрасте. У каждого ребенка должен быть личный педиатр, который будет следить за его формированием с момента рождения, предупреждать развитие болезней или лечить их, только после 18 лет подростки переходят под опеку терапевтов.
Педиатрия утвердилась только к XIX веку, когда ученые пришли к выводу, что сформированный и формирующийся организмы по-разному откликаются на болезни. Со временем эта область науки отделилась от других, что позволило ей интенсивней развиваться.
Сегодня она оперирует широкими познаниями в сфере здравоохранения ребенка, причин заболеваний, возможностями предупреждения многих проблем в развитии.
В круг обязанностей педиатра входит общий мониторинг пациентов для выявления возможных патологий и заболеваний и их лечения. У детей до трех лет даже самые безобидные недуги могут привести к серьезным осложнениям, которые достаточно сложно поддаются лечению. Именно поэтому малышам до года обязателен осмотр своего врача минимум каждый месяц.
Мониторинг также включает профилактические меры, такие как вакцинация, рекомендации родителям, плановая сдача анализов. Также педиатры устанавливают диагноз, определяют схему лечения, следят за течением болезни.
В их компетенцию входит весь спектр заболеваний у ребенка. Сюда относятся как самые распространенные, так и редкие проблемы со здоровьем, среди которых:
- сахарный диабет;
- врожденные патологии;
- травмы, ожоги, обморожения;
- аллергические реакции;
- гемофилия;
- расстройства нервной системы;
- патологии внутренних органов;
- наследственные заболевания любой природы.
Это лишь краткий список проблем, с которыми обращаются к педиатру, он обязан диагностировать любую болезнь у малыша и следить за процессом его выздоровления. После первичной диагностики педиатр может направить к более узкому специалисту, например к кардиологу, для профессиональной комплексной помощи.
Побочные реакции
После введения адсорбированных препаратов (внутримышечно или подкожно) на месте инъекции может некоторое время сохраняться небольшое уплотнение, которое не опасно для организма.
Прививки АКДС являются наиболее реактогенными, «тяжелыми» вакцинами детского возраста. В среднем побочные реакции встречаются у трети привитых, причем не на каждую прививку. Пик частоты реакций отмечается, как правило, на третье и четвертое введения вакцины, что совпадает с пиковыми показателями выработки иммунитета. Они проявляются умеренным повышением температуры тела, легким недомоганием в течение суток после вакцинации. Возможны также покраснение, припухание, болезненность в месте инъекции, редко бывают быстропроходящие эфемерные высыпания. Реакции в месте введения прививки от дифтерии в целом отмечаются у 15-25% привитых: покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения вакцины и действием адъюванта. Боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) также является следствием воспалительной реакции.
Общие реакции на прививку от дифтерии в среднем отмечаются у 20% привитых: повышение температуры тела (до 30%), прочие (беспокойство или, наоборот, заторможенность, рвота, понос, нарушения аппетита). Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 (72) часов после прививки, длятся не более 24 (48) часов и не требуют лечения.
Дифтерия у ребенка. Причины, симптомы, лечение и профилактика дифтерии
Дифтерия у детей – это инфекционное заболевание, передающееся воздушно-капельным путем, вызванное бактерией Corynebacterium diphtheriae (бацилла Лёффлера, дифтерийная палочка). Дифтерия чаще всего поражает носоглотку ребенка, но также может затрагивать гортань, бронхи, кожу и другие органы.
С самого рождения организм человека атакуется болезнетворными микроорганизмами. ОРВИ, грипп, корь, дифтерия – далеко не весь перечень заболеваний, подстерегающих ребенка с первых дней жизни.
Чтобы уберечь своего малыша от острой респираторно-вирусной инфекции, достаточно изолировать его на «вирусный» период и с самого рождения укреплять его организм. Когда дело касается детских инфекций, лучшая профилактика – это вакцинация.
Однако некоторые мамы и папы категорически отказываются от прививок, подвергая тем самым своего ребенка колоссальной опасности. Ведь корь или дифтерия у детей может привести к самым плачевным последствиям.
Конечно же, вакцинация не убережет малыша от инфицирования, но болезнь пройдет в легкой форме и не повлечет последствий и осложнений.
Дифтерия: лечение
Опасность тяжелых заболеваний, возбудители которых продуцируют экзотоксины, в частности дифтерии, состоит в том, что при их лечении антибактериальные средства могут оказаться неэффективными. Уничтожая патогенные микроорганизмы, антибиотики бессильны перед экзотоксинами, которые уже успели выделиться в ткани и продолжают свою разрушительную деятельность. Поэтому успех в лечении дифтерии зависит исключительно от своевременного введения антитоксической противодифтерийной сыворотки. Оптимальным вариантом является проведение сывороточной терапии в первые часы болезни, то есть до того, как значительная часть токсина будет связана клетками тканей внутренних органов. Раннее введение лечебной сыворотки значительно повышает шансы на благоприятный исход даже при тяжелых токсических формах дифтерии. Доза сыворотки зависит от формы и тяжести заболевания.
Одновременно с введением противодифтерийной сыворотки назначают антибактериальные препараты, проводят дезинтоксикацию и коррекцию гемодинамических нарушений. При дифтерийном крупе при нарастании явлений нарушения дыхания и кислородном голодании требуется срочная операция – интубация или трахеотомия.
Основную роль в борьбе с дифтерией играет активная иммунизация. С этой целью применяют дифтерийный анатоксин в составе комбинированной АКДС-вакцины (адсорбированная коклюшно-дифтерийно-столбнячная вакцина). Примечательно, что иммунизация анатоксином уменьшает циркуляцию токсигенных штаммов возбудителя дифтерии среди населения, тем самым косвенно защищая от заражения даже тех лиц, которые не были иммунизированы. Однако, чтобы постоянно поддерживать иммунитет, необходимо каждые десять лет проводить ревакцинацию дифтерийным анатоксином. В нашей стране подобные мероприятия – редкость, поэтому значительная часть взрослого населения восприимчива к дифтерии.
В Украине уровень охвата вакцинацией от дифтерии очень низкий: около 70% детей и еще меньше – взрослых. В таких условиях крайне высок риск возникновения вспышки заболевания.
Вакцинацию против дифтерии и столбняка начинают в раннем детском возрасте. Она состоит из детского цикла из 6 доз и ревакцинации каждые 10 лет во взрослом возрасте. Взрослым, которые не были ранее вакцинированы или не имеют записей о соответствующих прививках, для защиты от дифтерии и столбняка необходима трехкратная вакцинация АДС-М, с интервалом не менее 30 дней между первой и второй прививками и шесть месяцев – между второй и третьей прививками
Подготовила Татьяна Ткаченко
“Фармацевт Практик”
Поділіться цим з друзями!
Симптомы дифтерии
Инкубационный период заболевания продолжается от 2 до 10 дней. Самой частой локализацией дифтерии являются ротоглотка, гортань и нос, редко дифтерия поражает кожу, область ран, пупочную ранку, ухо, глаза, половые органы.
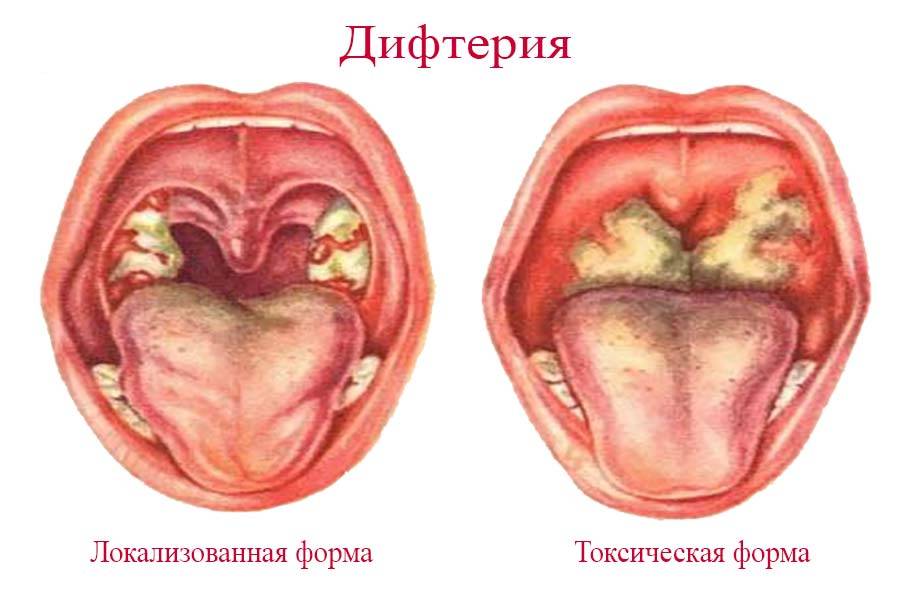
Дифтерийная палочка приживается на слизистой оболочке, но выделяемый ею яд(токсин)разносится кровью и лимфой по всему организму. Токсин на месте внедрения вызывает воспаление слизистой оболочки с образованием на ней плотного пленчатого налета серо-белого цвета. В зависимости от места проникновения и размножения дифтерийных палочек наблюдаются различные формы болезни: дифтерия зева, носа, гортани, глаз, наружных половых органов и кожи.
Дифтерия зева — самая частая локализация дифтерии. Заболевание начинается остро, с подъема температуры до 38-39 град, ребенок жалуется на боль в горле при глотании. Подчелюстные лимфоузлы припухают.
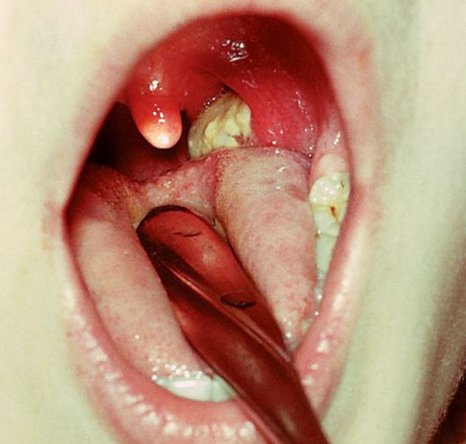 Дифтерия зева
Дифтерия зева
В зеве обнаруживается покраснение слизистой оболочки, на миндалинах – налеты серовато-белые, пленчатые. Чем обширнее налеты, тем сильнее интоксикация организма и тяжелее течение болезни.
Может развиться токсическая форма дифтерии. Она начинается остро, температура повышается по 39-40 град, может быть сильная боль при глотании, неоднократная рвота. Появляется общая слабость и вялость, лицо бледное, пульс частый. Возникает отек подкожной клетчатки в области подчелюстных лимфатических узлов, который распространяется почти на все шею, иногда на грудную клетку. Один из ранних признаков токсической дифтерии – отек зева, когда ткани миндалин и мягкого неба смыкаются, почти не оставляя просвета. Пленчатый налет покрывает небо, носоглотку, дыхание становится хриплым, рот полуоткрыт, позже появляются обильные выделения из носа. При осмотре зева ощущается сладковатый запах изо рта.
Наиболее ранним осложнением токсической формы дифтерии (в 1-3-й дни болезни) является развитие инфекционно-токсического шока. Это осложнение возникает только у непривитых детей. Вторым по времени возникновения возможным осложнением (конец первой-начало второй недели) является миокардит (воспаление сердечной мышцы), проявляющийся учащением или урежением ритма сердца, снижением артериального давления, болями в животе и рвотой. Развитие острой сердечной недостаточности может быть причиной смертельного исхода болезни. В это же время возникают и другие осложнения: параличи мягкого неба, гнусавость голоса, поперхивание и вытекание жидкой пищи из носа во время еды и питья. Возможна смерть от паралича дыхания.
Поражение слизистой оболочки гортани может развиваться как первичный процесс без признаков поражения ротоглотки. Дифтерия гортани может протекать без стеноза (сужения) гортани или со стенозом.
У детей раннего возраста дифтерийные пленки закрывают узкие носовые ходы, в связи с чем затрудняются сосание и носовое дыхание. Характерны сукровичные выделения из носа, в носовых ходах видны корочки.
При дифтерии лечебное питание строится с учетом периода болезни, выраженности специфической интоксикации, местных изменений
и развивающихся осложнений.
При легких формах с незначительными или умеренными местными изменениями питание проводится так же, как при скарлатине. Значительные трудности возникают при кормлении детей с осложненными формами дифтерии в виде крупа, распространенных парезов и параличей, сопровождающихся нарушением акта глотания. В таких случаях детей кормят через зонд. Объем пищи уменьшается при сохранении нормальных соотношений пищевых ингредиентов. Через зонд вводится жидкая, умеренно теплая пища в виде протертых супов, каш, протертого мясного фарша, молочных продуктов. Из-за выраженной кислородной недостаточности целесообразно для усиления гликолиза давать пить сладкие напитки:
5%-ную глюкозу, сладкий чай, соки. При улучшении состояния диета
быстро расширяется до возрастной.
Дифтерия носа- характеризуется упорно протекающим насморком. Общее состояние ребенка может быть не нарушено, температура нормальная. В связи с этим родители в большинстве случаев поздно обращаются за врачебной помощью.
При малейшем подозрении на дифтерию необходимо выполнить два посева слизи: из зева и из носа — на дифтерийную палочку.
Предварительный ответ бывает готов на 2-й день, окончательный — на 3-5-е сутки.
Вакцинация взрослых
Для профилактики дифтерии необходимо получить направление на вышеуказанный способ лечения. Его могут получить лица, находящиеся в возрастной категории от 25 лет и старше, которые не подвергались ревакцинации на протяжении последних десяти лет.
В случае, если до этого пациенты не проходили вакцинацию против дифтерии, не были переносчиком данного заболевания, то они должны быть обеспечены полным терапевтическим мероприятием прививок.
Взрослым, вакцинированным или не вакцинированным ранее; лицам, переболевшим заболеванием в лёгкой форме, а также переносчикам подобных недугов дополнительную инъекцию в качестве профилактики дифтерии не ставят.
Взрослым, которые перенесли серьезную форму дифтерии, инъекцию ставят не ранее, чем через полгода после прекращения развития болезни в двукратном формате с интервалом 45 дней.
При осуществлении соответствующих мер профилактики дифтерии в случае наличия заболевания вакцинации подлежат люди, которые имеют контакты с носителями, которые не были привиты и те, кто не вакцинировался более десяти лет с момента последней инъекции против дифтерии. Теперь вы знаете, что нужно делать, чтобы не заболеть дифтерией.
Причины
Дифтерия – инфекционная болезнь, которую вызывает бацилла Лёффлера или дифтерийная палочка. Это антропоноз, то есть носителем бактерии может быть только человек. Передается заболевание преимущественно воздушно-капельным путем, через предметы или зараженную пищу. Заражение может произойти как от больного, так и от здорового носителя, который недавно переболел.
Симптоматика
Для всех форм заболевания характерны следующие симптомы:
- Повышенная температура, лихорадка и озноб,
- Бледная кожа,
- Сильная слабость,
- Отек мягких тканей шеи (бычья шея),
- Боль в горле при глотании, затрудненное глотание,
- Хриплый голос,
- Увеличенные небные миндалины,
- Покраснение и отек слизистой глотки,
- Серо-белый налет в виде пленок, который покрывает миндалины и иногда переходит на мягкое небо, боковые поверхности глотки, гортань,
- Увеличенные лимфатические узлы на шее,
- Затрудненное или частое дыхание,
- Выделения из носа.
Осложнения дифтерии
У возбудителя дифтерии крайне вредный токсин, который при несвоевременном или неправильном лечении способен нанести большой вред организму. Именно поэтому, если обнаружена дифтерия, симптомы и лечение определять и назначать должен только хороший врач-инфекционист.
Осложнения чаще всего связаны с повреждением нервных и других клеток. К ним относятся:
- Поражения сердечной мышцы, миокарда,
- Инфекционно-токсический шок,
- Нарушенная свертываемость крови,
- Болезни надпочечников,
- Полиорганная недостаточность,
- Дыхательная недостаточность,
- Воспалительные заболевания периферических нервов,
- Токсическое поражение почек,
- Сердечно-сосудистая недостаточность,
- Острые или воспалительные ЛОР-заболевания ушей,
- Воспаление легких,
- Паралич дыхательных путей, мягкого неба, голосовых связок, мышц шеи, дыхательных путей и конечностей.
Срок, в течение которого развиваются эти осложнения, зависит от вида заболевания и тяжести его течения.
Диагностика
Следует отметить, что диагностика дифтерии «на глаз» затруднена, так как ее клиническая картина очень похожа на ангину. Различие в том, что при ангине пленки на миндалинах легко соскабливаются, тогда как при дифтерии на поверхности миндалины при попытке снять пленку появляются кровоточащие ранки.
Помимо этого, используются следующие виды диагностики:
- Бактериологический мазок из ротоглотки,
- Серологический анализ крови,
- Метод ПЦР.
Последовательность лечебных мероприятий
Если вы полагаете, что терапия дизартрии сводится к посещениям логопеда, где дизартрика учат складывать губы трубочкой, то ваше мнение ошибочно. Существует определенная последовательность мероприятий, нарушать которую не рекомендуется.
Устранение дизартрии начинается с восстановления работы речедвигательного аппарата. Для этого малышу проводят логопедический массаж, развивают мелкую моторику рук. Применяют также дыхательную гимнастику.
Логопедический массаж – один из наиболее эффективных методов восстановления работы речевого аппарата. Массаж воздействует на мышцы, позволяя нормализовать их тонус. Поэтому предварительно специалист определяет его уровень: гипо- или гипертонус.
Логопедический массаж делят на несколько видов:
- ручной;
- механический;
- аппаратный.
Ручная техника основана на воздействии пальцами рук на определенные зоны щек, губ, языка. Специалист проводит поглаживание, небольшое разминание мышечного каркаса области губ, щек и подбородка. Соединяет пальцами губы в вертикальном, горизонтальном положениях. Массирует мягкое небо.
Механическая техника предполагает воздействие на проблемные зоны с помощью специальных зондов.
Аппаратный метод использует вакуумные, вибрационные, температурные устройства. Он позволяет восстанавливать нервные пути, связывающие мышцы с центрами в мозге.
Дети-дизартрики способны самостоятельно проводить массаж в домашних условиях. Для этого существуют несложные упражнения:
- оскаливание зубов;
- вытягивание губ;
- открыть – закрыть рот;
- ребенок берет в рот конфету на палочке, взрослый ее вынимает. Чем меньше объем конфеты, тем сложнее делать упражнение.
Массаж позволяет:
- восстановить нормальный мышечный тонус;
- устранить патологические движения речевых мышц;
- увеличить амплитуду артикуляционных действий;
- заставляет работать мускулатуру, ранее не задействованную в процессе;
- координирует движение речевых органов.
Симптомы дифтерии зева
Когда дифтерийная палочка оказывается на слизистой оболочке, она начинает продуцировать дифтерийный токсин. Тот, в свою очередь, проникает внутрь клеток и приводит к развитию некроза ткани слизистой. Так появляется плотная фибринозная плёнка, спаянная с окружающими её тканями.
Островчатая форма встречается чаще у привитых детей.
Признаки островчатой формы дифтерии:
- начинается остро, протекать может при температуре 37˚С;
- появляется боль в горле;
- миндалины отёчны, появляются налёты. Островки налётов развиваются не так стремительно, как при других формах.
Плёнчатая форма более выражена, и часто будет иметь тяжёлое течение.
Признаки плёнчатой формы дифтерии:
- в данном случае болезнь более стремительна, начинается она остро с подъёма температуры до 39˚С;
- присутствует выраженная боль в горле при глотании;
- нёбные миндалины увеличиваются за счёт отёка;
- появляется налёт на миндалинах, и чем дальше он будет распространяться, тем тяжелее будет состояние заболевшего.
Осложнения и последствия дифтерии:
- Самое частое осложнение — это миокардит. Развиться он может на разных сроках заболевания, с первых дней и до третьей недели. Считается, что чем раньше возникает это осложнение, тем менее благополучен прогноз основного заболевания.
- Часто встречаются полиневропатии, характеризующиеся парезами и параличами. Это осложнение может появиться у больных лёгкими формами дифтерии и в случае, если отсутствует адекватная помощь.
- Инфекционно-токсический шок — не менее тяжёлое состояние, которое также может стать причиной смерти. Сопровождает гипертоксическую и токсическую формы дифтерии.
- Со стороны мочевыделительной системы это токсическое поражение почек.
Осложнения и последствия дифтерии:
- Самое частое осложнение — это миокардит. Развиться он может на разных сроках заболевания, с первых дней и до третьей недели. Считается, что чем раньше возникает это осложнение, тем менее благополучен прогноз основного заболевания.
- Часто встречаются полиневропатии, характеризующиеся парезами и параличами. Это осложнение может появиться у больных лёгкими формами дифтерии и в случае, если отсутствует адекватная помощь.
- Инфекционно-токсический шок — не менее тяжёлое состояние, которое также может стать причиной смерти. Сопровождает гипертоксическую и токсическую формы дифтерии.
- Со стороны мочевыделительной системы это токсическое поражение почек.
Как можно заразиться дифтерией?
Дифтерия — заболевание, вызываемое каринебактерией дифтерии (или палочкой Лефлера). Возбудитель дифтерии у детей устойчив во внешней среде. Заразиться можно как при общении с больным человеком, так и через пищу или предмет, на котором сохранились бактерии.
Заболеть может как взрослый человек, так и ребёнок. Во время последней эпидемии наиболее восприимчивыми были дети в возрасте от 3 до 14 лет.
Дифтерия у детей может встречаться в любом возрасте, крайне редко происходит её развитие у ребёнка до года.
Инкубационный период составляет от 2 до 10 дней. На 7 день инкубационного периода накладывается карантин на всех контактировавших с инфицированным.
Дифтерийный токсин
Токсин, вырабатываемый дифтерийной палочкой, состоит из нескольких компонентов. Один из них – фермент гиалуронидаза разрушает гиалуроновую кислоту капилляров и увеличивает их проницаемость, что приводит к выходу из сосудов и пропитыванию окружающих тканей плазмой крови с отложением белка фибриногена. Второй компонент – некротоксин разрушает клетки эпителия с выделением из них фермента тромбокиназы. Тромбокиназа способствует превращению фибриногена в фибрин и образованию на поверхности тканей фибринной пленки. При действии дифтерийного токсина на небные миндалины, которые покрыты несколькими слоями эпителиальных клеток, формируется фибиринная пленка, проникающая вглубь эпителия миндалин и плотно спаянная с ним.
Третий (основной) компонент – собственно токсин способен блокировать процессы клеточного дыхания и синтеза белковых молекул. Наиболее чувствительными к его действию являются капилляры, клетки миокарда и нервные клетки. В результате развивается дистрофия миокарда и инфекционно-токсический миокардит, повреждение капилляров приводит к инфекционно-токсическому шоку, повреждение шванновских клеток (вспомогательные клетки нервной ткани) приводит к демиелинизации нервных волокон (разрушение электроизолирующего слоя миелина с нарушением проведения нервных импульсов по нервным волокнам). Кроме того, дифтерийный токсин вызывает общую интоксикацию организма.
Риск поствакцинальных осложнений
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты АКДС-вакцины. Эти осложнения связаны не со свойствами прививки, а с количеством вспомогательных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации. Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн прививок против дифтерии. К вероятным специфическим осложнениям на прививки АКДС можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины коклюшной палочки (даже инактивированной) в комбинированных вакцинах имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки.
Редкими проявлениями неврологических осложнений на прививку от дифтерии могут быть: судороги без повышения температуры – 0,3-90 на 100 тыс. прививок, осложнения в виде энцефалопатии – менее 1 случая на 300 тысяч привитых. В настоящее время в мире судороги без повышения температуры не считают осложнением на прививку. Исследования, проведённые в Великобритании в 1960-1970 гг. свидетельствуют об одинаковой частоте развития судорог у привитых и непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут проявляться в виде судорог в возрасте 3-4 месяцев, когда начинают проводить вакцинацию, и связаны с прививкой только временным фактором.
Лечение дифтерии у детей
Даже в наш век продвинутых технологий и антибиотиков заболевание считается достаточно тяжёлым. Поэтому лечение всех больных дифтерией проводится под постоянным контролем врачей инфекционного и, при необходимости, реанимационного отделений. Не стоит недооценивать тяжесть этого заболевания.
Если ребёнок проживает там, где нет проблем с доставкой в больницу, антитоксическая противодифтерийная сыворотка (АПДС) вводится в стационаре. В случаях, если медэвакуация откладывается или занимает длительное время, АПДС вводят врачи скорой помощи.
Обычно дозы рассчитываются исходя из тяжести заболевания. Наиболее эффективным считается введение сыворотки в первые 18-24 часа от начала заболевания. Наименее эффективной сыворотка будет через 4 суток после начала дифтерии. Поэтому чем раньше начнется действие сыворотки, тем больше шансов на благополучный исход.
Также для лечения дифтерии используется плазмаферез или гемосорбция.
Наряду со всеми перечисленными выше методами проводится антибиотикотерапия.
Выбор всех препаратов и методов лечения основывается на форме и тяжести заболевания.
Так как заболевшие дифтерией дети часто попадают в реанимационное отделение, сестринский уход является неотъемлемой частью лечения.
Важно следить за соблюдением постельного режима, часто он требуется длительное время, от 4 до 8 недель.
Диета ребёнка обязательно должна быть щадящей, все продукты должны быть проварены и растёрты в пюре.
Медицинская сестра следит за больным дифтерией, его состоянием, температурой, а также контролирует соблюдение режимов проветривания и кварцевания в палате.
Следит за личной гигиеной человека, не способного самостоятельно её соблюдать.
Подготавливает детей к лечебным манипуляциям.
Оказывает помощь врачу при выполнении манипуляций, выполняет назначения врача.
После перенесённого заболевания пациент некоторое время находится на диспансерном учёте.
4 мифа о язвенной болезни
- Язвенную болезнь вызывает острая пища. На самом деле это не может спровоцировать болезнь, но острые блюда способны усилить симптомы, если болезнь уже началась.
- Болеют только пожилые люди. Риск заболеть язвенной болезнью есть в любом возрасте: воспаление слизистой желудка может начаться уже с 5, а кишечника — с 15 лет.
- Язвенную болезнь можно вылечить антацидными препаратами. Антациды — лекарства, нейтрализующие кислотность желудочного сока (перед применением нужно проконсультироваться со специалистом). Это хорошее средство первой помощи, которое может облегчить симптомы, но восстановить слизистую желудка и кишечника эти препараты не способны.
- При язве помогают народные средства и молоко. В зарубежных и в российских клинических рекомендациях по лечению язвенной болезни нет ни барсучьего жира, ни «желудочных» БАД, ни отвара из подорожника, ни натуральных растительных масел, ни молока. Надеяться, что эти средства заживят язву, не нужно.

Профилактика
- Наложение карантина на 7 дней от последнего случая заболевания. За это время у всех контактных берут анализ на дифтерийную палочку.
- Вакцинация взрослого и детского населения. Вакцинацию проводят с 3 месяцев различными прививками. Например, вакциной АКДС по схеме: в 3 месяца, в 4,5 месяца, в 6 месяцев, и затем в 18 месяцев. Ревакцинация проводится в 7 и 14 лет. Существуют также аналоги вакцины АКДС — это «Пентаксим», «Инфанрикс», «Бубо-Кок». Вопрос, какую из вакцин делать, лучше решить со своим участковым врачом. С 6 лет АДС-М применяют для плановых возрастных ревакцинаций или в эпидемических очагах дифтерии.
- Если ребёнок не был привит и имел контакт с больным дифтерией, делается экстренная вакцинация от дифтерии, которая проводится вакциной АДС-М или АД-М.
Подводя итог статьи, я желаю вам никогда не столкнуться с этим страшным заболеванием, по возможности привить себя и детей, ведь здоровье ребёнка в ваших руках.