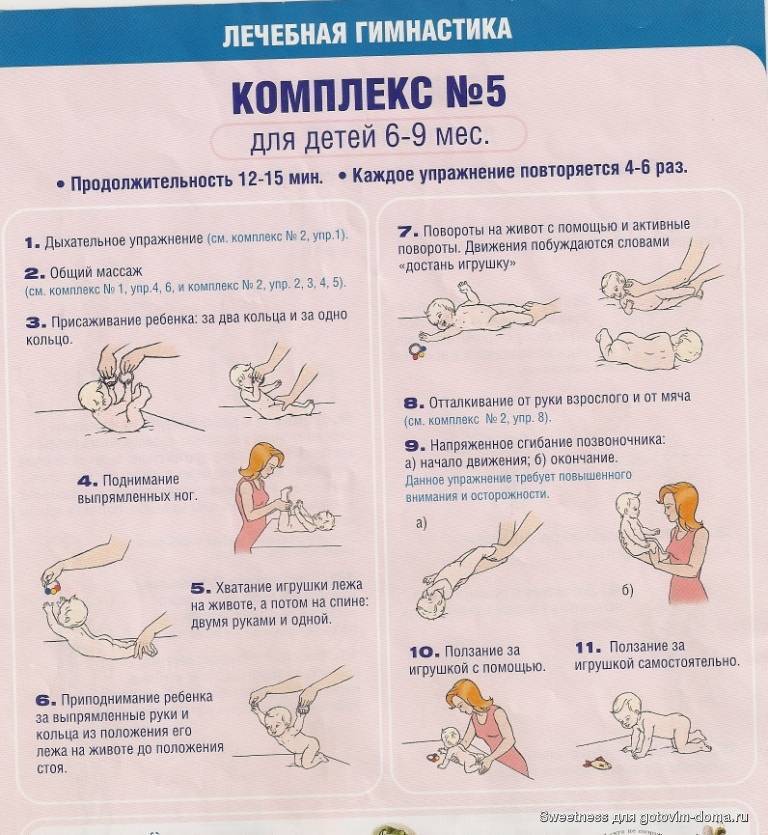
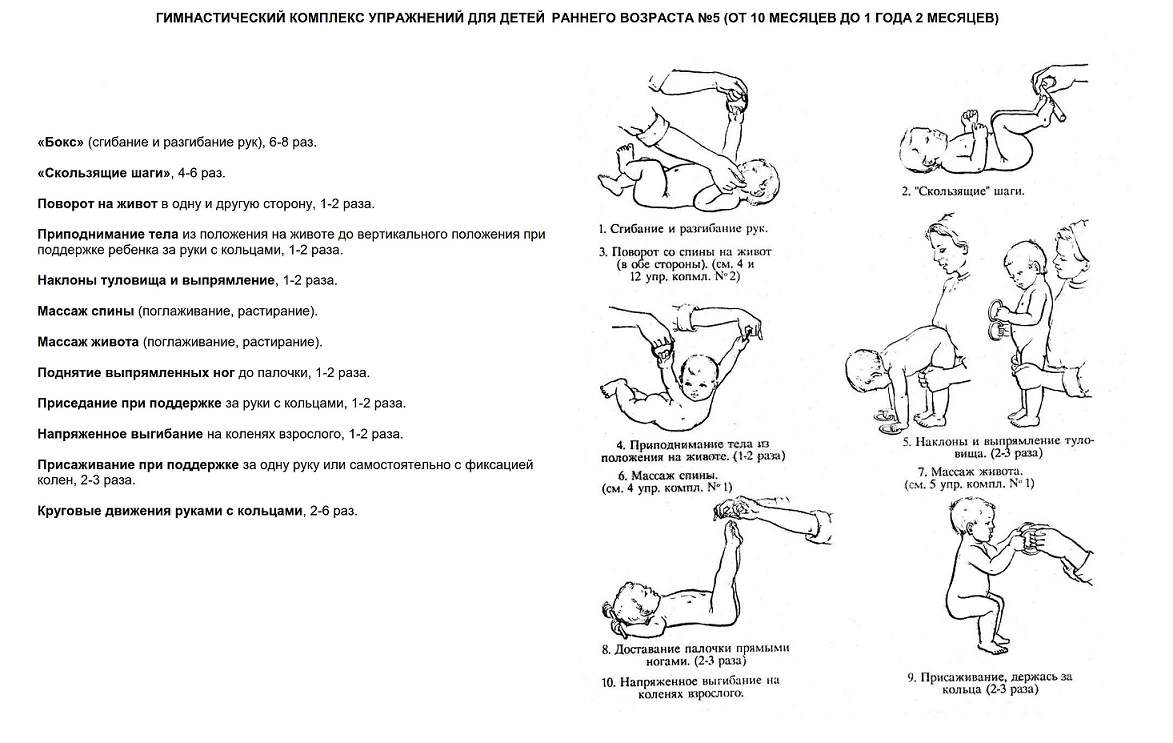
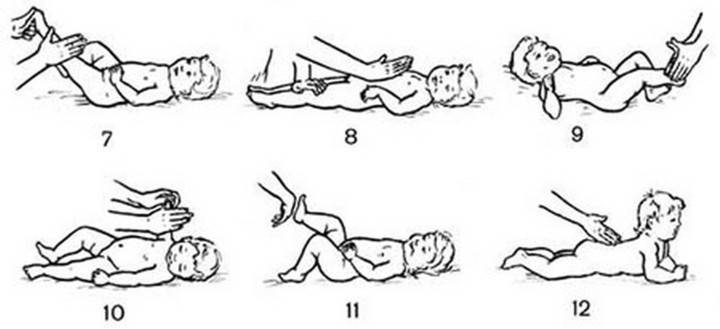
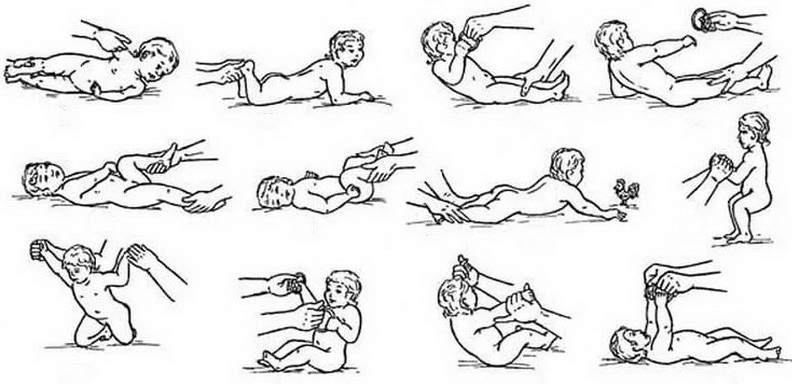
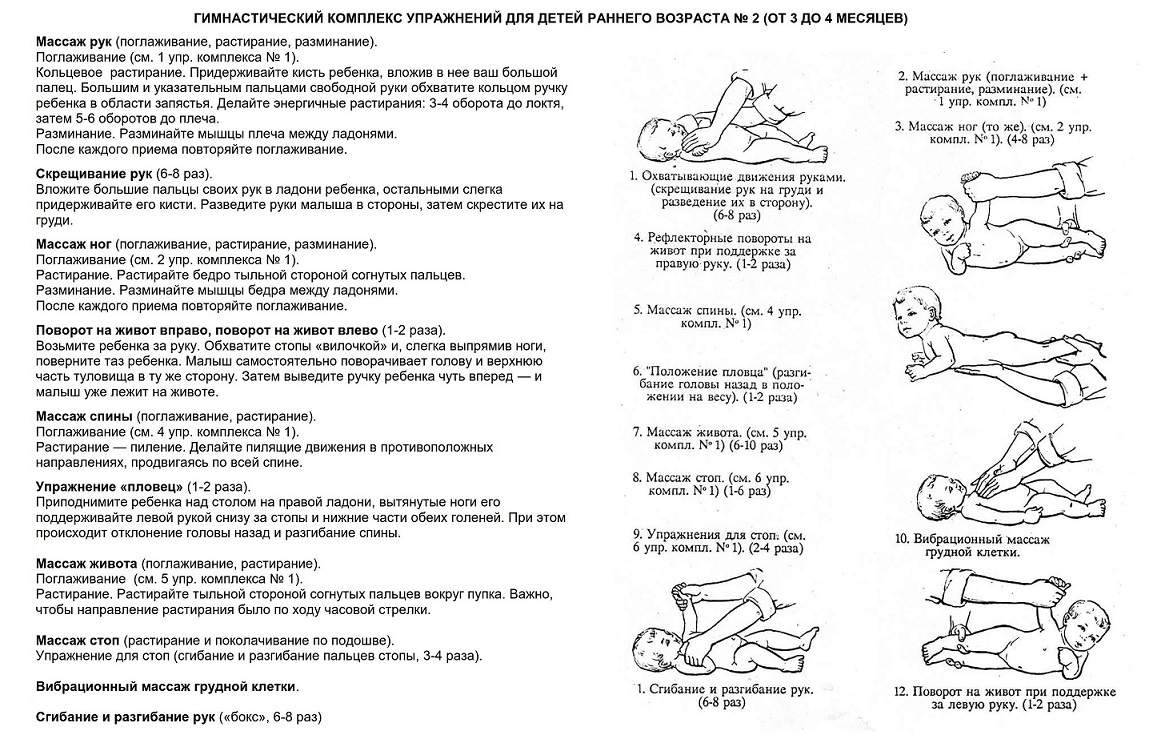
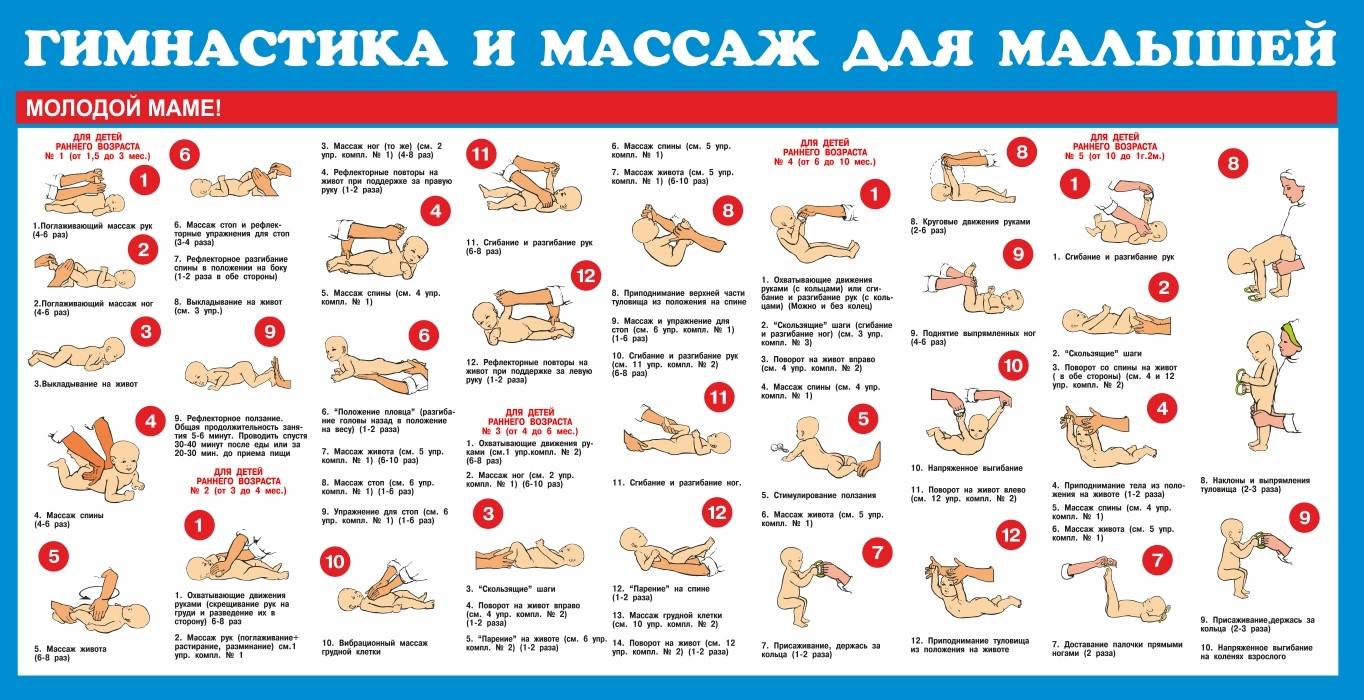
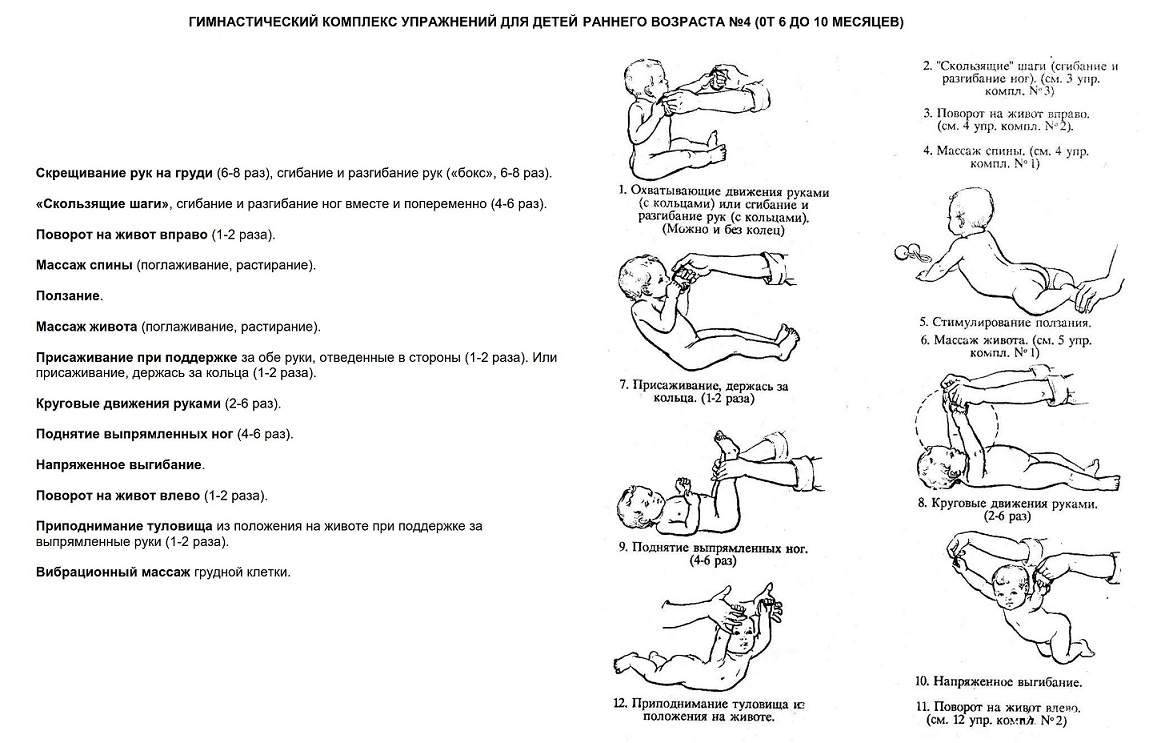
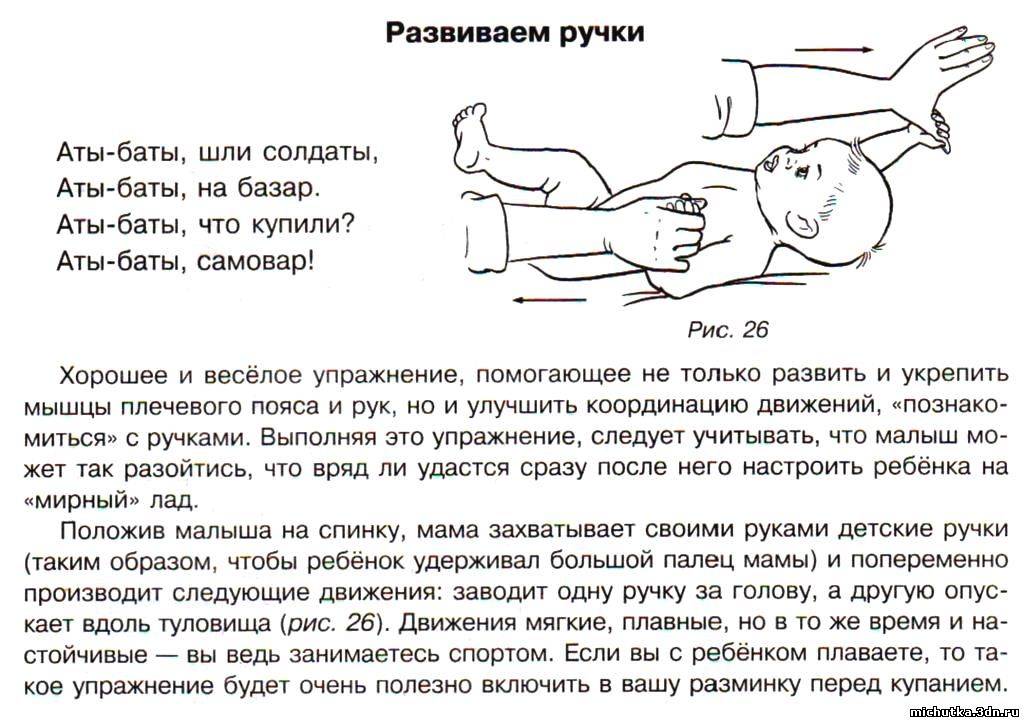
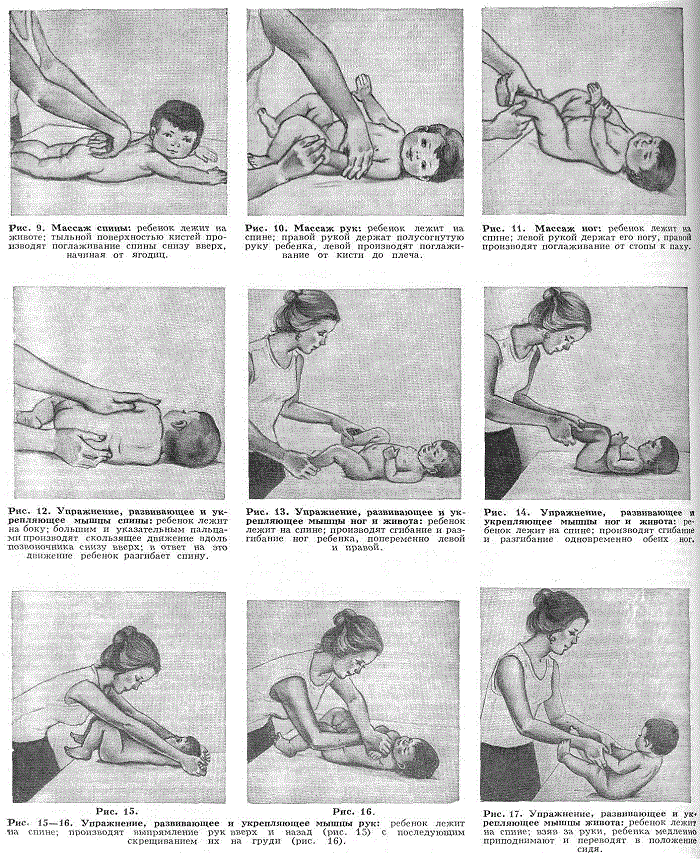
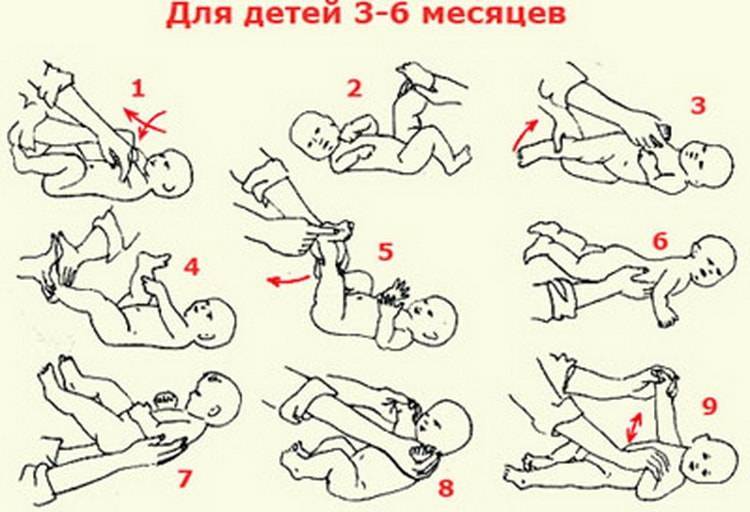
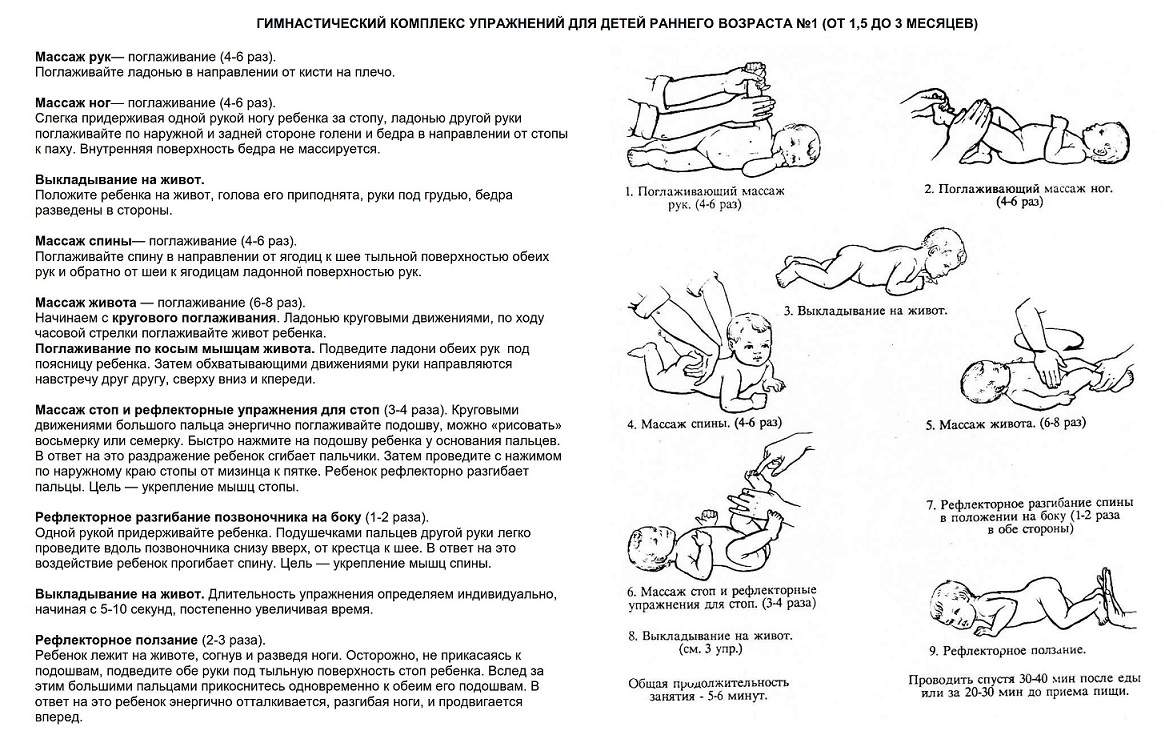
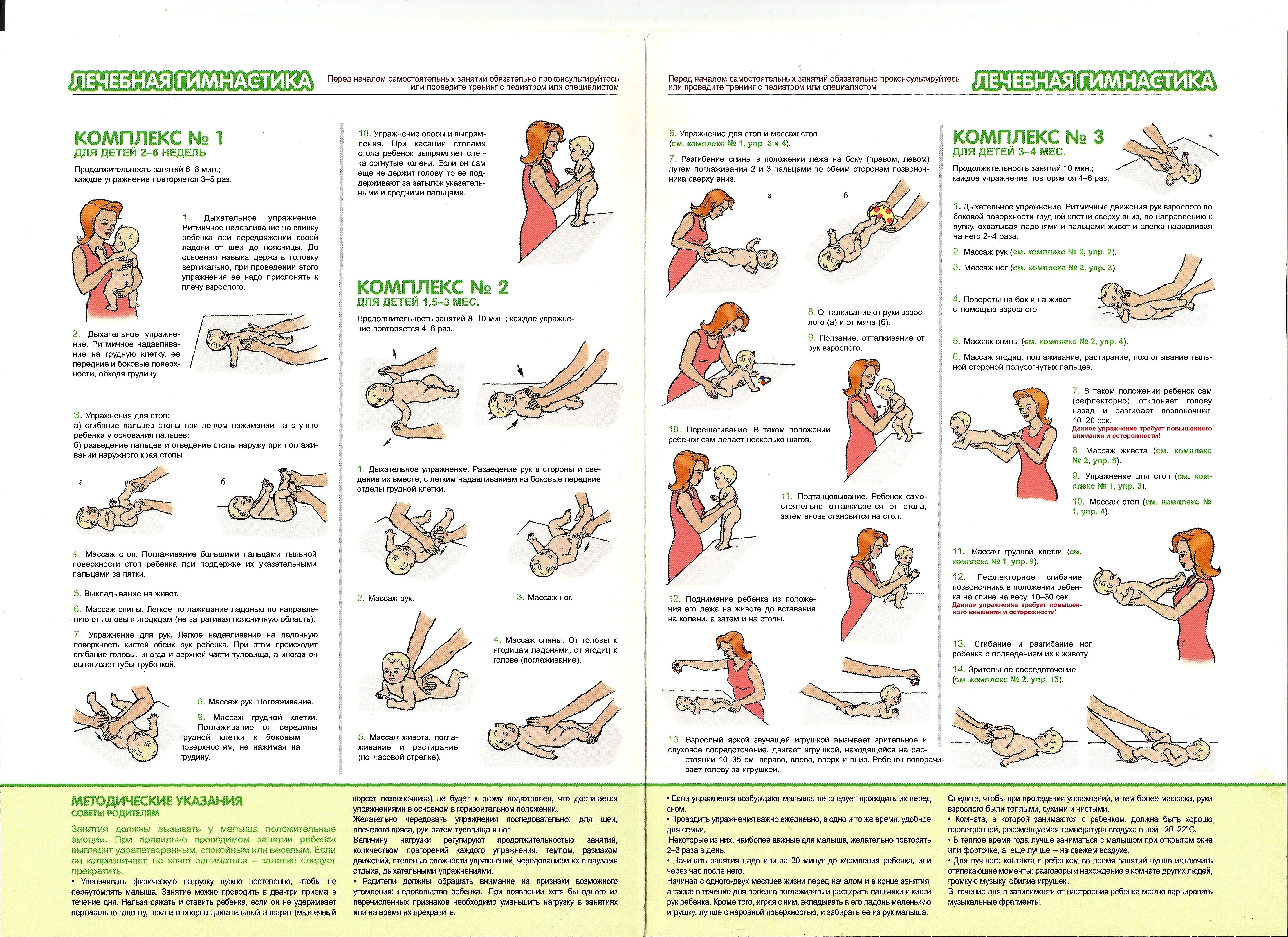
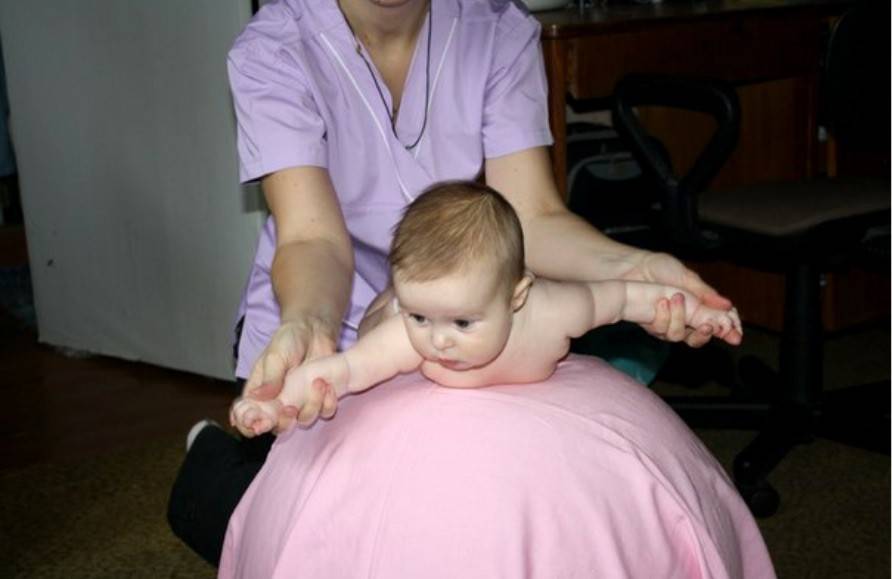
Общие правила
Для достижения желаемого результата важно сделать занятия систематическими. Соблюдение простых правил поможет привести в порядок мышечный тонус и сделать это с удовольствием для всех:
- Поддерживайте в помещении, где проходят занятия, оптимальную температуру и влажность воздуха (температура не выше 21 градуса, влажность – 50-70%). Обязательно проветривайте комнату перед массажем. Летом, если есть возможность, проводите занятие на улице.
- Используйте пеленальный столик для массажа, но если его нет, можно провести занятие на обычном столе или даже на крышке комода. Требование одно – поверхность не должна быть мягкой и неровной.
- Используйте только гипоаллергенные масла или детский крем для массажа.
- Любое занятие проводите в игровой форме – это касается и массажа, и гимнастики. Если ребенку будет неинтересно, невесело, то он очень быстро даст понять, что ему все происходящее изрядно надоело, начнет капризничать и придется прервать занятие. Помните, что массаж и гимнастика – повод для общения, которое должно развивать не только тело, но и психику карапуза, а также его эмоциональную сферу.
- Помните о безопасности. Всегда ставьте все необходимое рядом, чтобы не оставлять малыша одного на столе, падение с которого может привести к травме.
- Проводите занятия через час после еды, чтобы избежать срыгиваний, и не позднее, чем за час до отхода ко сну. Массаж тонизирующий не делают на ночь.
О том, как делать детский массаж при мышечной дистонии, смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Методы лечения
Терапия в случае выявления синдрома мышечной дистонии направлена на восстановление тонуса. Лечение всегда комплексное, что позволяет добиться положительных результатов в достаточно короткие сроки и избежать негативных последствий.
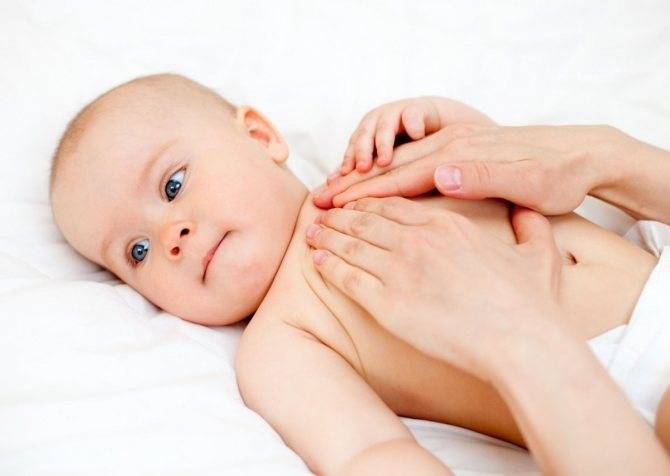
Массаж
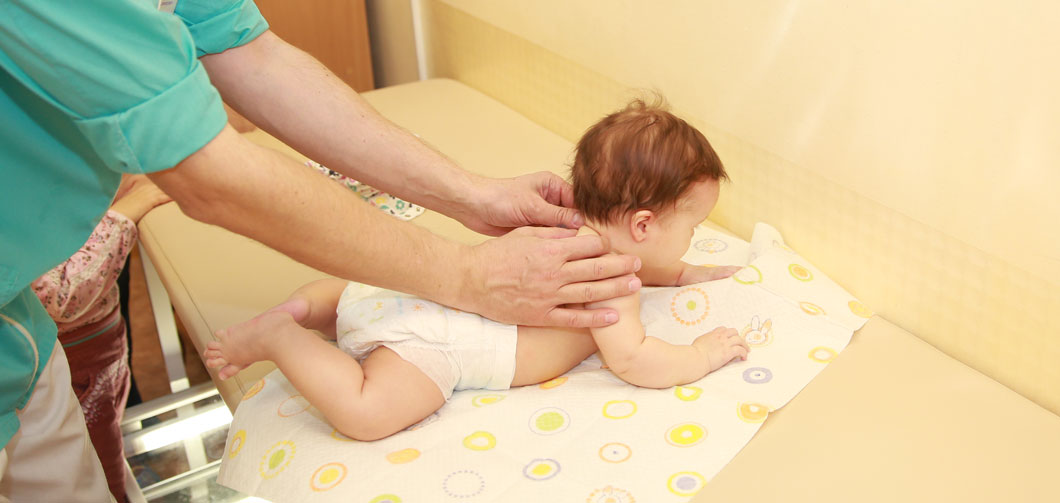
Считается основным методом терапии при дистонии мышечной ткани. Вид массажа, зону воздействия, количество процедур определяет лечащий врач. Специалист выполняет потряхивания, растирания, поглаживания и надавливания различной интенсивности. Подобные действия осуществляются при сильном тонусе.
В случае, когда заболевание имеет небольшую степень выраженности, используются постукивания, легкие прищипывания и похлопывания.
Лечебная физкультура
Комплекс упражнений также подбирается врачом на основе степени тяжести болезни. Гимнастика может выполняться с помощью мяча или других снарядов или без них.
Целью лечебной физкультуры является нормализация кровообращения, тонуса мышечной ткани. Упражнения делает специалист, но многие из них родители могут выполнять самостоятельно с ребенком дома. Продолжительность терапии определяется лечащим врачом.
Физиопроцедуры
Физиотерапевтические методы воздействия при мышечной дистонии направлены на улучшение тонуса ткани, восстановление двигательной активности конечностей.
Самыми эффективными способами при гипотонусе или гипертонусе являются лазерная и ультразвуковая терапия, магнитотерапия. Детям назначаются лечебные грязевые ванны, электрофорез, чередование тепла и холода.
Количество и продолжительность курсов определяет также лечащий врач. Перед назначением специалист должен убедиться в отсутствии противопоказаний.
Плавание
При выявлении мышечной дистонии у грудничка широко применяется купание, при котором ребенку помогают совершать плавательные движения.
В ванночку рекомендуется добавлять хвойный экстракт, различные седативные отвары или лавандовое масло. Это позволит расслабить напряженные мышцы, нормализовать сон малыша.
Прежде, чем использовать ароматические масла и экстракты, важно убедиться в отсутствии аллергической реакции у ребенка
Препараты
В сложных случаях, когда мышечная дистония имеет ярко выраженные симптомы, назначаются лекарственные препараты. Для восстановления тонуса используются:
- «Семакс»;
- «Церебролизин»;
- «Баклофен»;
- «Мидолкам»;
Также назначаются витамины группы В. Принимать препараты следует только по назначению лечащего врача, в указанных дозировках. Превышать дозу категорически запрещено.
Самостоятельно подбирать лекарства и определять дозировку не рекомендуется, так как это может привести к серьезным последствиям.
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР)
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР) является одним из наиболее выраженных рефлексов при детском церебральном параличе. Выраженность АШТР зависит от степени повышения мышечного тонуса в руках. При тяжелом поражении рук рефлекс появляется почти одновременно с поворотом головы в сторону. Если руки поражены незначительно, что имеет место при легкой спастической диплегии, асимметричный шейный тонический рефлекс (АШТР) возникает непостоянно и для его появления требуется более длительный латентный период. Асимметричный шейный тонический рефлекс (АШТР) более ярко выражен в положении на спине, хотя его можно наблюдать и в положении сидя. АШТР, сочетаясь с тоническим лабиринтным рефлексом, препятствует захвату игрушки, развитию зрительно-моторной координации. Ребенок не может вынести руки вперед, чтобы приблизить кисти к средней линии, и соответственно удержать обеими руками предмет, на который он смотрит. Вложенную в руку игрушку ребенок не может поднести ко рту, глазам, так как при попытке согнуть руку голова поворачивается в противоположную сторону. Из-за разгибания руки многие дети не могут сосать свои пальцы, как это делает большинство здоровых детей. АШТР в большинстве случаев сильнее выражен на правой стороне, поэтому многие дети с церебральным параличом предпочитают пользоваться левой рукой. При ярко выраженном АШТР голова и глаза ребенка часто фиксированы в одну сторону, поэтому ему трудно проследить за предметом на противоположной стороне. В результате развивается синдром односторонней пространственной агнозии, формируются спастическая кривошея и сколиоз позвоночника. Сочетаясь с тоническим лабиринтным рефлексом, АШТР затрудняет повороты на бок и на живот. Когда ребенок поворачивает голову в сторону, возникающий АШТР препятствует движению туловища вслед за головой, и ребенок не может высвободить руку из-под туловища. Затруднение поворота на бок препятствует формированию у ребенка возможности переноса центра тяжести с одной руки на другую при выносе вперед тела, что необходимо для развития реципрокного ползания. Асимметричный шейный тонический рефлекс (АШТР) нарушает равновесие в положении сидя, так как распространение мышечного тонуса на одной стороне (повышение его преимущественно в разгибателях) противоположно распространению его на другой (преимущественное повышение в сгибателях). Ребенок теряет равновесие и падает в сторону и назад. Чтобы не упасть вперед, ребенок должен наклонить голову и туловище. Влияние асимметричного шейного тонического рефлекса (АШТР) на “затылочную” ногу может со временем привести к подвывиху в тазобедренном суставе в связи с комбинацией флексии, внутренней ротации и приведения бедра.
Причины
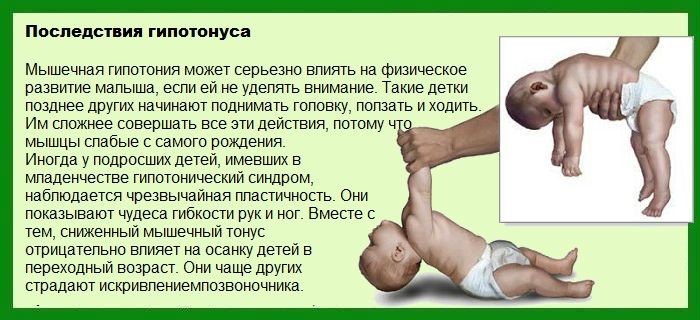
Расхождение мышц у детей наблюдается из-за несостоятельности мускулатуры и сухожилий. Через 2-12 месяцев после рождения мышцы приходят в тонус, связки укрепляются – процесс самостоятельно разрешается. У недоношенных детей и младенцев с патологиями внутриутробного развития для этого может потребоваться больше времени. При синдроме Дауна присутствует риск сохранения диастаза на всю жизнь.
Провокатором диастаза прямых мышц живота у женщин является беременность. Растущая матка оказывает значительное давление на белую линию, растягивая ее. Под действием гормонов угнетается синтез коллагеновых волокон, связки становятся более рыхлыми. Но через несколько месяцев после родов белая линия живота в норме восстанавливается.
Статистика показала, что на 21 неделе беременности, процентное соотношение женщин с диастазом достигало 33%, на 27 неделе – количество превысило более половины 50 %. Ситуация является нормой, которая связана с физиологией строения фигуры, и изменением гормонального фона. Мышцы становятся мягкими, эластичными, что является отличной защитой для ребеночка. Диастаз причины могут быть различны. Большую роль в развитии болезни играет ожирение, и гиподинамия. Проводить профилактику лекарственными препаратами нет альтернативы
Важно поддерживать себя в спортивной форме. Диастаз после родов самостоятельно проходит в течение 12 месяцев
У мужчин ДПМЖ нередко спровоцировано ожирением, физическими нагрузками и наследственными коллагенопатиями. Риск диастаза повышается при склонности к запорам, а также при хронических заболеваниях дыхательных путей, сопровождающихся кашлем.
Факторы, предрасполагающие к диастазу:
- плоскостопие или невозможность осуществлять физические нагрузки, преодолевать пути пешими прогулками,
- пороки сердца,
- вывихи лодыжек,
- врожденные заболевания нижних конечностей.
Передняя стенка живота, или брюшной пресс, состоит из косых, прямых и поперечной мышц живота, а также их сухожилий и сухожильных растяжений (апоневрозов).
Если своевременно не произвести правильное лечение, мышцы живота постепенно атрофируются с образованием жировой ткани, снижает приспособленность к жизни, появляются запоры, осложнения геморроя, преждевременная усталость во время работы, расслабление определенной группы мышц живота, которых насчитывается 5 видов: косые, прямые висцеральные, поперечных, что предвещает серьезные проблемы организма. Происходит нарушение работы кишечника и всех органов, расположенных в забрюшинном пространстве.
Все фасции, связки, волокна взаимно переплетены между собой, образуют защитный «корсет», предохраняющий внутренние органы от механических воздействий, ударов, что свидетельствует о прочности белой линии живота. Самым слабым звеном структуре белой линии является пупочное кольцо. Для полной картины иногда необходимо получить консультации уролога, гастроэнтереголога и терапевта, чтобы исключить заболевания органов пищеварительного тракта, мочевого пузыря, почек.
Лечение патологии консервативными способами возможно при небольшом диастазе. На поздних этапах развития патологическое расхождение мышц устраняют с помощью абдоминальных пластических операций.
Правила проведения миогимнастики
К выполнению упражнений специалисты предъявляют следующие правила и требования:
- Необходимость следить за интенсивностью мышечных сокращений – она должна находиться в физиологических пределах
- Достижение максимальной амплитуды мышечных сокращений
- Постепенность наращивания длительности и скорости мышечных сокращений
- Необходимость повторов мышечных сокращений при выполнении упражнений до возникновения чувства несильной усталости
- Необходимость небольших пауз между последовательными мышечными сокращениями
Упражнения миогимнастики могут выполняться с применением специальных аппаратов.
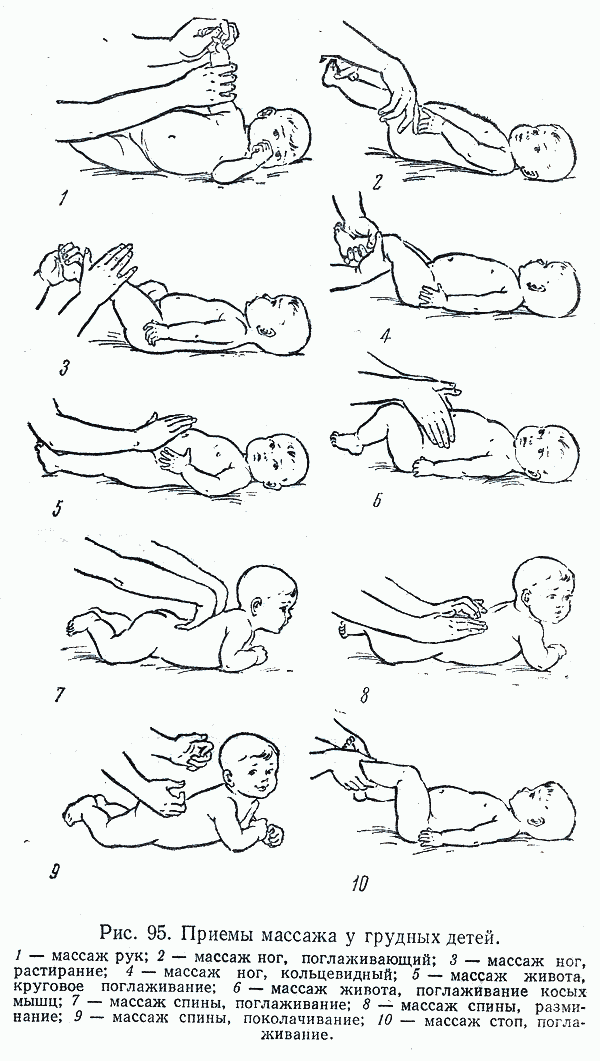
Эффект от массажа
Начинают массаж ног грудничков, когда малышу исполнилось 2-2,5 месяца, и обязательно учитывают особенность детской ноги. У новорожденных очень хрупкие кости и на стопе отсутствует жировая прослойка, поэтому с силой воздействовать на ноги запрещено.
Легкие расслабляющие движения полезны для малышей: они вызывают положительные эмоции, расслабляют, усиливают тактильный контакт с родителями.
Цель и эффект от массажа меняется вместе с возрастом ребенка: первые три месяца проработка направлена на расслабление мышц-сгибателей. Следующие три месяца — это нормализация мышечного тонуса и укрепление мышечной ткани, затем — координация работы разных мышечных групп. С 9 месяцев до года целью массажа является подготовка опорно-двигательного аппарата к ходьбе.
Полезное воздействие массажа проявляется в:
- Развитии координации движения;
- Улучшении работы мозга;
- Формировании правильной осанки;
- Улучшении дыхания и кровообращения, обменных процессов;
- Улучшении работы нервной системы;
- Снижении риска развития рахита;
- Расслаблении нервной системы.
После регулярных сеансов массажа ножек малыши быстрее встают и начинают ходить.
На стопах расположено много нервных окончаний и биологически активных точек, и их проработка укрепляет здоровье ребенка. Во время массирования улучшается процесс пищеварения, укрепляется иммунитет, активируется кровообращение. Механическое воздействие формирует правильный силуэт стопы.
Массаж ног детям продолжают делать и после года. Ежедневные процедуры укрепляют иммунитет, улучшают обменные процессы, предупреждают искривление ног. 4-5-ти летние дети активны и подвижны, им необходимы общеукрепляющие процедуры. Массаж пятилетнего ребенка направлен на профилактику плоскостопия и сколиоза, заболеваний опорно-двигательного аппарата.
Массаж при вальгусной деформации
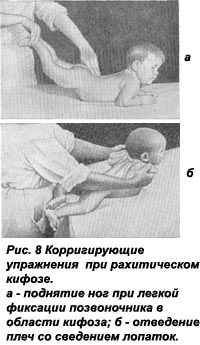
У некоторых малышей в возрасте до 3-х лет наблюдается деформация ног. Вальгусной деформацией называют изменение формы коленного сустава, которая деформирует форму нижних конечностей. Заметить ее можно, когда малыш стоит так, что его пятки и колени соединены. При деформации ног ребенка лодыжки разъединяются, а если они находятся рядом — коленки заходят друг за друга. Одновременно с деформацией может поразить малыша и рахит. К развитию рахита приводит гиповитаминоз D, который также сказывается на нарушении обмена веществ.
При Х образных ногах ребенку назначают курс лечебного массажа. Его цель — укрепление мышечной ткани бедер и внутренней части голени, расслабление внешней стороны ноги. Во время проработки задействуется также спина, поясница и ягодицы. Регулярные сеансы позволяют вернуть коленным суставам нормальное положение.
Дефекты ног — Х- и О-образная деформация
Показания и противопоказания
Массаж — это процедура активной физиотерапии, которую применяют для профилактики ортопедических проблем, рахита, заболеваний нервной системы, укрепления иммунитета. Процедуры назначают не только малышам грудного возраста. Детям старше 1 года домашние сеансы рекомендуют при:
- Плоскостопии;
- Неправильном развитии опорно-двигательного аппарата;
- Косолапости;
- Гипертонусе и гипотонусе мышечной ткани;
- Искривлении ног и позвоночника;
- Высоком своде стопы.
Противопоказано массирование ног детей при:
- Заболеваниях кожи и ее повышенной чувствительности;
- Обостренной стадии рахита;
- Ломкости костей;
- Высокой температуре;
- Рвоте;
- Болезнях крови, почек, печени и органов пищеварения;
- Туберкулезе и диатезе;
- Острых формах артрита;
- Диатезе;
- Пороке сердца;
- Грыжах.
Если у ребенка проблемы с дыханием, то перед сеансом необходимо проконсультироваться с врачом.
Механизм влияния на организм
Массаж воздействует на рецепторы кожи, что приводит к возникновению кожно-висцеральных рефлексов. Суть их в том, что раздражение участка приводит к рефлекторному повышению деятельности внутренних органов, связанных с эти участком. Активизация нервной системы стимулирует деятельность основных функций и систем организма ребенка.
За счет улучшения кровообращения увеличивается приток кислорода, крови и питательных веществ к органам и тканям. Ускорение движение лимфы приводит к естественному и быстрому выводу продуктов обмена веществ из организма.
Механическое воздействие на кожный покров провоцирует активную выработку эндорфинов и гормонов роста. Организм расслабляется, освобождается от мышечных спазмов и блоков. Проработка стоп также стимулирует развитие центров речи.
Какие приемы массажа и упражнения должны проводиться при сочетании повышенного и пониженного тонуса мышц?
Цель массажа при асимметрии мышечного тонуса – расслабить напряженные и тонизировать слабые мышцы малыша. В таком случае проводится дифференцированный массаж.
На стороне напряженных мышц проводят поглаживающие, медленные, мягкие растирающие и разминающие движения, вибрацию и встряхивания.
На стороне ослабленных мышц применяют поглаживание, энергичные растирания и разминания, пощипывание, постукивания и похлопывания.
Также полезны упражнения на фитболе. Малыша располагают на мяче животом или спиной. Мама фиксирует за ножки. Папа также может придерживать за ручки. Проводятся перекатывания фитбола вправо и влево, но с упором на сторону со слабым мышечным тонусом.
Польза массажа для малыша
Легкое массирование имеет расслабляющий эффект, облегчает отход ко сну. Помогает детский массаж номер 10 и при коликах, запорах. Другие преимущества процедуры:
- налаживание эмоциональной связи с малышом;
- развитие невербальных коммуникативных навыков;
- улучшение взаимопонимания;
- нормализация сна;
- поддержание нормального мышечного тонуса;
- повышение гибкости;
- снижение уровня стресса;
- профилактика метеоризма, колик, запоров;
- купирование болевых симптомов без лекарственных препаратов;
- снятие мышечного напряжения;
- смягчение кожи.
Педиатры рекомендуют отцам тоже проводить расслабляющий массаж 10. Простые поглаживания и прикосновения помогают наладить контакт с новорожденным. Матери понимают малышей без слов гораздо лучше. А вот будущим отцам сложно понять, почему именно плачет ребенок. Во время массажа можно отследить позитивные и негативные реакции на каждое движение.
У нас есть полезная статья о том, как понять причины плача и как успокоить грудничка.
Также во время массажа высвобождаются эндорфины: нейромедиаторы, которые борются с гормонами стресса. Даже смена привычного питания, новое лицо в окружении или громкий звук могут напугать младенца.
Доказано, что малыши, которые прошли общий массаж номер 10, лучше спят, быстрее набирают вес и реже капризничают без причины. Врачи отмечают еще и положительный психологический эффект.
Также массаж часто назначают на определенных этапах развития при наличии показаний — например, в возрасте 9 месяцев.
Методы лечения
Терапия в случае выявления синдрома мышечной дистонии направлена на восстановление тонуса. Лечение всегда комплексное, что позволяет добиться положительных результатов в достаточно короткие сроки и избежать негативных последствий.
Массаж
Считается основным методом терапии при дистонии мышечной ткани. Вид массажа, зону воздействия, количество процедур определяет лечащий врач. Специалист выполняет потряхивания, растирания, поглаживания и надавливания различной интенсивности. Подобные действия осуществляются при сильном тонусе.
В случае, когда заболевание имеет небольшую степень выраженности, используются постукивания, легкие прищипывания и похлопывания.
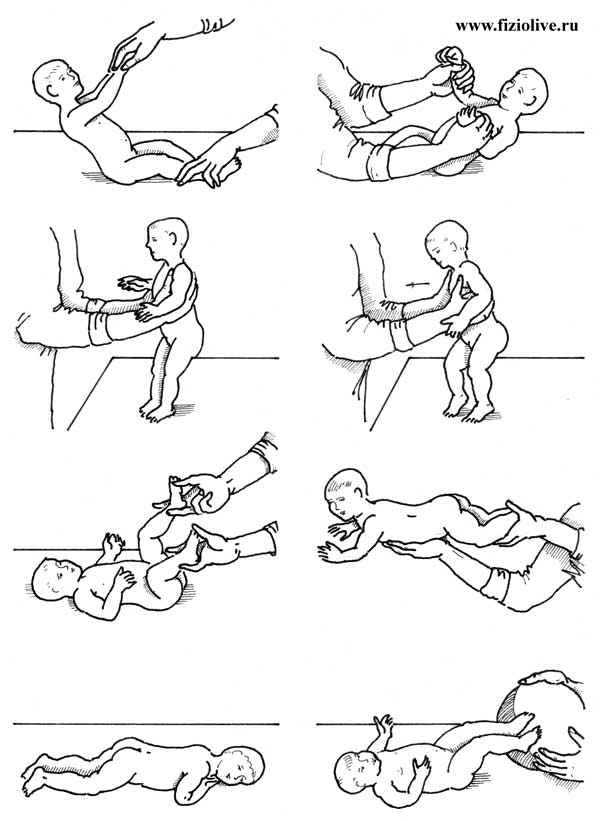
Лечебная физкультура
Комплекс упражнений также подбирается врачом на основе степени тяжести болезни. Гимнастика может выполняться с помощью мяча или других снарядов или без них.
Целью лечебной физкультуры является нормализация кровообращения, тонуса мышечной ткани. Упражнения делает специалист, но многие из них родители могут выполнять самостоятельно с ребенком дома. Продолжительность терапии определяется лечащим врачом.
Физиопроцедуры
Физиотерапевтические методы воздействия при мышечной дистонии направлены на улучшение тонуса ткани, восстановление двигательной активности конечностей.
Самыми эффективными способами при гипотонусе или гипертонусе являются лазерная и ультразвуковая терапия, магнитотерапия. Детям назначаются лечебные грязевые ванны, электрофорез, чередование тепла и холода.
Количество и продолжительность курсов определяет также лечащий врач. Перед назначением специалист должен убедиться в отсутствии противопоказаний.
Плавание
При выявлении мышечной дистонии у грудничка широко применяется купание, при котором ребенку помогают совершать плавательные движения.

В ванночку рекомендуется добавлять хвойный экстракт, различные седативные отвары или лавандовое масло. Это позволит расслабить напряженные мышцы, нормализовать сон малыша.
Прежде, чем использовать ароматические масла и экстракты, важно убедиться в отсутствии аллергической реакции у ребенка
Препараты
В сложных случаях, когда мышечная дистония имеет ярко выраженные симптомы, назначаются лекарственные препараты. Для восстановления тонуса используются:
- «Семакс»;
- «Церебролизин»;
- «Баклофен»;
- «Мидолкам»;
Также назначаются витамины группы В. Принимать препараты следует только по назначению лечащего врача, в указанных дозировках. Превышать дозу категорически запрещено.
Самостоятельно подбирать лекарства и определять дозировку не рекомендуется, так как это может привести к серьезным последствиям.
Как вылечить мышечную дистонию у детей до 1 года?
Терапевтический подход индивидуален для каждого маленького пациента и основан на результатах диагностики, особенностях течения патологического процесса, индивидуальных характеристиках организма ребенка.
Стандартная схема терапии мышечного дистонуса включает:
- медикаментозное лечение;
- физиотерапевтические процедуры;
- кинезиотерапию.
- Медикаментозное лечение дистонии направлено на:
- восстановление трофики и обмена веществ в тканях головного мозга;
- стимуляцию активности мозга;
- улучшение проводимости нервных импульсов.
Для лечения гипертонического типа дистонии применяется ботулинотерапия. Введение ботулотоксина в спазмированные мышцы уменьшает выраженность мышечного гипертонуса и связанного с ним болевого синдрома.
Основная роль в лечении дистонических проявлений отводится физиотерапии. Для нормализации тонуса мышечной ткани показаны такие процедуры:
- водолечение;
- грязевые аппликации;
- магнитотерапия;
- электрофорез;
- криоконтрастные и тепловые процедуры;
- ультразвуковая терапия.
В случаях, когда дистония — единственное проявление неврологической патологии, основным методом лечения считается кинезиотерапия (лечение движением). Хорошо себя зарекомендовали в терапии мышечного дистонуса у детей массаж, лечебная физкультура, плавание в бассейне.
Инструменты
В ходе массажа могут быть использованы особые приспособления – специальные логопедические зонды. Поскольку наиболее эффективными они являются при работе с дизартриками, то их часто называют дизартрическими зондами.
Впервые такие приспособления стали использовать в школе глухонемых, расположенной в Берлине, в начале прошлого века. Их разработчиком стал директор этой школы, врач и сурдопедагог А. Гутцман. В то время царила мода на всевозможные технические приспособления и лечение при помощи механических устройств. Позднее зонды Гутцмана модернизировал и использовал в своей практике отечественный сурдопедагог и логопед Ф.А. Рау. С небольшими изменениями эта модификация дошла до наших дней.
Сейчас существует несколько типов зондов, но наиболее известными являются:
- дизартрические зонды Скляренко. Были разработаны в 1992 году. В набор входит пятнадцать приспособлений, выполненных из пластмассы или металла. Каждый из зондов предназначен для воздействия на определенную зону;
- набор логопедических зондов Е.В. Новиковой входит восемь специальных приспособлений. Их необходимо применять согласно авторской методике, разработанной логопедом в 2000 году.
Широкое применение в логопедической практике зонды приобрели лишь недавно. В ХХ веке общественность была плохо информирована о подобных приспособлениях, да и изготавливались они практически вручную в единственном экземпляре.
Несмотря на то, что сегодня у логопедов есть больше возможностей по использованию таких инструментов, логопедические зонды применяют немногие специалисты и лишь в особо тяжелых случаях. Связано это с тем, что дети пугаются странных металлических предметов, которые им пытаются засунуть в рот. Из-за этого логопеды при работе с дизартриками по-прежнему пользуются медицинскими шпателями, ватными палочками, резиновыми сосками и другими подручными средствами.
Диагностика синдрома
Проявления дистонии пересекаются с симптомами других заболеваний профиля. Поэтому диагностика заключается в последовательном исключении всех возможных заболеваний
Важно не только установить форму заболевания, но и найти причину болезни. Так, если заболевание спровоцировано приемом конкретных препаратов, целесообразно прекратить курс, а необходимости в специализированном лечении нет
Основные диагностические критерии для диагностики:
- На приеме у невролога – определение наличия типичных для дистонии поз или движений.
- У терапевта или лечащего врача – оценка родов у матери, сбор данных по раннему развитию ребенка – вполне возможно, что симптомы проявлялись ранее, а к развитию болезни имеют конкретные предпосылки.
- Тестирование на наличие заболеваний, ассоциированных с дистонией.
- Тестирование на прием курса препаратов, которые могут вызывать симптомы.
Кроме сбора анамнеза, проводят различные инструментальные и лабораторные исследования:
- Исследование метаболизма – обмен меди.
- ЭЭГ – электроэнцефалография, которая сразу позволяет исключить или подтвердить органические и функциональные патологии мозга.
- и – назначают в тех случаях, если других средств диагностики оказалось недостаточно.
Лечение назначают по результатам диагностики.
Причины возникновения дистонии
Проблемы с мышечным тонусом у малышей до 1 года, как правило, обусловлены врожденными аномалиями развития головного мозга либо родовой травмой. Патология центральной нервной системы связана с нарушением внутриутробного развития плода в результате следующих причин:
- гипоксия плода (внутриутробное кислородное голодание);
- инфекционные заболевания, которые перенесла мать во время беременности;
- применение беременной лекарственных средств с тератогенным действием;
- курение матери, злоупотребление наркотиками или спиртными напитками;
- наследственные генетические мутации, которые виляют на мозговое вещество.
Приобретенная мышечная дистония своим происхождением обязана таким состояниям:
- травмы головного мозга с повреждением подкорковых структур, которые приводят к экстрапирамидным расстройствам;
- опухоли головного мозга с прорастанием в его вещество. В результате сдавливания новообразованиями нейронов происходит разрушение клеток, которые регулируют тонус мышц;
- энцефалиты, сопровождающиеся воспалением экстрапирамидальной системы.
Как лечить мышечную дистонию?
Своевременная диагностика – это первый шаг к излечению от мышечной дистонии. Этим занимаются неврологи, неонатологи в роддоме, педиатры в детской поликлинике.
Главную роль все же играет детский врач-невролог. На основании осмотра, инструментальных методов исследования он назначает комплексное лечение. Это может быть прием различных лекарственных средств, физиотерапевтические процедуры. К слову, не существует одного определенного препарата от этой болезни.
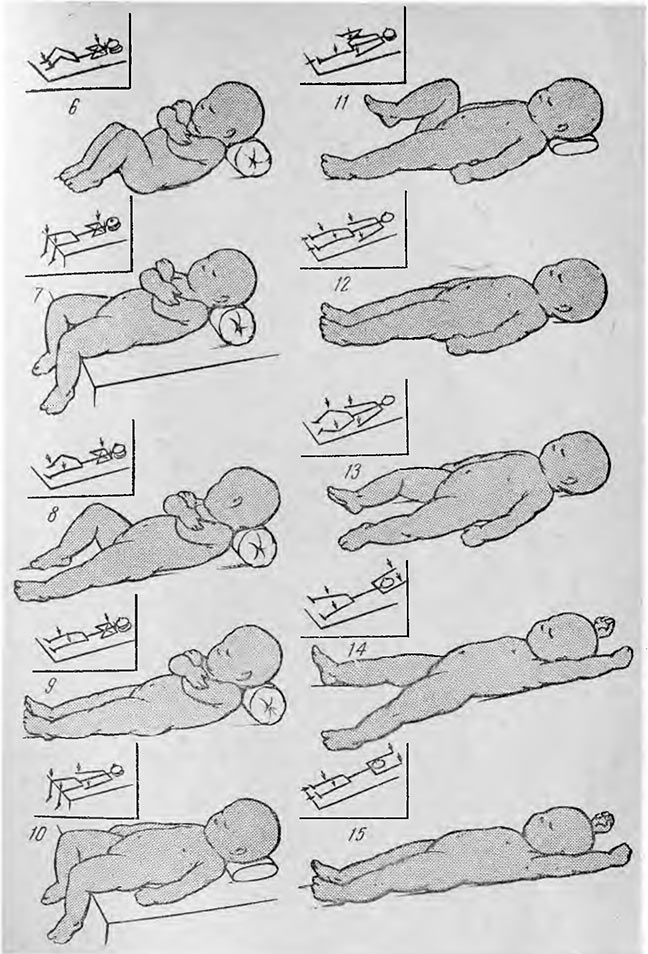
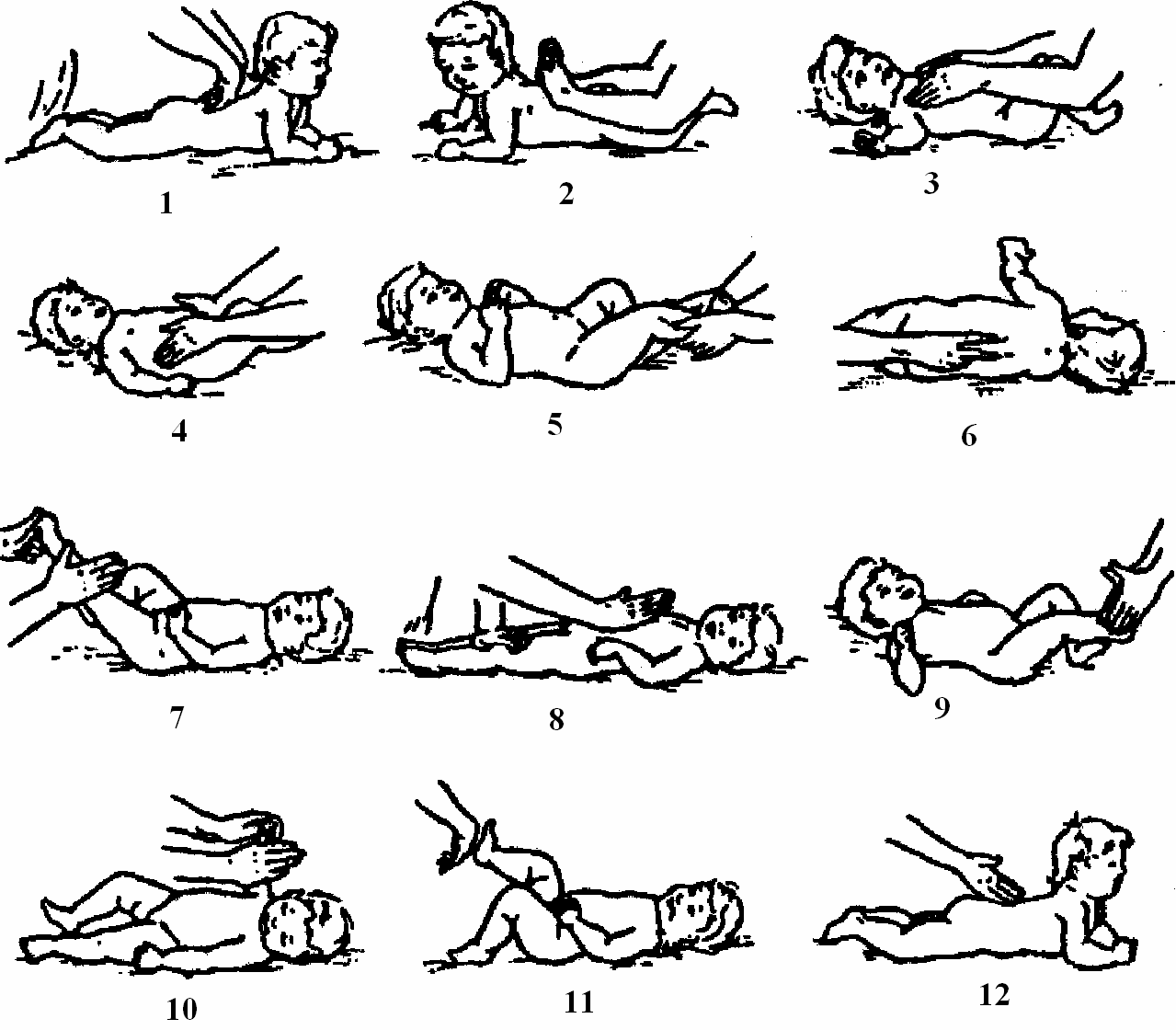
При мышечной дистонии основными и самыми эффективными методами терапии являются детский массаж и гимнастика.
При мышечной дистонии у грудного ребенка ни в коем случае нельзя игнорировать заболевание и заниматься самолечением!
Массаж обладает сильным активизирующим действием на незрелую нервную систему младенца. Уже с 1,5 месяцев ребенку можно начинать проводить массаж и гимнастику.
Во время проведения массажа и гимнастики в коже возникают импульсы, которые по нервным волокнам достигают головного мозга. В ответ мозг вырабатывает специальные вещества, благотворно воздействующие на нервно-психическое и физическое развитие ребенка.
Седьмой комплекс (возраст 1 год 6 мес. – 2 года)
- Ходьба между двумя палками, веревками, по краю коврика или начерченной мелом дорожке и т.п. Ширину такой дорожки постепенно сужают, начиная с 30-25 см и до 10-5 см.
- В лежачем положении на полу носками прямых ног нужно достать обруч или из стоячего положения достать предметы, которые лежат на полу, при этом не сгибать колени.
- Проползти под обруч, скамейку, стул, палку и т.п., прогибая спину.
- Вытянуть ручки вверх и, держась за обруч или палочку, присесть, а затем подняться на носочки («какие мы маленькие и большие»).
- Покатать ногой карандаш, палочку и т.п., сидя на стуле.
- Перешагнуть через несколько предметов на полу, расстояние между которыми 20-30 см.
Гимнастику нужно проводить каждый день, через 30-40 мин. после завтрака, также можно провести занятие после сна малыша в дневное время. Форма одежды – майка и трусы. Упражнения выполняются на коврике босиком, при этом обязательно нужно открыть форточку или фрамугу. Длительность занятия – 10-12 минут. Для данного комплекса гимнастики нужно иметь две скакалки или веревки (длина 1-1,5 м), обруч (диаметр 45-50 см), палочка (диаметр 2,5 см, длина 40-50 см), брусочки, кубики, кегли и т.п.