Лечение
Дакриоцистит опасен для пациента своими осложнениями. Он проходит самостоятельно крайне редко, только у новорожденных детей. Поэтому следует обращаться к врачу уже при первых признаках заболевания, чтобы избежать присоединения инфекции и усугубления состояния.
Лечение острого дакриоцистита
При острой воспалительной реакции лечение комплексное, осуществляется в условиях стационара больницы. Оно включает применение антибиотиков, физиотерапию. В случае абсцедирования требуется операция. После перехода в хроническую форму дакриоцистит лечат хирургически.
Медикаментозная терапия
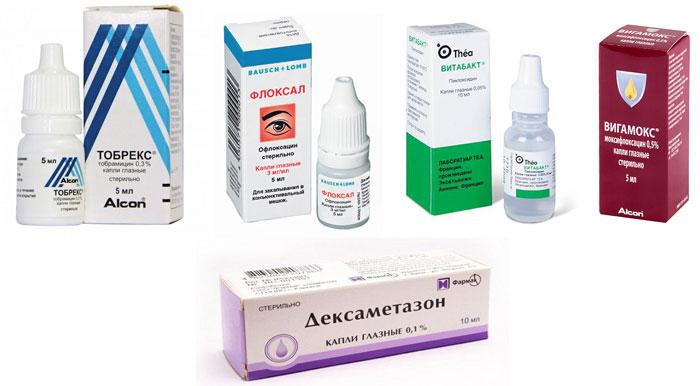
В стадии бурного воспалительного процесса назначают антибиотики как в уколах внутримышечно или таблетка, так и в форме капель. Закапывания производят 3-4 раза в день, используя следующие антибактериальные препараты:
- тобрамицин (Тобрекс);
- ципрофлоксацин (Ципролет);
- левофлоксацин (Сигницеф);
- азитромицин (Сумамед, Азидроп);
- гентамицин;
- хлорамфеникол (Левомицетин);
- офлоксацин (Флоксал).
Для промывания применяют антисептики:
- Мирамистин;
- Окомистин;
- Бактавит;
- Витабакт.
За веко закладывают и смазывают саму припухлость антибактериальными мазями:
- эритромициновая;
- тетрациклиновая (Тетрациклин);
- офлоксацин (Флоксал).
Пациентам при выраженных признаках общей интоксикации назначаются также жаропонижающие, болеутоляющие и противоаллергические препараты. Для ускорения выздоровления применяют витамины, иммуномодуляторы.
Физиотерапевтические методы
Местно применяют сухое тепло, УВЧ-терапию, переменное магнитное поле. Любые тепловые процедуры должны назначаться только врачом, который точно определит начальную стадию заболевания. В противном случае нагревание может спровоцировать размножение бактерий и развитие осложнений.
Хирургическое лечение
При сформировавшемся абсцессе его вскрывают в участке наиболее истончившейся кожи. После очистки полости слезного мешка от гноя и слизи ее промывают антисептическим раствором, в месте прокола на сутки вставляют дренаж и накладывают марлевую повязку. После стихания воспаления во избежание рецидива заболевания проводят операцию по формированию нового пути оттока слезы – дакриоцисториностомию, как при хронической форме дакриоцистита.
Лечение хронического дакриоцистита
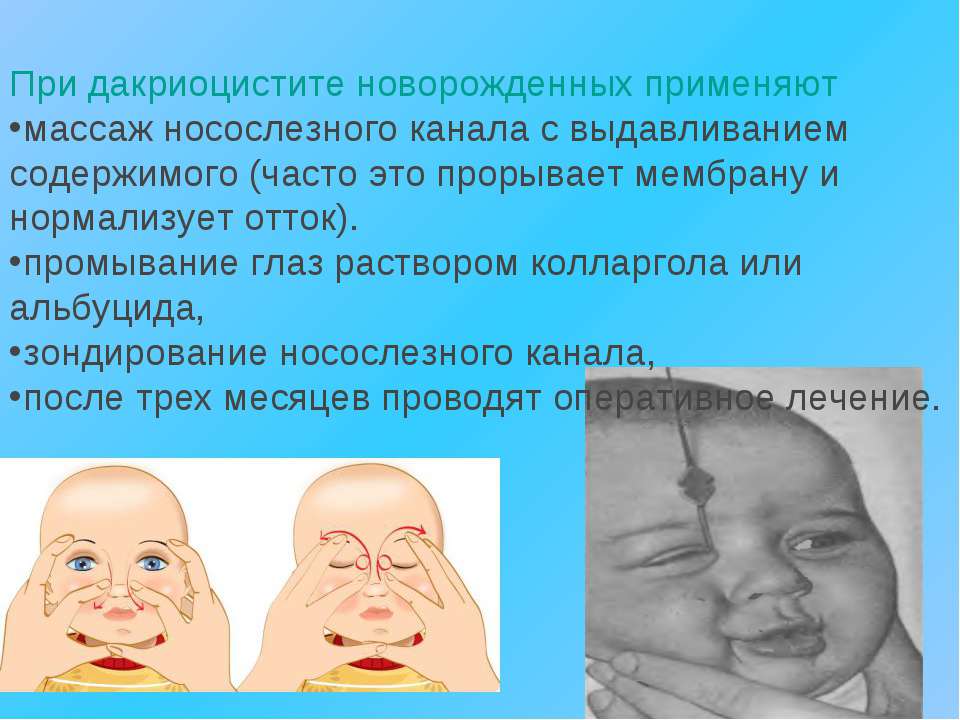
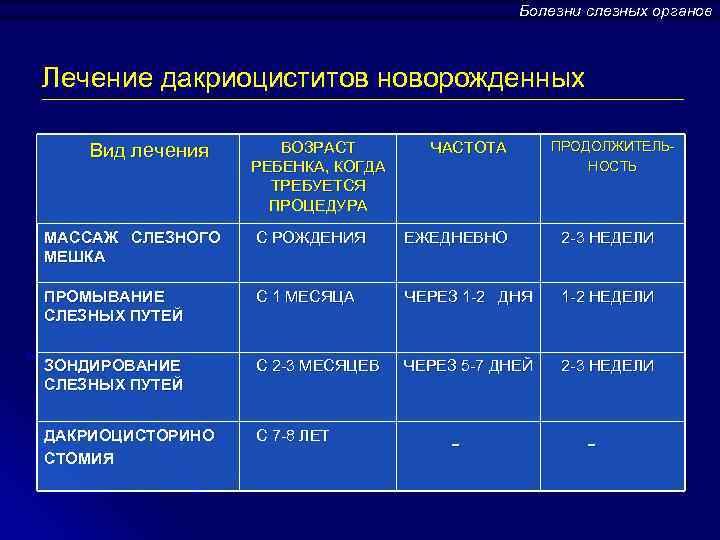
Массаж и зондирование слезных путей обычно применяют при врожденной форме дакриоцистита, у детей младше 3 лет. При дакриоцистите у взрослых выполняется операция – дакриоцисториностомия.
Массаж при дакриоцистите
Механическое воздействие такого рода противопоказано при отсутствии обратного оттока слезы через слезные точки и переходе воспаления на окружающие слезный мешок ткани (флегмоне), а также водянке. У малышей выполнения этой процедуры бывает достаточно, чтобы избавиться от врожденной мембраны, препятствующей оттоку слезы в носовую полость. У взрослых массаж лишь помогает опорожнить слезный мешок от скопившегося внутри гноя и слизи.
Техника выполнения:
1. Указательный палец располагается в точке, где пересекаются протоки, перед вхождением в слезный мешок. Такая расстановка препятствует обратному оттоку слезных секретов. Массировать слезный мешок следует сверху вниз, для блокировки оттока.
2. Аккуратно ватным тампоном следует удалить гнойные выделения, глаз промыть антисептиком, протереть стерильной салфеткой, закапать антибактериальные капли.
Массаж при дакриоцистите рекомендуют проводить 6-7 раз в день, продолжительностью около 10 минут. Если удастся восстановить проходимость слезного канала (разорвется мембрана, выйдет пробка, препятствующая оттоку слезы), припухлость начнет стремительно уменьшаться, слезостояние и слезотечение прекратятся.
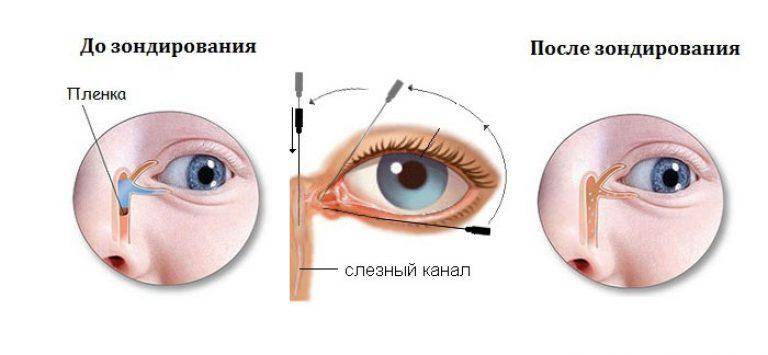
Бужирование и промывание слезно-носового канала
Щадящий метод восстановления проходимости слезно-носового канала. Во время этой процедуры осуществляется физическое устранение засора при помощи специального жесткого зонда, который вводят ретроградно через полость носа или через слезные точки. Если зонд имеет расширяющийся баллон, то операция называется балонная дакриоцистопластика.
Хирургическое лечение
Дакриоцисториностомия преследует цель создания канала между слезным мешком и полостью носа, в обход непроходимого носослезного протока. Какую модификацию оперативного вмешательства выбрать – решает врач:
- наружную;
- эндоскопическую эндоназальную;
- лазерную или
- трансканаликулярную дакриоцисториностомию.
Процедура дакриоцисториностомии проводится в день госпитализации, затем в течение суток пациента наблюдают в клинике, и уже на следующее утро выписывают домой. Повторный осмотр врачом проводится на 5-6 день после выписки.
Какие специальные методы исследования позволяют установить правильный диагноз?
Как ставят диагноз?

Существует несколько специальных методов офтальмологического исследования, позволяющих установить диагноз:
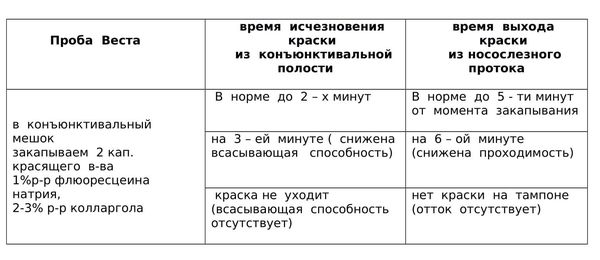
- Проба, позволяющая определить проходимость носослёзного канала путем прохождения по нему красящего вещества (проба Веста). В нос ребёнку вводят очень тонко скрученный кусочек ваты, после чего в глаз закапывают специальное красящее вещество. Краска, используемая в этом исследовании, нетоксична. Оценивать пробу начинают через 2 минуты. Если в этот момент вата начала окрашиваться, то результат считают положительным. Дакриоцистита нет, проходимость носослёзного канала не нарушена. В том случае, если вата не окрасилась через 10 минут, результат считают отрицательным, а диагноз дакриоцистита подтверждённым.
- Ещё одним методом, позволяющим определить данное заболевание, является пассивная слёзно-носовая проба. Грудничку промывают слезоотводящие пути антибактериальными или антисептическими растворами, используя специальные тупые канюли и местноанестезирующие препараты. Оценивают метод подобно вышеописанному.
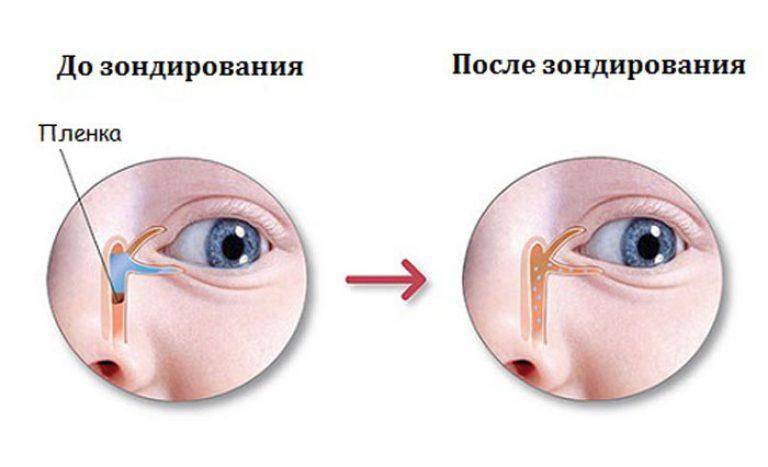
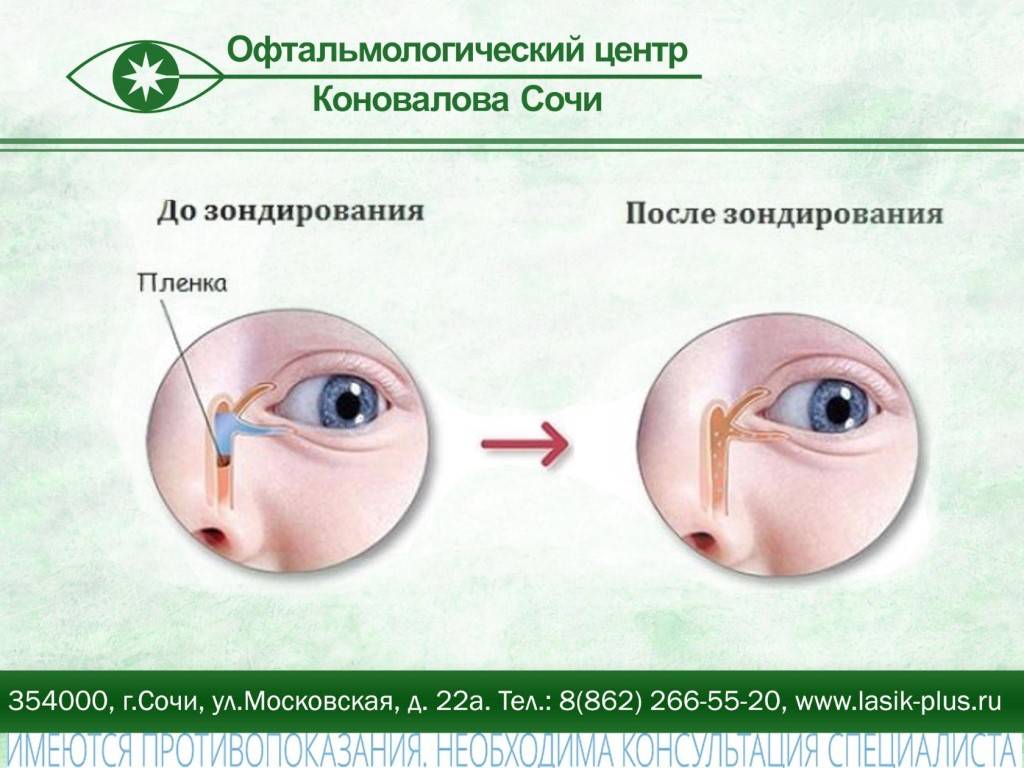
- Зондирование. Метод, позволяющий провести как диагностику, так и лечение. Эндоназальное ретроградное зондирование делается малышам с возраста 2 месяцев. С помощью зондов удается расширить носослёзный канал и устранить препятствие, которое мешает прохождению слезы. Несмотря на великое множество других методов как исследования, так и лечения, в случаях, когда причина кроется в желатиновой пробочке, именно зондирование позволяет устранить её.
- Контрастная рентгенография слезоотводящих путей. Использование специального вещества-контраста позволяет определить проходимость всего слезовыводящего пути, а также определить уровень, на котором произошла «закупорка». У маленьких детей данный метод используют в тех случаях, когда остальные методы оказались неинформативными, а проводимое лечение неэффективным или когда врач-офтальмолог может заподозрить недоразвитие носослёзного канала.
- Эндоскопическая риноскопия, проводимая оториноларингологами (ЛОР-врачами). Также может быть методом диагностики. Однако данное исследование возможно провести не в каждой больнице и поликлинике.
Как делать?
Чтобы пробить слезной проток у грудничков, важно понять, как правильно массировать глаза и нос, а также удалять слизь с гнойным содержимым. Поэтому первый массаж глазного канала у новорожденного должен выполнять опытный специалист
Последовательность выполнения действий такая:
Последовательность выполнения действий такая:
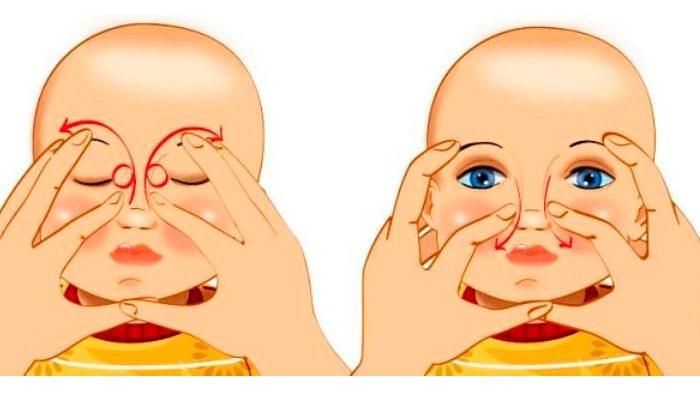
- Аккуратными, выталкивающими движениями выдавить из слезного мешочка патологическое содержимое.
- В глаз, где канальчик забит, закапать раствор «Фурацилина», разогретый до температуры тела.
- С помощью стерильного ватного тампона убрать выделившийся гнойный экссудат.
- Далее необходимо массажировать область между внутренним уголком глаза и крыльями носа.
- Кончиками пальцев выполнять осторожные, толчкообразные движения, одновременно надавливая на забитые железы. Движения выполняются сверху-вниз — начиная от внутреннего уголка слезных точек и направляясь к крыльям носа. Количество таких манипуляций — 10.
- Затем выполнить одно вибрирующее движение, только в противоположном направлении — снизу-вверх.
- В конце процедуры в глазик, который забился, закапать бактерицидные капли, например, «Витабакт» либо «Левомицетин».
Чтобы желатинообразная пленка прорвалась, массаж носослезного канала рекомендуется делать не реже 4-5 раз на день. Продолжительность курса терапии зависит от индивидуальных особенностей ребенка, однако в среднем занимает 1,5-2 недели. За этот период у ребенка нормализуется функционирование железы и дакриоцистит отступает
Важно постоянно наблюдать за крохой, следить за его самочувствием, так как при начавшемся гноении могут возникнуть осложнения
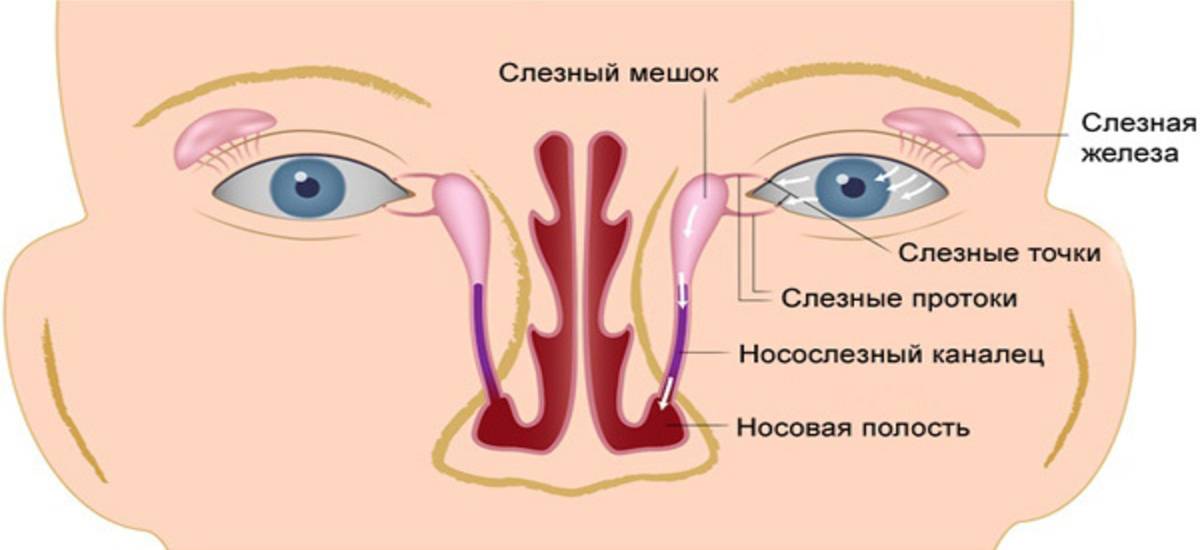
Слезотечение для грудничка чрезвычайно важно: от увлажнения зависит правильное функционирование глаз. При закупорке слезного канала слеза перестает омывать глаза, и формируется воспаление, нередко сопровождающееся инфекцией
При появлении таких проблем у родителей возникает вопрос: как делать массаж слезного канала у новорожденных?
При появлении таких проблем у родителей возникает вопрос: как делать массаж слезного канала у новорожденных?
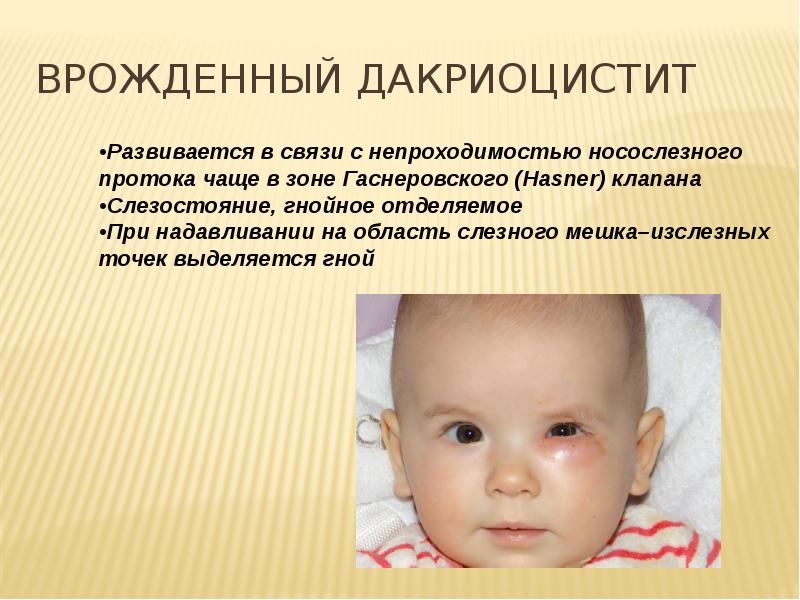
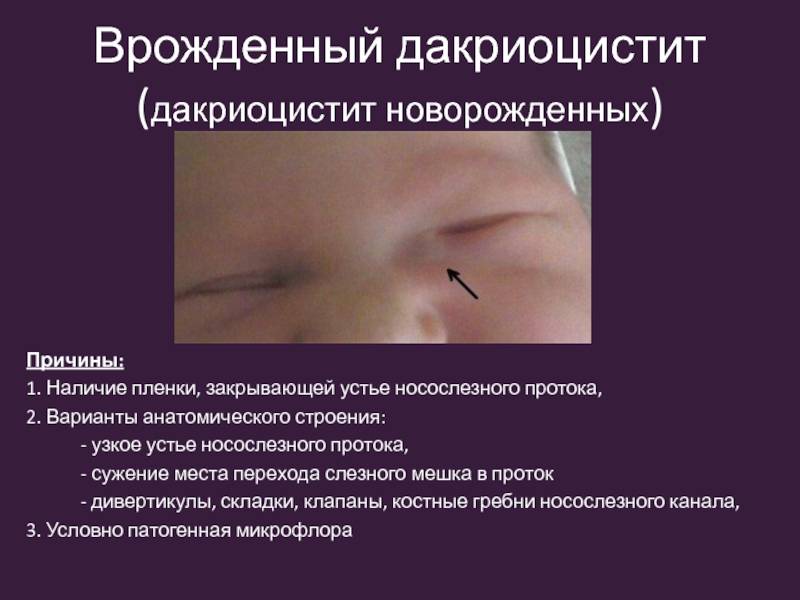
В утробе матери у малыша слезный канал перекрыт эмбриональной тонкой пленочкой, чтобы околоплодные воды не попадали внутрь. Когда ребенок рождается, то эта пленка разрывается, и глаза начинают функционировать, как положено. Однако у 5-6% грудничков эта рудиментарная пленка остается целой, и спустя короткий промежуток времени начинают возникать проблемы.
К первым признакам появления дакриоцистита относятся:
- малыш не может плакать, а в глазах стоят слезы;
- веки припухают и становятся отечными;
- создается вид усталых покрасневших глаз;
- прозрачная слеза превращается в мутную;
- слипание век;
- при нажатии на веки начинает появляться гнойная жидкость.
Такие признаки возникают, когда у новорожденного забит носослезный канал, и поэтому надо немедленно обращаться за помощью к детскому педиатру, ЛОРу, офтальмологу.
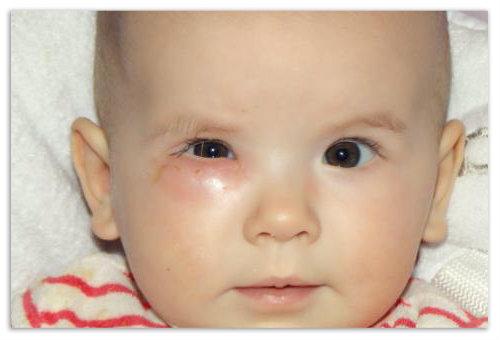
Веки у ребёнка припухают и становятся отечными.
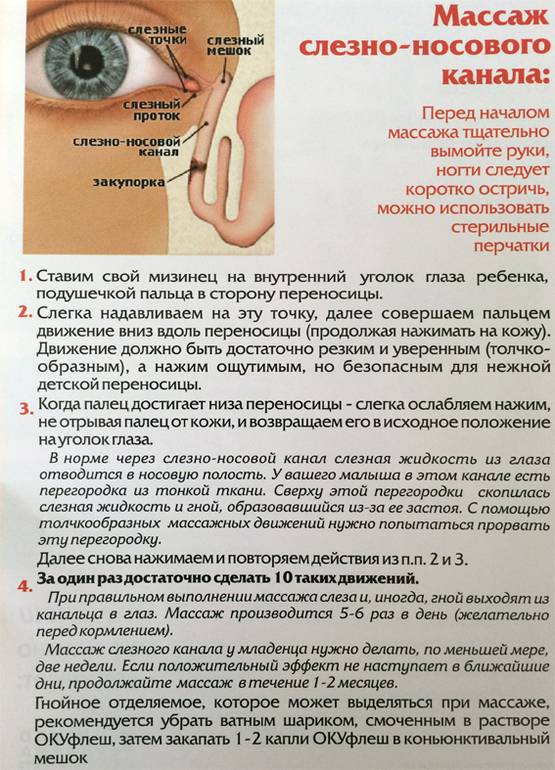
Как делать массаж при дакриоцистите новорождённых?
- Тщательно вымойте руки с мылом.
- Оторвите 3 — 4 кусочка ваты, скатайте в шарик.
- Приготовьте флакончик с антибактериальными каплями.
- Положите ребёнка на ровную поверхность. Лучше, если это будет пеленальный стол.
- Закапайте глаза ребёнку.
- Промокните приготовленной ватой по направлению от внешнего к внутреннему углу глаза.
- Установите большие или, если вам удобно, указательные пальцы в области внутреннего угла глаза, проведите серию толчкообразных надавливаний (не менее пяти) сверху вниз.
Помните, ваш малыш лежит, поэтому то, что подразумевается под движениями сверху вниз, должно правильно звучать по направлению к крылу носа, как если бы вы изгоняли слезу в нос. О правильном выполнении может свидетельствовать либо увеличение отделяемого из глаза, либо посапывающий нос ребёнка. Сила, с которой следует проводить толчкообразные надавливания, должна быть умеренной. Структуры носослёзного канала, хрящей носа, век у младенца достаточно хрупкие, повредить их достаточно легко.
- Закапайте глаза и промокните их чистыми ватными шариками.
- Уложите ребёнка в кроватку.
- Вымойте руки.
Диагностика Дакриоцистита у детей:
Для диагностики необходима типичная клиническая картина, характерные для дакриоцистита жалобы, наружный осмотр, пальпация области слезного мешка. Врачи при осмотре обнаруживают симптомы, отписанные выше.
Необходимо провести исследование проходимости слезных путей. Для этого ставят цветовую пробу Веста, известную больше как канальцевая проба. Процедура состоит в том, что тампон вводится в носовой ход, в глаз закапывается раствор колларгола. Если слезные пути проходимы, на протяжении двух минут на тампоне видно красящее вещество. Если тампон окрашивается за 5-10 минут, проходимость слезных путей нарушена. Если за 10 минут на тампоне не видны следы красящего вещества, проба Веста отрицательная, что говорит о том, что проходимости в слезных путях нет.
Чтобы уточнить протяженность и уровень поражения, проводят диагностическое зондирование слезных каналов. Подтвердить непроходимость слезных путей при дакриоцистите у детей можно при помощи пассивной слезно-носовой пробы. Процедура состоит в том, что жидкость не проходит в нос при промывании слезно-носового канала – она вытекает струей через слезные точки.
При диагностике дакриоцистита применяют в том числе биомикроскопию глаза и флюоресцеиновую инстилляционную пробу. Чтобы иметь представление о структуре слезоотводящих путей, делают контрастную рентгенографию слезоотводящих путей с растворомром йодолипола. Тем же путем выясняют локализацию зоны стриктуры или облитерации.
Чтобы уточнить микробных возбудителей болезни, следует провести исследование из слезных точек – применяют бактериологический посев. Если диагностика усложнена, ребенка может осмотреть отоларинголог и провести риноскопию. Также к диагностике могут привлечь травматолога, челюстно-лицевого хирурга, нейрохирурга, невролога. Дакриоцистит отличают при диагностике от конъюнктивита, рожи и каналикулита.
Что происходит?
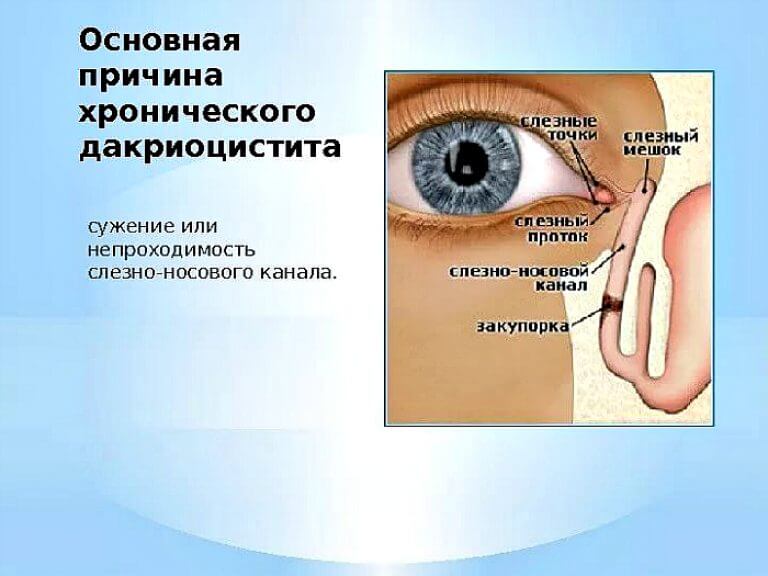
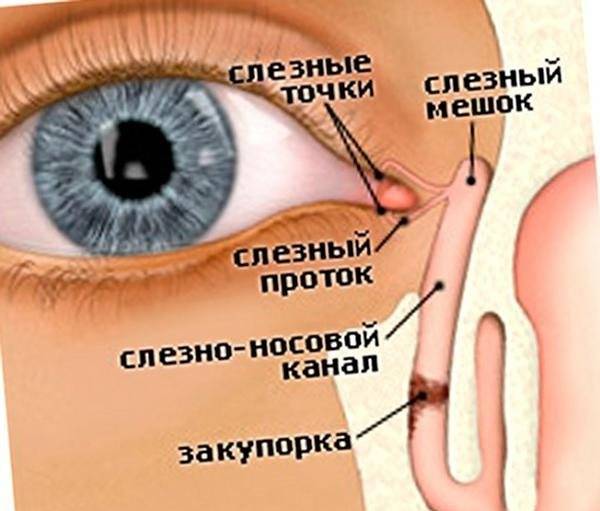
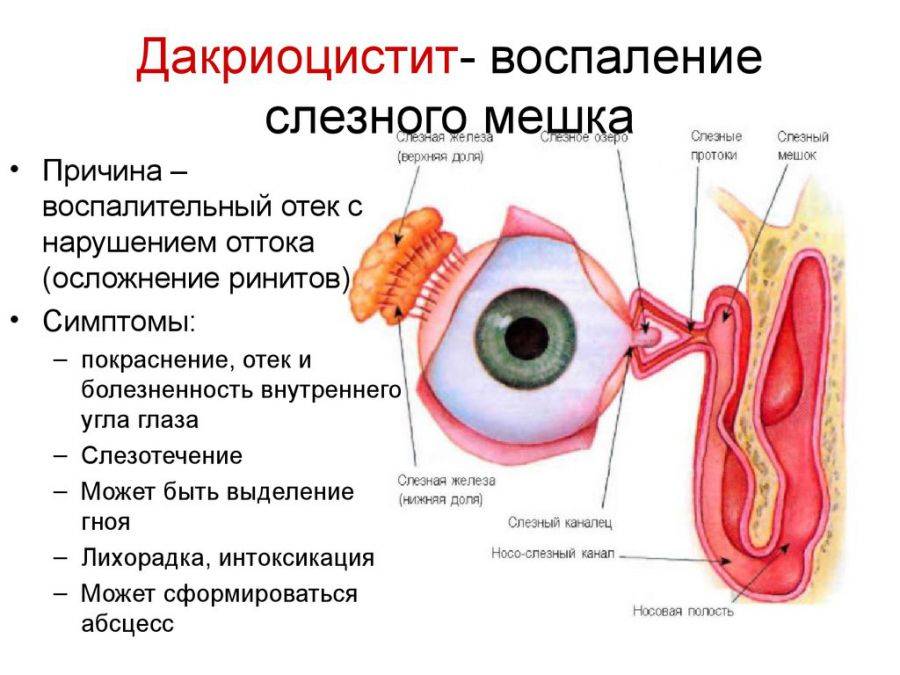
После рождения ребенка все пути оттока слезной жидкости должны быть хорошо проходимы для слезы. Однако бывает так, что в просвете носослезного канала могут оставаться элементы эмбриональной ткани, которая мешает оттоку слезы из слезного мешка. Это приводит к тому что слеза начинает застаиваться. Если слеза застаивается, то она не способна уже выполнять защитную функцию в полной мере, так как не удаляет попавшие в глазную щель микроорганизмы. Возникает гнойное воспаление. Обычно родители начинают лечение самостоятельно — закапывают антибактериальные капли, промывают чаем или отваром ромашки. Такое лечение может улучшить положение или даже полностью убрать гнойное отделяемое. Однако после его отмены все повторяется вновь. Это происходит из-за того, что не ликвидирована основная причина заболевания — застой слезы. В глазную щель попадают новые микроорганизмы и начинают там размножаться.
Лекарства применяемые при ОРВИ
Врач может выписать:
- Противовирусные препараты: Ремантадин (с 7 лет), Амантадин, Осельтамивир, Амизон, Арбидол (с 2 лет).
- НПВС: Парацетамол, Ибупрофен, Диклофенак. Эти препараты обладают противовоспалительным действием, снижают температуру, уменьшают боль. Эти действующие вещества входят в состав комплексных препаратов: Колдрекс, Тера-Грипп и др. Не следует снижать температуру ниже 38°С, именно при такой температуре активизируются защитные силы от инфекции. Исключение составляют случаи ОРВИ у больных, склонных к судорогам, и у малышей.
- Лекарства от кашля. Основная цель лечения кашля при ОРВИ – разжижение мокроты. Этому способствует нормализация питьевого режима. Можно использовать отхаркивающие средства: Мукалтин, АКТС, Бронхолитин и др.
- Витамин С. Ускоряет выздоровление от ОРВИ и облегчает состояние.
- Препараты, улучшающие дыхание носа. Сосудосуживающие капли: Фенилэфрин, Оксиметазон, Ксилометазолин, Нафазолин, Тетризолин и др. Препараты, содержащие эфирные масла: Пиносол, Каметон, Эвказолин.
- Иммуномодуляторы. Повышают иммунитет и оказывают противовоспалительное действие, сокращая период ОРЗ.
- Полоскание растворами. При болях и воспалении в горле применяется Фурацилин (1:5000) или травяные настои календулы, ромашки и др.
От аденовирусной инфекции 4, 7 типа есть вакцина. При вспышке ОРВИ, вызванной респираторно-синцитиальной инфекцией, проводят профилактику моноклональным антителом паливизумабом.
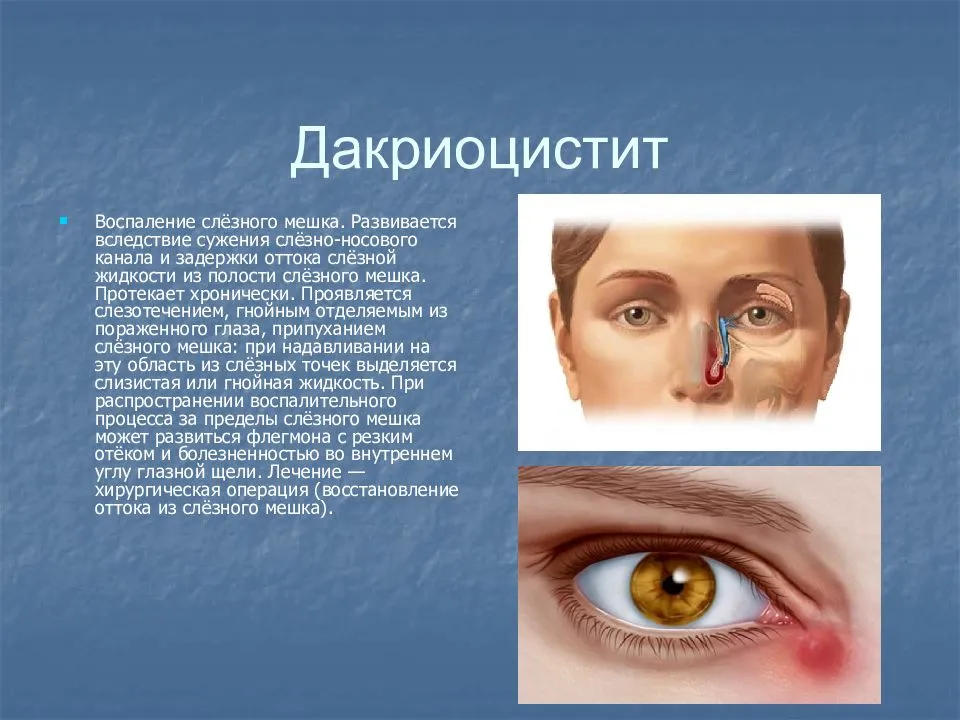
Отличия дакриоцистита от конъюнктивита
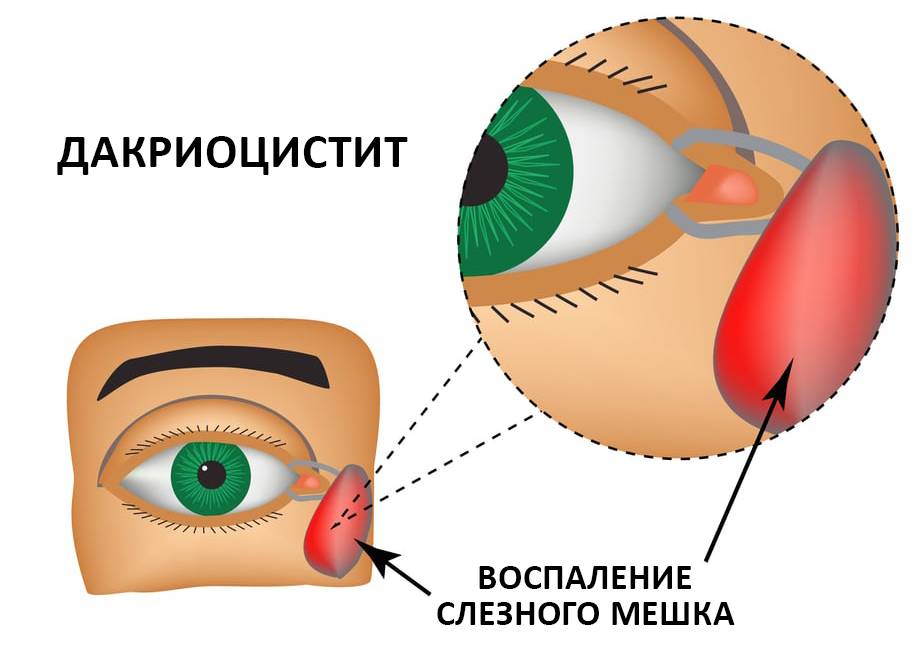
Дакриоцистит у новорождённых довольно легко перепутать с воспалительным заболеванием слизистой оболочки – конъюнктивитом. Только при тщательном осмотре можно увидеть разницу. Обе патологии имеют аналогичные клинические признаки. Симптомы дакриоцистита у новорождённых проявляются в сильном слёзотечении, краснеет уголок глаза, при надавливании выделяется гной.
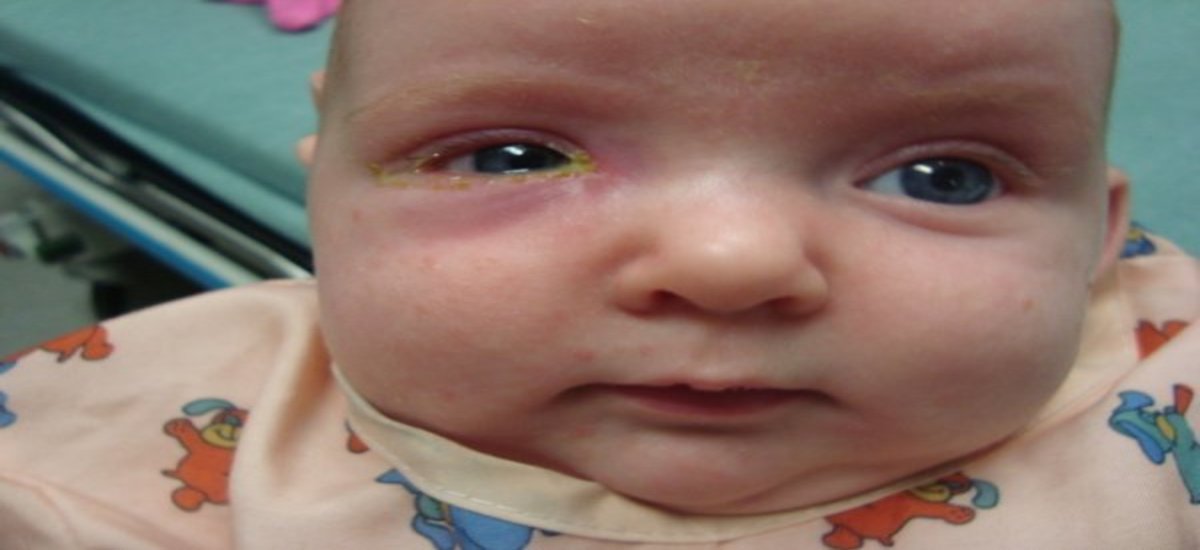
Конъюнктивит же характеризуется следующими проявлениями:
- покраснение всего глаза;
- отёчность;
- светобоязнь;
- режущая боль;
- небольшое слёзотечение;
- носит бактериальный, реже аллергический характер.
В любом случае родителям необходимо посетить детского офтальмолога для того, чтобы сдать анализы и своевременно начать лечение.
Иногда неопытные родители пробуют лечить глаза своему малышу при помощи капель, содержащих антибиотики, но они, как правило, не помогают или позволяют избавиться от сопутствующей инфекции, не снимая всех симптомов. Для того чтобы не навредить ребёнку, ни в коем случае нельзя заниматься самолечением, а нужно как можно скорее обратиться к врачу.
Симптомы Дакриоцистита у детей:
Симптомы острого дакриоцистита:
– слезоточение
– покраснение и отек в области внутреннего угла глазной щели
– резкая болезненность в области внутреннего угла глазной щели.
Врачи при осмотре обнаруживают отек и гиперемию тканей в области слезного мешка, прилегающих участках носа и щеках. Данные ткани при пальпации плотные, возникают болезненные ощущения. Если отек выражен, сужается глазная щель. В первые дни болезни из слезных точек выделяется гной, если легонько надавливать на область слезного мешка.
Сначала канальцевая проба показывает положительный результат, позже канальцевая и носовая пробы становятся отрицательными. У ребенка преобладают такие симптомы:
– слабость
– повышенная температура
– головная боль.
Через несколько суток фиксируют размягчение инфильтрата, появляется флюктуация. Под флюктуацией понимают наличие жидкости в полости (гноя, крови и проч.). Появляется абсцесс, который может вскрыться без видимых причин и хирургического вмешательства.
У новорожденных при заболевании дакриоциститом выделяются слизь и гной из слезных точек. Положительный результат канальцевой пробы, отрицательный результат носовой пробы. При промывании слезных путей жидкость в полость носа не проходит. Может быть осложнение по типу флегмонозного острого дакриоцистита.
Эффективность массажа
Показаниями к выполнению массажа служат классические признаки дакриоцистита:
- слезотечение;
- отечность;
- гнойные выделения.
Процедура назначается офтальмологом, после проведения обычного осмотра новорожденного. Окулист дает рекомендации относительно техники массирующих движений.
Эффективность процедуры состоит в более быстром удалении остатков слез и гноя. Он предотвращает развитие инфекционного процесса.
Мягкое и щадящее механическое воздействие на железу — самый эффективный метод устранения закупорки канальцев и облегчения выхода жидкости. Способ позволяет предотвратить хронизацию процесса.
Диагностика и лечение
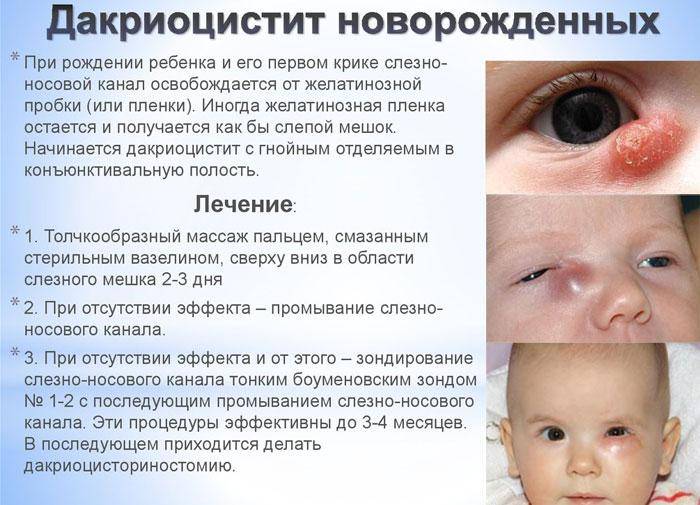
У части детей к 14-му дню жизни желатинозная пробка самостоятельно рассасывается, воспаление стихает, и заболевание заканчивается без всяких последствий. Но в некоторых случаях этого не происходит, и тогда требуется помощь детского офтальмолога.
Лечение дакриоцистита новорожденных состоит из двух этапов.
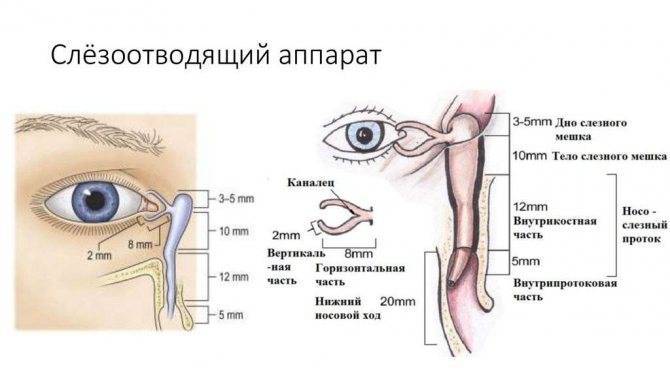
Первый этап заключается в массаже слезного мешочка. Слезный мешочек находится у внутреннего края глазной щели. Взрослый человек может прощупать его у себя через кожу. Массаж проводит мама, после каждого дневного кормления движениями с усилием вверх и вниз — по 6-10 движений. Если при массаже количество гнойного отделяемого в глазной щели увеличивается (выходит из слезного мешка) — массаж проводится правильно. Массаж тем более эффективен, чем младше ребенок. Не имеет смысл делать массаж еле касаясь, нужно его делать с разумным усилием.
Массаж — самая важная процедура на первом этапе лечения дакриоцистита новорожденных, так как он воздействует на причину и направлен на улучшение проходимости слезных путей. Однако и со скопившимся гноем мириться нельзя. Необходимо промывать глазное яблоко, с тем чтобы удалить частицы гноя. Лучше всего это делать раствором фурацилина (одна таблетка на стакан кипятка). Протирают глазную щель стерильным ватным тампоном от виска к носу. Лучше использовать ватные тампоны, а не марлевые, так как марлевые оставляют ворсинки. После того как гной эвакуирован необходимо закапать раствор антибиотика. Как правило, это левомицитин 0.25% .
Обычно назначения врача выглядят примерно так:
Диагностика
Чтобы точно диагностировать дакриоцистит, врачи прибегают к нескольким способам:
- Дакриосцинтиграфия;
- Проба Веста;
- Зондирование;
- Тест с применением флюоресцентного красителя;
- Тест для выявления микроорганизмов и их чувствительности к антибиотикам.
- Самым современным способом диагностирования считается дакриосцинтиграфия. Во время этой процедуры врач закапывает в глаз новорожденного контрастное вещество, после чего проводят магнитно-резонансную томографию, рентгенологическое исследование или компьютерную томографию, которые покажут, имеется ли у новорожденного закупорка слезных каналов;
- Проба Веста достаточно проста и потребуется всего 10 минут на установление наличия непроходимости. Врач закапывает в глаза новорожденному раствор колларгола или флюоресцеина, а в нос ребенку вставляет тампон из ваты. После этой процедуры в течение 10 минут необходимо подождать и пронаблюдать, когда произойдет окрашивание тампона. Если после 10 минут тампон не окрасился – родителям можно быть спокойными, воспаления и закупорки нет;
- Зондирование – наиболее неприятная для новорожденного процедура, поскольку она выполняется с помощью металлического провода, который проводят через весь слезный канал ребенка с целью определить, где именно произошла его закупорка. Однако у этого метода есть и преимущество – возможность провести лечение во время диагностирования. Зондирование проводят только под местной анестезией;
- Нередко прибегают и к тесту с применением флюоресцентного красителя. Во время него в глаза новорожденному закапывают по капле специального раствора, а через 15 минут врач, используя специальный синий свет, осматривает конъюнктиву новорожденного. Если краска по-прежнему видна, значит, есть проблемы с дренажной системой глаза;
- Тест с целью выявить микроорганизмы, вызывающие дакриоцистит, и их чувствительность к антибиотикам, проводят с помощью посева из слезного канала. Для этого используют выделения и гной. Благодаря этому тесту врач может назначить максимально эффективное лечение, которое быстро уберет воспалительный процесс.
Диагностика
Чтобы определить состояние новорожденного, поставить точный диагноз, рекомендуется обращаться к офтальмологу. Он проведет несколько диагностических тестов:
- Общий осмотр. Врач визуально видит уплотнение тканей, покраснение. При пальпации ребенок становится беспокойным, во внутреннем углу глаз образуется прозрачное или гнойное отделяемое.
- Исследование проходимости слезного канала. Для этого применяют цветовую пробу Веста. В глаза ребенку закапывают капли на основе колларгола. В носовой ход исследуемой области вводят тампон. Если носослезные ходы не закупорены, в течение 2-3 минут на тампоне появится красящее вещество. Если время удлинено до 10 минут, это означает, что просвет сужен. Если же окрашивание ватки не образуется более 10 минут, это свидетельствует о полной непроходимости канала.
- Зондирование слезных каналов. Врач визуально может увидеть, в какой области находится закупорка или сужение протоков. Начало канала расширяют, вводят тонкий зонд, от которого на монитор идет изображение. Процедура болезненна, поэтому осуществляют местную анестезию.
- Бактериологический посев. Применяется в случае осложнения гнойной инфекцией. Определяется возбудитель и антибиотик, к которому у него есть чувствительность.
- Биомикроскопия глаза. Это прижизненное исследование, при котором врачу нет необходимости брать кусочек ткани ребенка. С помощью микроскопа можно определить клеточный состав поверхностных тканей, выявить его нормальный или измененный состав.
- Дополнительная консультация у отоларинголога, который проведет риноскопию (исследование содержимого носовых ходов). Осмотр пациента у стоматолога и челюстно-лицевого хирурга в случае врожденной аномалии строения носослезного канала, других частей лица.
После постановки диагноза начинается комплексная терапия.
Дакриоцистит новорожденных – Лечение в Израиле
Лечение дакриоцистита новорожденных в Израиле характеризуется сочетанием консервативных и радикальных методов лечения:
Медикаментозная терапия – для снятия воспаления и борьбы с инфекцией применяются антибактериальные (тобрамицин 0,3%, левомицетин 0,25%) и противовоспалительные (диклофенак 0,1%) капли, которые инстиллируются в конъюнктивальный мешок 3-4 раза в день. Предпринимаются попытки прорвать пленку посредством промывания слезных путей растворами антисептиков под давлением.
Массаж слезного мешка – проводится с рождения малыша ежедневно по 4-5 раз в сутки
Техника массажа заключается в осторожном надавливании кончиком мизинца сверху вниз на область слезного мешка. Движения при массаже должны быть толчкообразными, что способствует разрыву эмбриональной пленки. Массаж проводится каждый день до месяца, а затем один раз в два дня
Полностью рассасывается и прорывается пленка к 3-4 месяцам жизни ребенка. Выделяющийся в процессе процедуры гной и слизистые массы необходимо удалять ватной палочкой, смоченной в дезинфицирующем растворе, после чего стоит закапать лечебные капли.
Зондирование носослезного канала – осуществляется после обезболивания растворами местных анестетиков. Применяется конический зонд для расширения слезных точек и длинный зонд, который вводится в носослезный канал и прорывает пленочку. Затем проводится промывание слезных путей растворами антисептиков. Процедура проводится детям не старше 3 месяцев.
Хирургическое лечение – направлено на формирование соустья между носовой полостью и слезным мешком. Выполняется оперативное вмешательство под названием дакриоцисториностомия. Операция может проводиться как открыто, так и эндоназально, через полость носа. Применение у детей эндоназальной техники операции имеет большое количество преимуществ, так как требует более короткого периода интубационного наркоза и не оставляет послеоперационных рубцов и косметических дефектов. Операция проводится не ранее 5-6-летнего возраста ребенка, потому что до этого времени из-за активного роста и развития костей черепа возможно рецидивирование дакриоцистита из-за заращение вновь образованного соустья.
Дакриоцистит представляет опасность не только для зрения, но и для жизни ребенка, а поэтому требует своевременного качественного лечения.
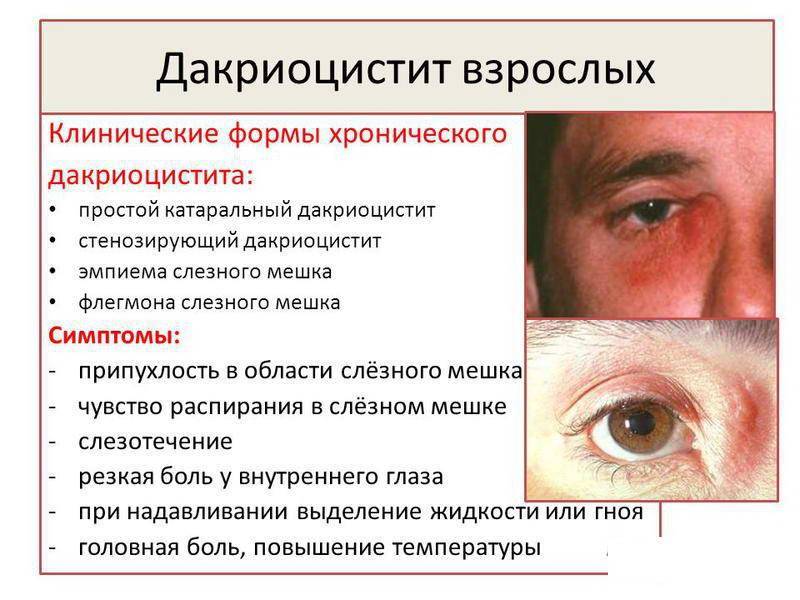
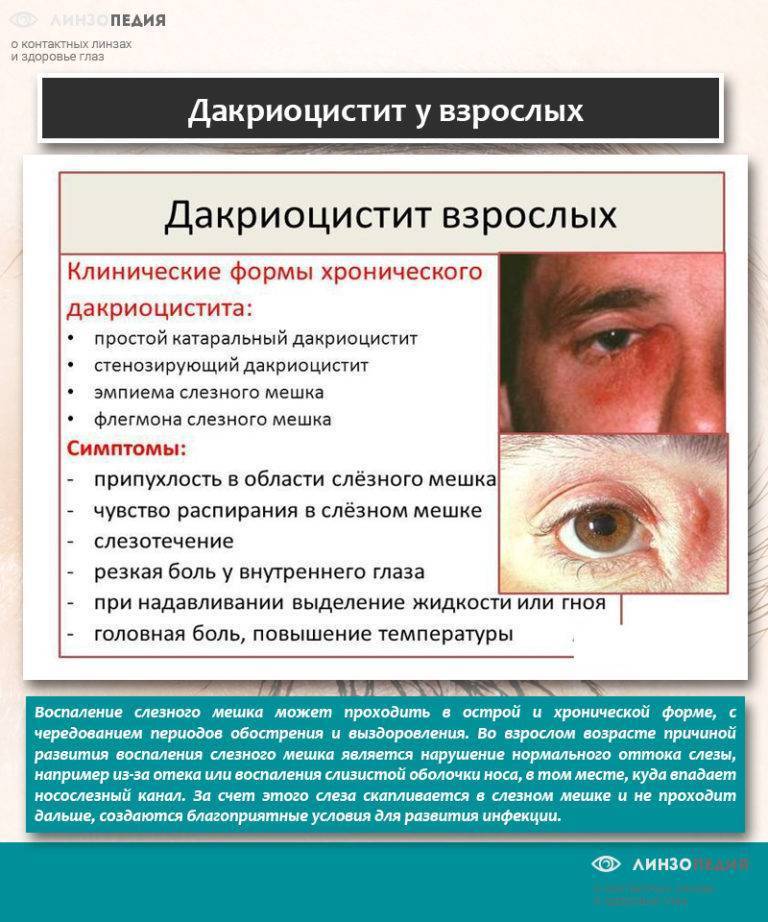
Дакриоцистит у взрослых
У взрослых дакриоцистит обычно имеет хронический характер и развивается на фоне различной глазной патологии. Данное заболевание достаточно широко распространено и чаще им страдают женщины, нежели мужчины. В зависимости от клинических проявлений дакриоцистит взрослых подразделяется на стенозирующий и простой катаральный дакриоцистит, флегмону и эмпиему слезного мешка.
В результате воспалительного процесса слизистая оболочка носослезного канала начинает утолщаться, что в свою очередь приводит к уменьшению его просвета вплоть до полной непроходимости. В результате отток слезной жидкости в полость носа прекращается. Она начинает застаиваться в слезном мешке, а это создает оптимальные условия для развития в нем патогенной микрофлоры.
На начальных этапах своего развития дакриоцистит у взрослых обычно себя клинически ничем не проявляет. Затем у пациентов появляется небольшая припухлость над слезным мешком и ощущение его распирания. Спустя некоторое время к этим симптомам присоединяются жалобы постоянное чувство дискомфорта, легкую болезненность, непрерывное слезотечение. При надавливании на слезный мешок из него выделяется мутная жидкость слизистого или гнойного характера. В поздней стадии заболевания кожа вокруг внутреннего угла глаза из-за постоянного слезотечения становится раздраженной и покрасневшей.
Классификация асфиксии по шкале Апгар
Чтобы поставить оценку степени тяжести асфиксии новорожденного, используют шкалу Апгар. С ее помощью врач оценивает частоту пульса, дыхание, мышечный тонус, окрас кожи и рефлексы, после чего определяет степень тяжести патологического состояния.
Чтобы поставить оценку, каждый из пяти признаков врач оценивает в 0, 1 или 2 балла. Соответственно, максимальная и самая лучшая оценка – 10 баллов. Оценку определяют с учетом таких критериев:
| Признак | 0 баллов | 1 балл | 2 балла |
|---|---|---|---|
| Пульс, ударов в минуту | Нет | До 100 | От 100 и выше |
| Дыхание | Нет | Нерегулярное, слабое | Активное, ребенок кричит и плачет |
| Тонус мышц | Руки и ноги свисают | Слабое сгибание рук, ног | Активные движения |
| Рефлексы | Нет | Слабые | Присутствуют, хорошо выражены |
| Цвет кожи | Бледный, синюшный | Тело – розовое, руки и ноги – синюшные | Розовое тело, конечности |
Состояние оценивают на первой и пятой минутах жизни. Соответственно, ребенок получает две оценки: например, 8/10. Если оценка составляет 7 и ниже, состояние малыша оценивают дополнительно на 10-й, 15-й и 20-й минутах.
В зависимости от оценки по шкале Апгар, определяют степень асфиксии:
- 1-3 балла – тяжелая;
- 4-5 баллов – средняя;
- 6-7 баллов – легкая, или умеренная.
Оценка Апгар не отличается высокой степенью чувствительности. Поэтому если у ребенка присутствуют отклонения, для оценки асфиксии необходима дополнительная диагностика.