Профилактика причин возникновения зуда
Поскольку существует множество причин гинекологического и негинекологического характера для появления зуда в интимной области, то рекомендуется обращаться к врачу и не заниматься самодиагностикой и самолечением.
Для снижения риска развития заболеваний интимной сферы, сопровождающихся зудом, необходимо соблюдать профилактические мероприятия:
- Избегать случайных половых контактов, использовать барьерную контрацепцию (презерватив)
- Исключить бесконтрольный прием антибиотиков
- Соблюдать правила интимной гигиены
- Вести здоровый образ жизни
- Ежегодно проходить диспансерное наблюдение у специалистов, в том числе у гинеколога

Почему появляется кожный зуд при беременности: причины возникновения
Во время вынашивания малыша организм женщины подвергается серьезным изменениям: перестраивается принцип работы его органов и систем, меняется гормональный фон и т. д. Кроме того, на ранних сроках происходит снижение защитных сил организма: оно необходимо для того, чтобы иммунная система не отвергла плод как чужеродный объект.
Снижение иммунитета приводит к обострению хронических заболеваний и уязвимости организма будущей матери перед патогенными агентами.

Среди наиболее распространенных причин развития кожного зуда при беременности называют следующее:
- Полиморфный дерматоз и пемфигоид (Pemphigoidum) беременных. Полиморфный дерматоз является относительно распространенным осложнением беременности: по статистике, на 160 беременностей приходится 1 случай данной патологии. Это доброкачественное воспалительное заболевание, которое чаще всего проявляется при вынашивании двойни, тройни или крупного плода. Полиморфный дерматоз проявляется в виде возникновения на животе (за исключение пупочной области) папул, сопровождающихся сильным зудом во время беременности. Пемфигоид беременных представляет собой редко встречающуюся (в 0,002% случаев) аутоиммунную патологию, представленную образованием на кожных покровах зудящих пузырьков, булл и эритематозных бляшек, которые сильно зудят.
- Атопические поражения кожи. Обострение атопического дерматита на фоне беременности – весьма распространенное явление, наблюдающееся в 50% случаев. Активация симптомов АД обычно объясняется угнетением клеточного иммунитета и усилением гуморального. Патологический процесс представлен образованием на коже красных пятен, узелковой сыпи, шелушением и зудом кожи во время беременности.
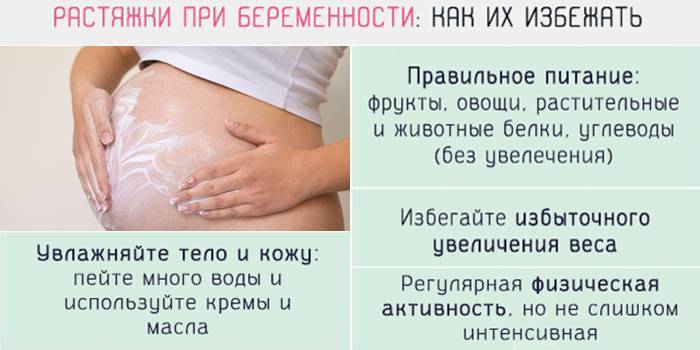
- Кожные растяжки. Зуд на груди, животе и ногах может объясняться появлением растяжек. Они возникают, когда тело набирает объем вместе с растущим внутри ребенком. Растяжки на животе при беременностиПомимо увеличения объема тела, во время беременности наблюдается размягчение и растяжение волокон кожи, обусловленное изменением гормонального фона. Увлажняйте и питайте кожу специальными кремами и маслами, чтобы смягчить неприятные ощущения.
Мнение эксперта
По статистике, стрии являются самой распространенной кожной проблемой, с которой сталкиваются беременные: их появление отмечает до 90% женщин в период гестации. Причем было отмечено, что на вероятность их образования во многом влияет генетическая предрасположенность.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Системные нарушения. Во время гестации возможно изменение работы отдельных внутренних органов и целых систем организма. Например, актуальной проблемой современного акушерства является внутрипеченочной холестаз (Cholestasis) беременных. Его развитие происходит во II/III триместрах под воздействием повышения содержания желчных кислот в сыворотке крови. ВХБ характеризуется развитием выраженного зуд тела при беременности, к которому может присоединиться желтуха (Icterus). Точных данных относительно причин возникновения ВХБ у современной медицины нет, однако считается, что предпосылками к его развитию могут быть генетические и гормональные факторы.
Стресс. Во время беременности зачастую растет нервное напряжение, вызванное переживаниями о будущих родах и здоровье малыша, огорчением по поводу изменений внешнего вида и пр. Все это приводит к изменениям в периферической нервной системе и вызывает кожный зуд у беременных.
- Недостаток витаминов и необходимых микроэлементов. Во время гестации потребность организма в полезных веществах увеличивается примерно в 1,5-2 раза, за счет чего у женщины может развиться их недостаток. Например, при беременности может начаться гиповитаминоз витамина D, нарушение всасывания витамина К и нехватка железа, которые чреваты возникновением зуда. Чтобы помочь организму восполнить недостаток полезных веществ, необходимо сбалансированно питаться и принимать витаминно-минеральные комплексы (после согласования с акушером-гинекологом).
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр – 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Причины появления вульвита и его проявления
Главная причина формирования воспаления — усиленное размножение патогенных микроорганизмов. Это происходит, когда плохо соблюдается личная гигиена или же напротив, подмывания происходят чересчур часто. При гормональных изменениях (беременности, климаксе, подростковом возрасте) также может возникнуть вульвит
К половым органам следует относиться с осторожностью: не носить тесную одежду, не травмировать их при подмывании, во время полового акта не проявлять агрессивных действий
Какие причины могут вызвать заболевание:
- нарушения в работе эндокринной системы;
- гельминтоз, дисбактериоз;
- микротравмы вульвы;
- использование некачественных тампонов;
- детские запущенный инфекции;
- псориаз;
- продолжительное лечение препаратами, которые оказывают влияние на гормональный фон;
- чересчур обильные слизистые выделения;
- нарушения в работе эндокринной системы.
К сожалению, даже ношение гигиенических прокладок может спровоцировать аллергическую реакцию, на фоне которой развивается вульвит. В случае нарушения работы эндокринной системы яичники начинают функционировать недостаточно. То же самое касается сахарного диабета. Когда не хватает в организме минералов, витаминов нарушается метаболизм и как следствие появляется вульвит. Антибактериальная терапия, к сожалению, не способствует повышению иммунитета и в итоге нарушается микрофлора влагалища.
Естественные причины зуда молочных желез
Не стоит искать в чесании груди сразу патологию. В большинстве случаев этот симптом является следствием естественных процессов и воздействием на молочную железу перечисленных факторов:
- Непосредственно резкий рост груди.
- Тугой бюстгальтер и жесткие элементы в нем.
- Грубая ткань нижнего белья.
- Повышенное потение (гипергидроз).
- Выработка молозива.
- Разрывы эпидермиса (растяжки).
Как часто вы посещаете гинеколога?
Раз в год
35.38%
Уже не помню, когда была в последний раз
27.26%
Раз в полгода
14.89%
Каждые 2-3 месяца или чаще
8.9%
Раз в 3 года и реже
7.38%
Раз в 2 года
6.19%
Проголосовало: 83219
При беременности нижнее белье должно быть изготовлено из натуральных тканей. Нежелательно применение бюстгальтера с жесткими элементами и поролоновыми вставками, потому что синтетические волокна раздражают нервные окончания и усиливают зуд.
Потоотделение на груди у беременных обычно усилено из-за двух факторов:
- возрастающая общая нагрузка на мышцы вследствие роста массы тела;
- активной рост сосудистой сети в молочных железах.
Повышенное потение, наряду с использованием синтетических материалов, приводит к накоплению пота на коже и раздражению им нервных окончаний. Такая среда является также благоприятной для появления опрелостей и дерматитов, поэтому за гигиеной кожи на груди при беременности нужно внимательно следить.
Естественные выделения из груди беременных женщин – молозиво – начинает выделяться обычно к 19-20 неделе. Его движение может по протокам может привести к появлению зуда в районе соска. А если не применять впитывающие жидкость прокладки, то сами выделения могут стать причиной поверхностного раздражения кожи вокруг ареолы.
Вопрос эксперту
Добрый день! Срок 29 недель. Уже два месяца болит и чешется то левая грудь, то правая. При беременности нормально, если есть такие признаки или нет? На ранних сроках подобного не было, поэтому сильно переживаю.
Ваши симптомы наблюдаются обычно в начале беременности, но могут возникать и позже. Все зависит от индивидуальных сроков активного роста груди у беременной женщины. Если боли резкие, не синхронные, или грудь покраснела, то лучше лишний раз показаться маммологу.
Появиться зуд кожи груди может и после появления растяжек, из-за которых нервные окончания становятся ближе к поверхности. В результате они сильнее подвергаются раздражающему действию пота и механическому трению.
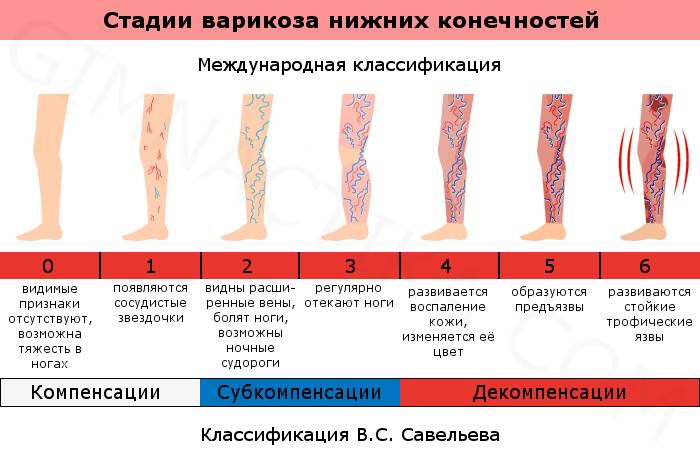
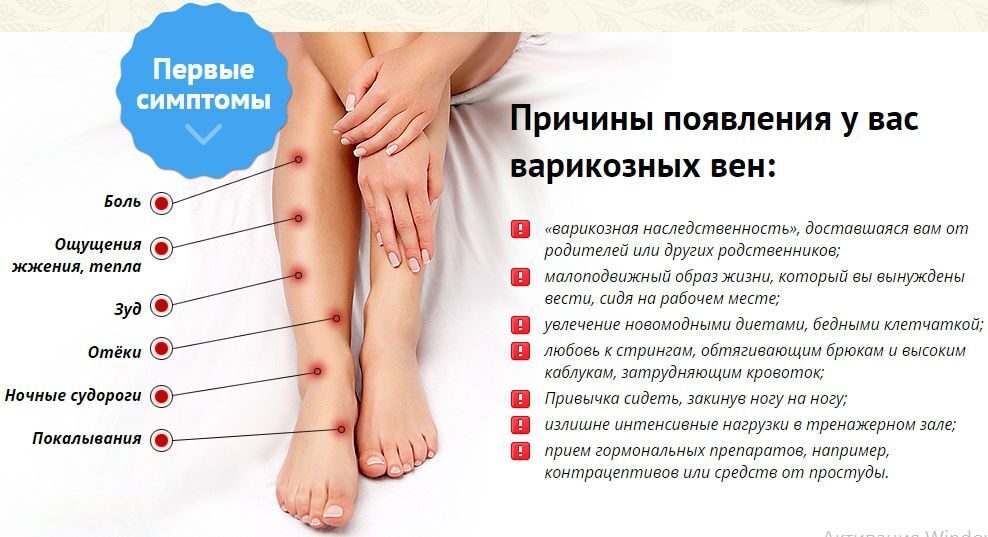
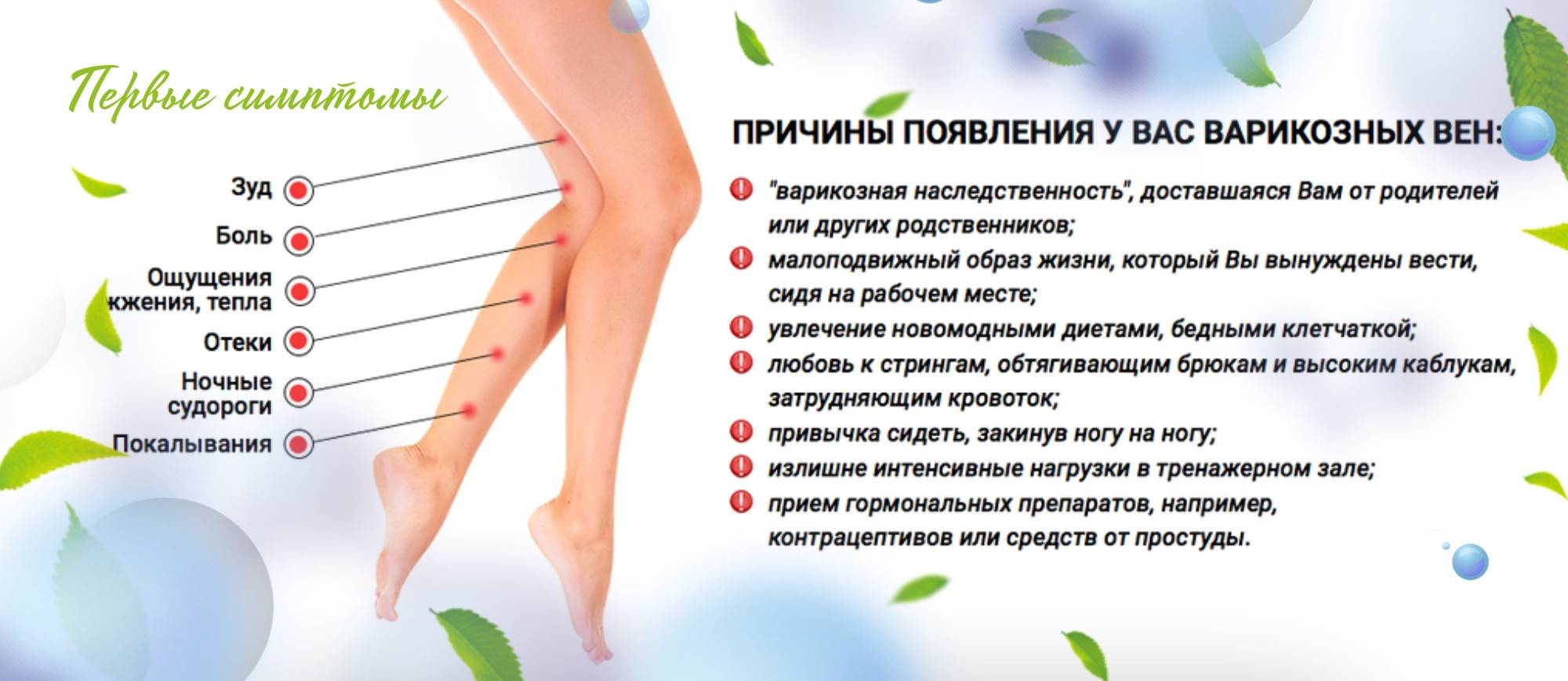
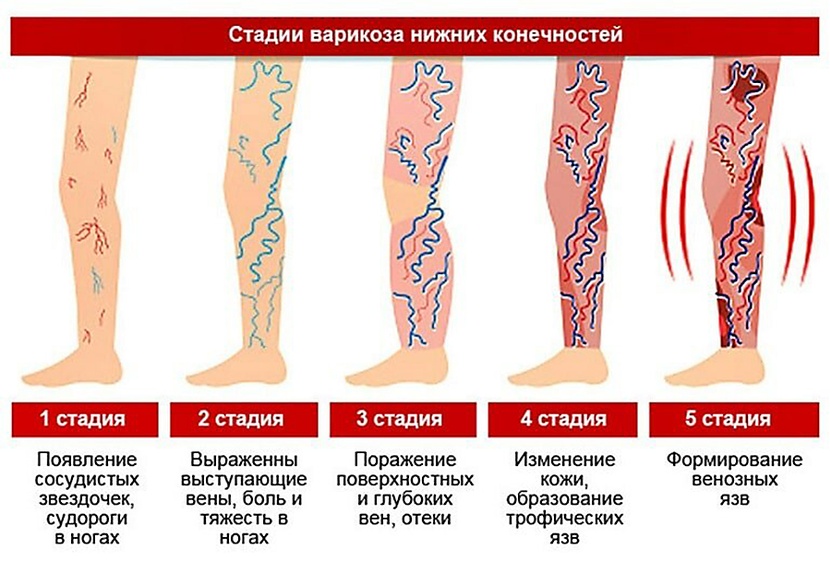
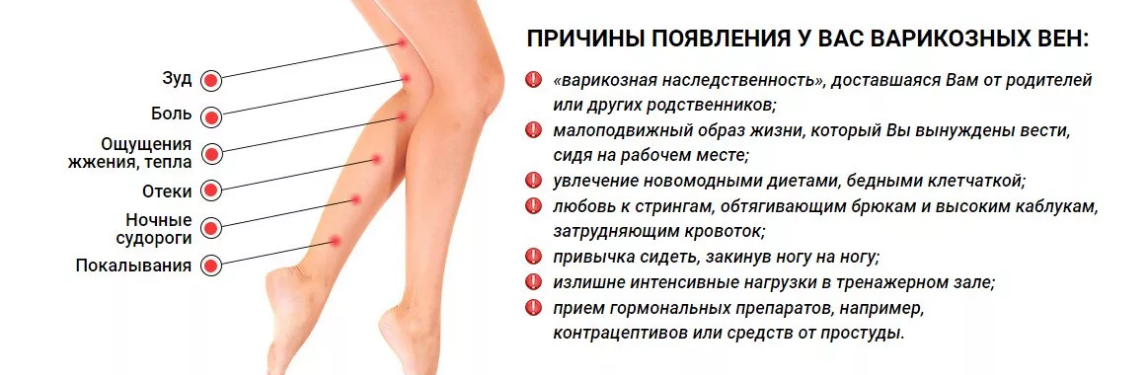
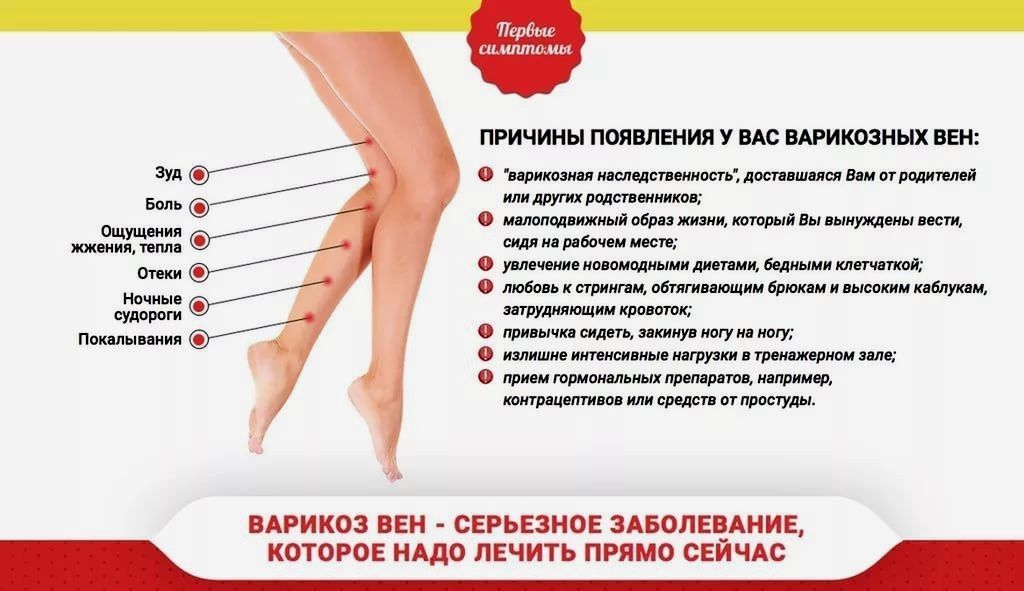
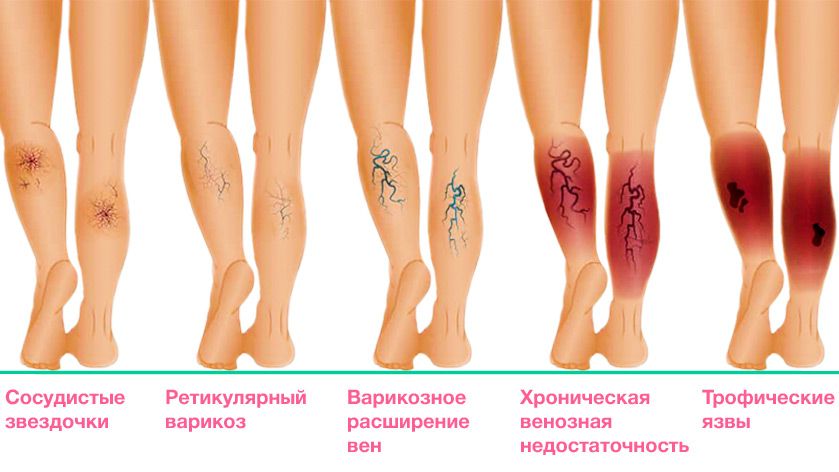
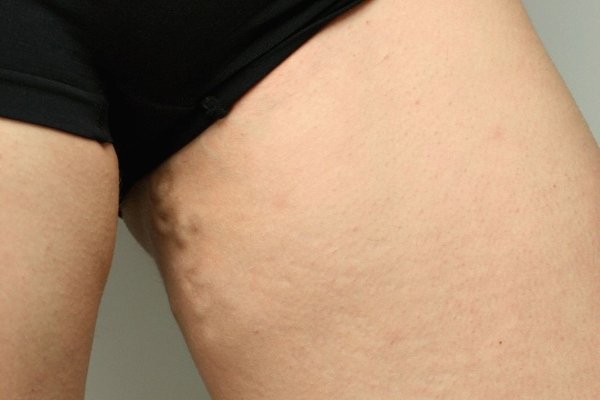
Лечение варикоза у беременных
Чаще всего хирургическое вмешательство и минимальные инвазивные процедуры для лечения варикозного расширения вен во время беременности не назначаются. Это связано с высоким риском осложнений и рецидивов . Кроме того, очень ограничено назначение лекарственных препаратов – флеботоников, противовоспалительных, антиагрегатов.
Существует ряд рекомендаций, которые помогают безопасно и относительно эффективно лечить варикозное расширение вен у будущих мам.
- Дозированная физическая нагрузка. Плавание, ходьба или другие упражнения для беременных при варикозе, при которых задействуются мышцы ног, помогают усиливать циркуляцию крови в венах конечностей. Флеболог совместно с акушером-гинекологом подберут индивидуальный комплекс упражнений для конкретного срока и тяжести состояния беременной.
- Правильно подобранная обувь. Высокие каблуки и совсем плоская подошва нарушают движение мышц в ногах, ухудшая циркуляцию венозной крови. Нужно подобрать устойчивую удобную обувь на небольшом каблуке (3-4 см).
- Компрессионный трикотаж. Для поддержки вен в период беременности необходимо ношение компрессионного белья. Флеболог индивидуально подберет степень компрессии и вид изделия – гольфы, чулки или колготы. Надевать их нужно утром, не вставая с постели, а снимать вечером, когда женщина ложится спать.
Причины заболевания
До конца не выяснено, почему некоторые люди заболевают розовым лишаем. Основной возможной причиной считают вирусную инфекцию. Это может быть либо вирус герпеса 7 типа, либо неизвестный вирус.
Герпесвирус 7 типа обычно вполне безобиден, он не влияет на здоровье человека, пока иммунная система остается в нормальном состоянии. Вероятно, при снижении иммунитета (например, после острых респираторных заболеваний), вирус герпеса становится более активным, и в результате на коже появляются высыпания.
Другая возможная причина — неизвестная вирусная инфекция. Это подтверждает характерное распространение болезни. Часто розовым лишаем заболевают члены одной и той же семьи или близко контактирующие друг с другом люди. При этом повторные обострения случаются редко, и это может быть связано с формированием иммунитета. Частично «инфекционную» версию подтверждают и результаты лабораторных тестов. Они регистрируют снижение уровня T-лимфоцитов и повышение уровня B-лимфоцитов в крови больных.
Заразен ли розовый лишай?
Заболевание считается незаразным, несмотря на то, что могут происходить вспышки этой болезни в отдельных группах людей. Заразиться розовым лишаем через прикосновение, общее постельное белье или полотенца, через бытовые предметы или любым другим способом невозможно.
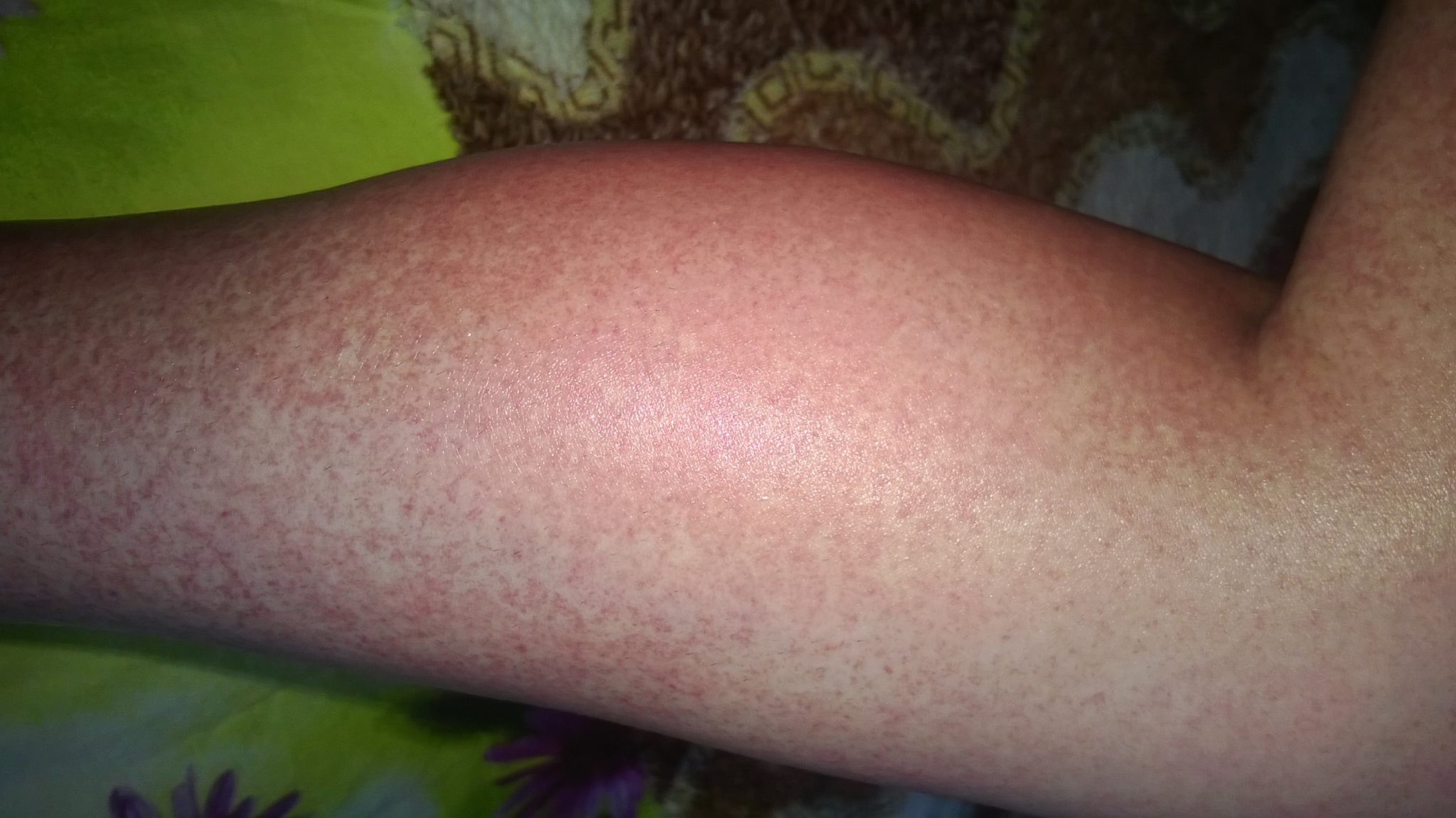
Почему чешутся ноги при беременности
В результате растяжения кожи. Набор веса является естественным состоянием на протяжении всей беременности. При приближении к родам у беременной женщины расширяются тазовые кости, увеличивается объём подкожно-жировой клетчатки в области бёдер, ягодиц, рук и ног. Кожные покровы растягивается, и это приводит к тому, что во время беременности чешутся ноги, руки.
Определить, что неприятные ощущения связаны именно с этой причиной, не трудно: обычно при чрезмерном растяжении кожи на её поверхности образуются растяжки – дефекты кожи, похожие на шрамы.
При изменении гормонального баланса. В организме будущей мамы происходят значительные перестройки, увеличивается количество прогестерона и эстрогена – «гормонов беременности». Уменьшается количество вырабатываемого кожного сала, отвечающего обычно за увлажнение кожи. Это сказывается на состоянии кожи: она становится сухой, слишком чувствительной и тонкой.
Если не ухаживать за кожей и не увлажнять её, ощущение стянутости скоро дополнится зудом.
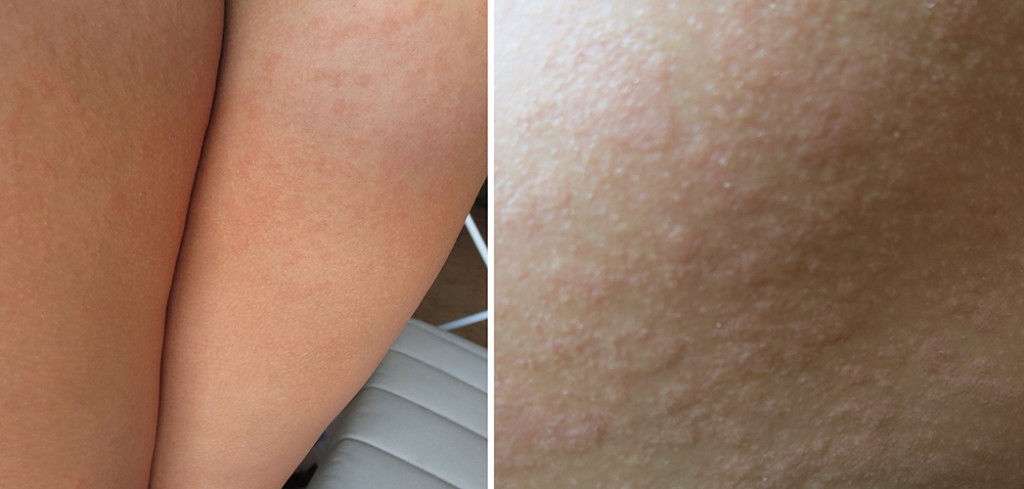
Как проявление аллергии. Происходящие при беременности изменения затрагивают, в том числе, иммунную систему будущей мамы – иначе, она просто не смогла бы выносить малыша. Внешне это может проявиться в виде неожиданной реакции на, казалось бы, привычные вещи: еду, косметические средства, бытовую химию, даже на воду и солнце.
Аллергия зачастую проявляется именно на конечностях: начинают чесаться руки и ноги, появляются красные пятна, кожа становится чувствительной и шелушится.
При проблемах с печенью. Холестаз – распространённый среди беременных диагноз, связанный, собственно, с их состоянием. Генетические факторы, чрезмерная выработка эстрогена, характерная для периода вынашивания ребёнка, отрицательно сказывается на работе желчного пузыря. А растущий живот смещает внутренние органы и не даёт им функционировать полноценно. Как результат – застой желчи, с которым печень не справляется.
Это довольно опасное заболевание развивается на последнем триместре беременности и протекает практически без симптомов. Зуд – как раз один из немногих.
Если у будущей мамы на позднем сроке беременности чешутся стопы, пальцы ног, кисти рук, и зуд усиливается в ночное время – это повод сообщить о своём состоянии врачу и сдать анализ на количество желчи.
При отклонениях в работе внутренних систем организма. Зуд, на самом деле, является симптомом довольно большого числа внутренних нарушений и заболеваний. Если чешутся руки, ноги, это может сигнализировать о развитии сахарного диабета, проблемах с щитовидной железой (гипотиреоз). Важна своевременная диагностика, чтобы развитие болезни не повредило маме и малышу.
Как симптом кожной экземы. Во время беременности могут проявиться кожные болезни. В зоне риска находятся женщины, которые испытывали подобные проблемы до своего положения. Но на фоне гормональных изменений и ослабленного иммунитета болезни кожи иногда начинаются и у женщин, которые ранее никогда не сталкивались с ними.
Помимо зуда, заболевания кожи сопровождаются другими симптомами. Поэтому если во время беременности чешутся ноги, стоит поискать, не появились ли в местах зуда высыпания, участки сухой и шелушащейся кожи, мокнущие ранки.
Как реакция на стресс. Нормально, когда будущая мама в ожидании малыша испытывает волнение, особенно при первой беременности. Плохо, если на фоне стресса у неё начинаются проблемы со сном, зуд, кожные высыпания. В этом случае поможет только психолог.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
ЧТО ПРОИСХОДИТ
Сейчас организм крохи активно готовится к существованию вне маминого животика. Сердце, почки, легкие уже способны обеспечивать жизнедеятельность новорожденного. Кишечник стал полностью проходимым, а его мышцы потихоньку продвигают в нижние отделы меконий.
Процессы совершенствования не прекратятся и после появления малыша на свет. К сроку 39 недель беременности не завершилось развитие центральной нервной системы, а сосательный аппарат хотя и функционирует, но мышцы будут еще больше укрепляться, ведь ребенку придется самому «добывать» себе еду. Из-за отсутствия тренировки пока не развиты слюнные железы и жевательный аппарат. Слюна начнет вырабатываться только через месяц после рождения, а жевать кроха научится, когда придет время.
На 39-й неделе беременности длина плода обычно от 51 до 52 см, а вес составляет 3250 – 3300 г. У него довольно крупная головка, а плечевой пояс и грудная клетка сейчас развиты лучше, чем пояс нижних конечностей. В оставшееся время малыш растет за счет удлинения туловища и ножек.
16 – 20 часов в сутки ребенок проводит во сне, набираясь сил перед родами. А когда бодрствует, мама отчетливо чувствует его шевеления. Вы уже заметили, что движений стало меньше, но, как и на прошлой неделе, их должно быть не менее 10 за день.
К 38 – 39-й неделе беременности плацента перестает справляться со своими функциями. Ее старение — физиологическое явление, связанное с истончением тканей, замедлением обменных процессов и ухудшением кровоснабжения. Плод получает все меньше кислорода и питательных веществ.
Классификация заболевания и симптомы
Существует типичная форма сыпи с присущими ей чесоточными ходами, а также апатичные формы. К последним относятся:
- Чесотка, у которой нет ходов
Появляется, если причиной заражения стали личинки. Больных мучает зуд из-за попадания паразитов в организм, но ходов нет потому, что личинки не способны прогрызть их. Однако чесотка это длится всего пару недель, до тех пор, пока насекомые не созреют и не вырастут. - Болезнь чистоплотных (инкогнито)
Отличается невнятной клинической картиной. Такая болезнь развивается у человека, который очень часто моется, тем самым смывая большую часть паразитов с тела. - Скабиозная лимфоплазия
Отличается тем, что около пораженных мест образуются небольшие плотные узлы багрового оттенка. Они сильно зудят. Узлы часто сливаются в бляшки, образуя сухую корочку. Сыпь остается на коже на протяжении 2-6 недель с момента появления чесотки. Это считается осложнением, поскольку больше всего от такого поражения страдает лимфоидная ткань. - Скабиозная эритродермия
Развивается у тех, кто заболел чесоткой, одновременно употребляя противоаллергические или гормональные препараты. Больные не страдают от зуда, следовательно, не чешут и не стирают кожу, оставляя большую часть паразитов невредимыми. Следовательно, их популяция увеличивается быстрее обычного, и клещи начинают распространяться даже в местах с повышенным количеством сальных желез. Ходов больше обычного. Кожа отличается сухостью, краснотой и уплотнениями около суставов. - Норвежская форма
Встречается очень редко. Она возникает на фоне подавления иммунитета, например, прием препаратов, усиливающих выработку гормонов, цитостатиков или при иммунодефиците. Болезнь схожа с эритродермией, однако количество паразитов в организме больше, чем при любой другой форме заболевания. На пораженных местах появляются толстые корки серого и бурого цвета (по 3 мм в толщину). Под ними обитают клещи. Поражается весь эпидермис, а также ногти. Болезнь становится системной – у человека повышается температура, а также увеличиваются лимфоузлы. - Детская
Особенность в том, что она распространяется по телу ребенка сильнее, чем по телу взрослого. У ребенка поражения найти даже на лице, голове, стопах и ладонях. У младенцев могут быть поражены ногти. На коже появляется очень много везикул и красных бугорков. - У пожилых людей
Чесотка пожилых людей характеризуется небольшим количеством симптомов. Чесоточных ходов меньше обычного, но вот количество расчесов и корочек очень большое.
Инкубационный период появляется или отсутствует в зависимости от того, подвергся ли человек заражению через личинку или через самку. В последнем случае инкубационного периода практически нет, симптомы проявляются сразу. Если личинка, с момента заражения до момента проявления первых симптомов пройдет 2 недели (это время нужно, чтобы личинка выросла).
Зуд – основной симптом, от которого страдают зараженные. Он указывает на деятельность паразита. Он может, как присутствовать только в отдельных участках кожи, так и распространятся по всему организму (кроме лица и мест на голове, покрытых волосами). Один из самых основных симптомов, указывающих, что человек заражен именно чесоткой – то, что зуд возникает преимущественно вечером и ночью.
При типичной чесотке также появляется чесоточный ход. Он представляет собой белую полосу, длиной от 5 до 7 мм. Чесоточных ход возвышается над эпидермисом. Чаще всего он образуется в следующих местах:
- складки между пальцами
- лучезапястный или локтевой сустав
- сгибательные поверхности
- передняя или боковые части живота
- подмышки
- в области груди (у представителей женского пола)
- возле гениталий (у представителей мужского пола)
При стандартном заболевании ходы не образуются в следующих местах:
- спина (верхняя часть)
- шея
- лицо
- волосяной покров головы
Причина в том, что в этих местах располагается самое большое количество сальных желез. Последние вырабатывают жир, который забивает ходы вентиляции, лишая паразитов доступа к кислороду.
Еще один симптом, когда на теле появляются небольшие плотные бугорки вокруг фолликул, так называемые папулы. Именно в них обитают личинки до момента созревания. Они предпочитают следующие места:
- передняя и боковые части туловища
- бедра
- ягодицы
Есть и другие проявления:
- Везикулы. Представляют собой пузырьки с прозрачным содержимым. Образуются на кистях, стопах и запястьях.
- Пустулы. То же, что и везикулы, но отличаются наличием гноя. Это указывает на заражение бактериями.
- Кровянистые корочки.
- Расчесы.
Все эти симптомы представляют собой побочную (аллергическую) реакцию на паразитов, продукты их жизнедеятельности, повреждения ткани и размножение там бактерий.
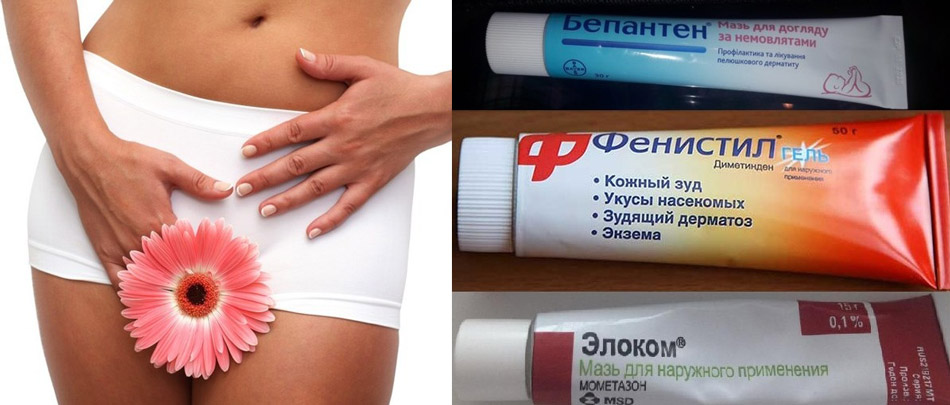
Диагностика причины появления зуда в интимной зоне
Чтобы правильно установить причину появления зуда в интимной зоне, врач на приеме оценивает все имеющиеся жалобы у пациента, проводит осмотр, назначает лабораторные тесты и другие виды обследования.
Наиболее часто с жалобами на зуд в интимной зоне обращаются к гинекологу.
Обычный алгоритм диагностики при этом включает:
- Гинекологический осмотр на кресле. Врач сможет оценить, имеются ли еще какие-либо проявления заболевания (отек, покраснение, патологические выделения, неприятный запах и прочие)
- Забор мазков для лабораторного исследования (микроскопическое исследование, посев микроорганизмов из мазка на специальные среды для выявления вида возбудителя, его численности и реакцию на действие разных лекарств)
- Кольпоскопия, вульвоскопия (осмотр влагалища, вульвы под увеличением с помощью специального инструмента — кольпоскопа)
- Биопсия измененных участков вульвы и последующее гистологическое исследование биоптата для диагностики и подтверждения предраковых/раковых поражений
- При необходимости назначаются: гормональное обследование, консультация смежных специалистов
МЕДИЦИНСКОЕ НАБЛЮДЕНИЕ
На 39-й неделе беременности назначается визит к гинекологу. Специалист послушает сердцебиение малыша, проверит готовность шейки матки к родам и проведет другие стандартные процедуры:
- Измерение артериального давления;
- Взвешивание;
- Измерение высоты стояния дна матки.
Кроме того, как обычно, нужно сделать анализы мочи и крови.
На сроке 39 недель беременности УЗИ, как правило, не делается. Однако для его повторного проведения могут быть индивидуальные показания. Как и прежде, при ультразвуковом исследовании врач осматривает плод, определяет его физические параметры и степень развития. Обязательно оцениваются размеры и состояние матки, степень зрелости шейки, количество и качество околоплодных вод. Важный критерий — степень зрелости плаценты (чаще всего на этом сроке она третья).
УЗИ также даст представление о том, как расположена пуповина. Иногда обнаруживается однократное, двукратное или многократное обвитие шеи плода. Во время беременности это обычно не опасно, потому что внутри материнской утробы ребенок не дышит легкими, а кислород поступает к нему через кровь. Сложности возникают при очень тугом обвитии, поскольку из-за этого нарушается нормальное кровоснабжение организма плода. Подобные патологии нуждаются в пристальном внимании со стороны гинеколога, но в большинстве случаев (если пуповина нормальной длины и не затягивает шею) здоровый ребенок благополучно рождается естественным путем. И лишь при возникновении проблем в первом периоде родов делается экстренное кесарево сечение.
Зудящие и «горячие» ощущения при неврозах
Невроз – психогенное нервное расстройство, связанное с эмоциональными, поведенческими и соматовегетативными нарушениями. От других психических заболеваний его отличает то, что больной полностью отдает себе отчет в тяжести своего состояния и стремится от него избавиться.
Различают невроз психический и физический. Физический невроз, наряду с нарушениями психогенного характера, имеет и телесные симптомы. Различают несколько его разновидностей.
Кожный невроз проявляется жжением и зудом кожи на фоне ее синюшного, мраморного оттенка. Кожные покровы суставов и ног грубеют и стягиваются.
Это состояние характеризуется изменением чувствительности. Она может быть сниженной или, наоборот, завышенной, когда неприятные ощущения появляются при малейшем прикосновении. Кожа при физическом неврозе зудит и «пылает» на отдельных участках или же по всему телу, становится влажной или сухой. Характерны тактильные галлюцинации.
Больного настолько беспокоят эти проявления, что он расчесывает тело в кровь, оставляя раны и ссадины.
Причинами такого состояния становятся:
- умственное и физическое перенапряжение;
- стрессы;
- конфликтные ситуации;
- травмы головного мозга;
- гормональные нарушения;
- инфекции.
Мышечный невроз. Предшествует данному состоянию физическое перенапряжение, а также длительная монотонная деятельность.
Болезнь сопровождается чувством жжения во всем теле или на определенных участках на фоне напряжения и спазмирования мышц. Другим характерным симптомом является боль в груди, шее и лице.
Невроз половых органов. Главные проявления этого синдрома – зуд и жжение в области половых органов, которые возникают после полового акта, в менструальный период и по ряду других причин.
Виновниками болезни становятся:
- психическая инфантильность;
- хроническое утомление;
- конфликты в семье.
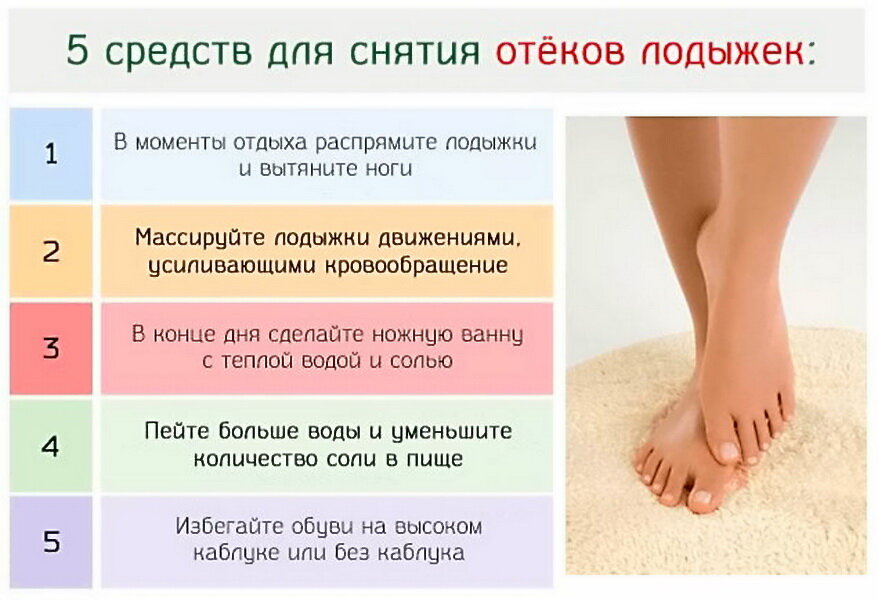
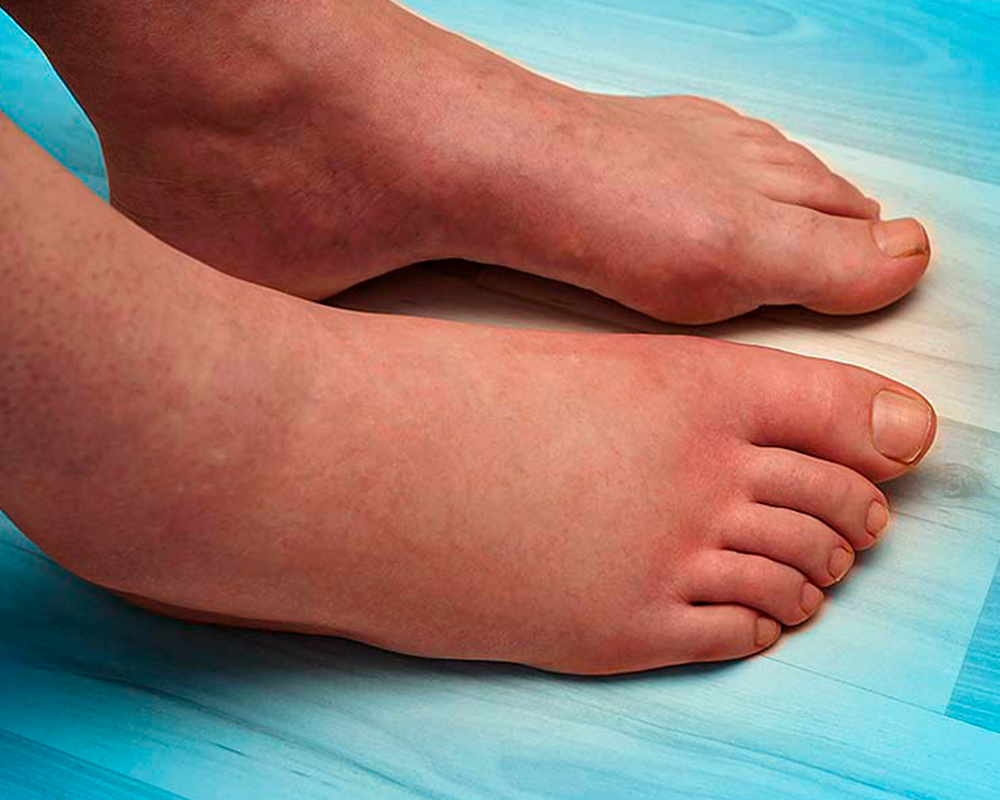
Какие факторы могут повлиять на появление отеков при беременности
Следующие факторы также могут повлиять на отёки во время беременности:
- Варикозная болезнь
- Летняя жара
- Стоять в течение длительного времени
- Продолжительная физическая активность
- Диета с низким содержанием калия
- Высокий уровень потребления кофеина
- Высокий уровень потребления натрия
При нормальном течении беременности появляется умеренная отёчность, однако, если вы почувствуете внезапный отек рук и лица, это может быть признаком преэклампсии.
Беременность и тромбоз
Резкая отёчность дистальных отделов нижних конечностей может быть следствием тромбоза
В этих случаях внезапного отека важно немедленно обратиться к врачу
Лечение
Как было отмечено ранее, назначение врачей будет отличным при различных причинах зуда ног:
Если это дерматит, то врач порекомендует соблюдение правил личной гигиены, использование специальных кремов, мазей, эмолентов, ношение одежды из натуральных материалов, не вызывающих аллергии, соблюдение диеты и т.д.
При сбое в работе желчного пузыря, печени на помощь приходят медикаменты, подобранные специалистом с учетом особенностей организма беременной (наличие аллергических реакций на тот или иной компонент) – Урсосан, Гептрал
Важно заметить, что прием поливитаминов прекращается, и назначается специальная диета и использование успокаивающих кремов. При высоких показателях концентрации желчи требуется безотлагательное помещение пациента в стационар с последующим назначением плазмафереза или гемосорбции.
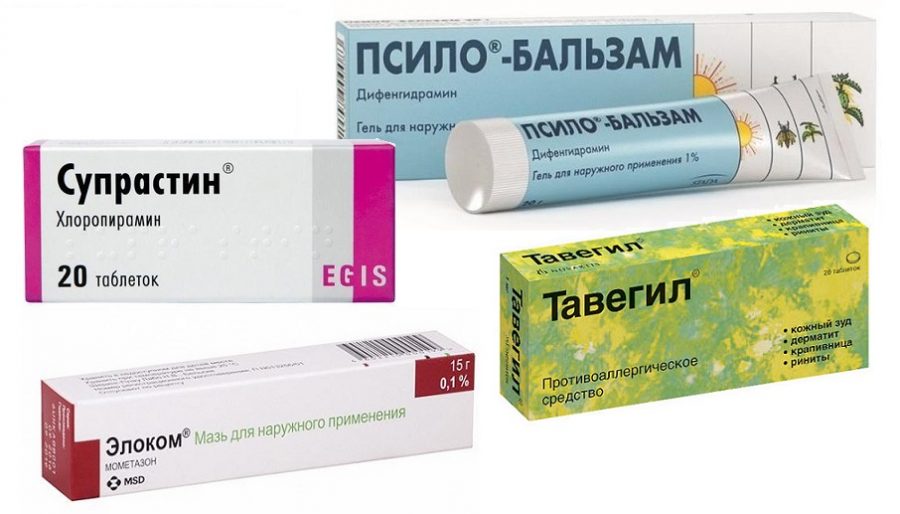
Аллергический зуд устраняется путем исключения аллергена и приема специальных антигистаминных медикаментов, мазей (Зодак, Фенистил).
При отеках назначаются мочегонные средства легкого действия, изготовленные из растительных компонентов (почечный чай, бруснивер), морсы из ягод клюквы, смородины и брусники
Исключаются материалы, неприятные телу (синтетика), и назначаются успокаивающие ванночки с календулой, ромашкой.
В большинстве случаев рекомендуется специальная гимнастика, позволяющая поддерживать мышцы в нормальном состоянии.
При синдроме беспокойных ног контрастный душ запрещается, зато использование ванночек или компрессов с охлаждающим эффектом позволяет снять зуд, успокоить кожу. Легкие поглаживающие движения, проводимые при расслабляющем массаже, призваны снять возбудимость мышечной ткани, улучшить кровообращение и устранить многие проявления указанного симптома.
Если причиной зуда становится грибок, то врач назначает специальные антигрибковые препараты.
На данный момент известно немалое количество народных средств, призванных устранить зуд и шелушение кожных покровов у беременных, но не стоит использовать их без предварительной консультации с врачом и выявления истинной причины столь неприятного недуга.