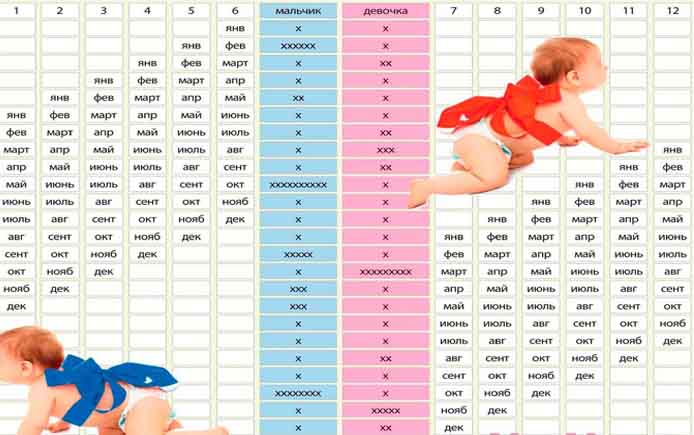
Мои общие впечатления от родов
Даже если рожаешь в нашей стране со своими акушерками, через центры типа Садовой, все равно попадаешь в роддом – гос.учрежедние, где свои порядки, к примеру, не перенашивать, безводный период не более 12 часов. И акушерки не берут на себя ответственность нарушать законы роддомов. Еще в роддомах часто не дают одевать малышей в свою одежду. Например, моя соседка по палате переодевала свою дочку, а после обхода ее одевали в роддомовское и спеленывали ручки и ножки в кокон. Еще детей обязательно забирают на обход (в детскую), который иногда около 2 часов длится. Мамаш на обход не пускают. Я отдавала свою дочку на осмотр врачу только в конце обхода на 10 мин. В общем, постоянная борьба с медперсоналом. Хорошо хоть выписали нас на 3-и сутки. И еще один момент, который в этот раз меня поразил в роддоме. Родовые не отделаны звукоизоляцией, и когда рожает кто-нибудь , слышно на все отделение. Я, к примеру,только немного стонала в конце родов, а у некотоые женщины реально орут (ну все же разные), и это слышно везде. Становится очень жалко их Несмотря на некоторый негатив, который присутствовал в моих родах, я бы все равно, не стала рожать дома. У меня, к примеру, очень сильное кровотечение было (т.к. 3-и роды и матка растянута). Да мало ли всяких случаев, а дома помочь сложно. Ну вот, таков мой рассказ про роды. Я очень рада, что теперь у меня есть и дочурка, которая будет маленьким цветочком в нашей компании маленьких бандитов.
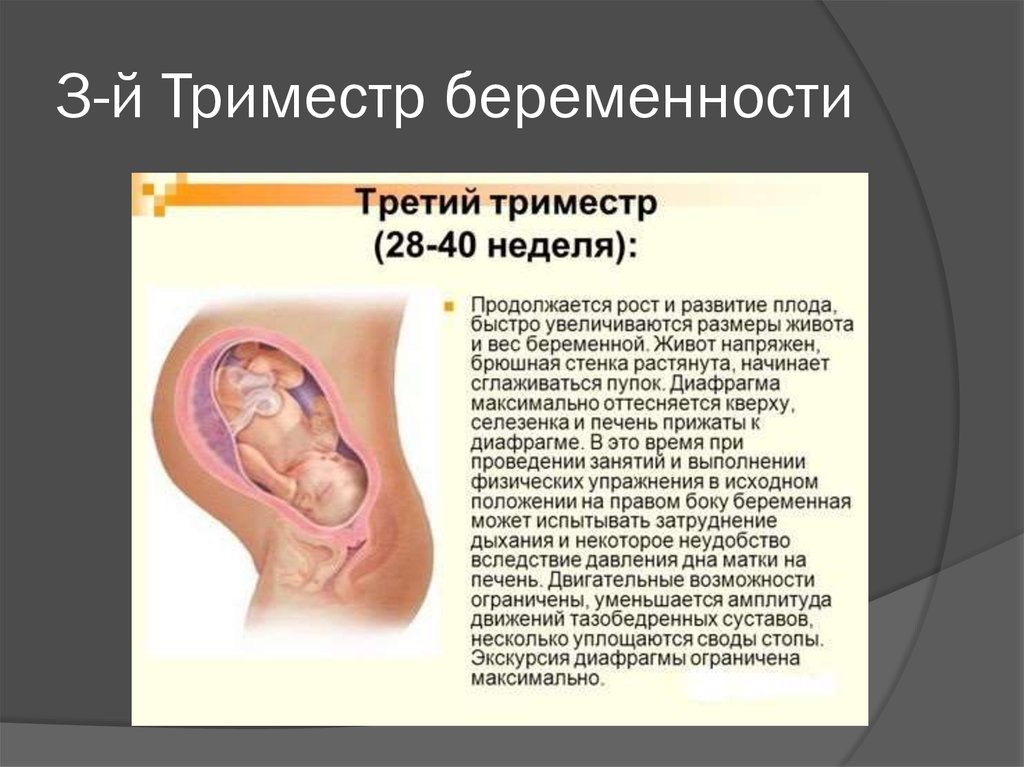
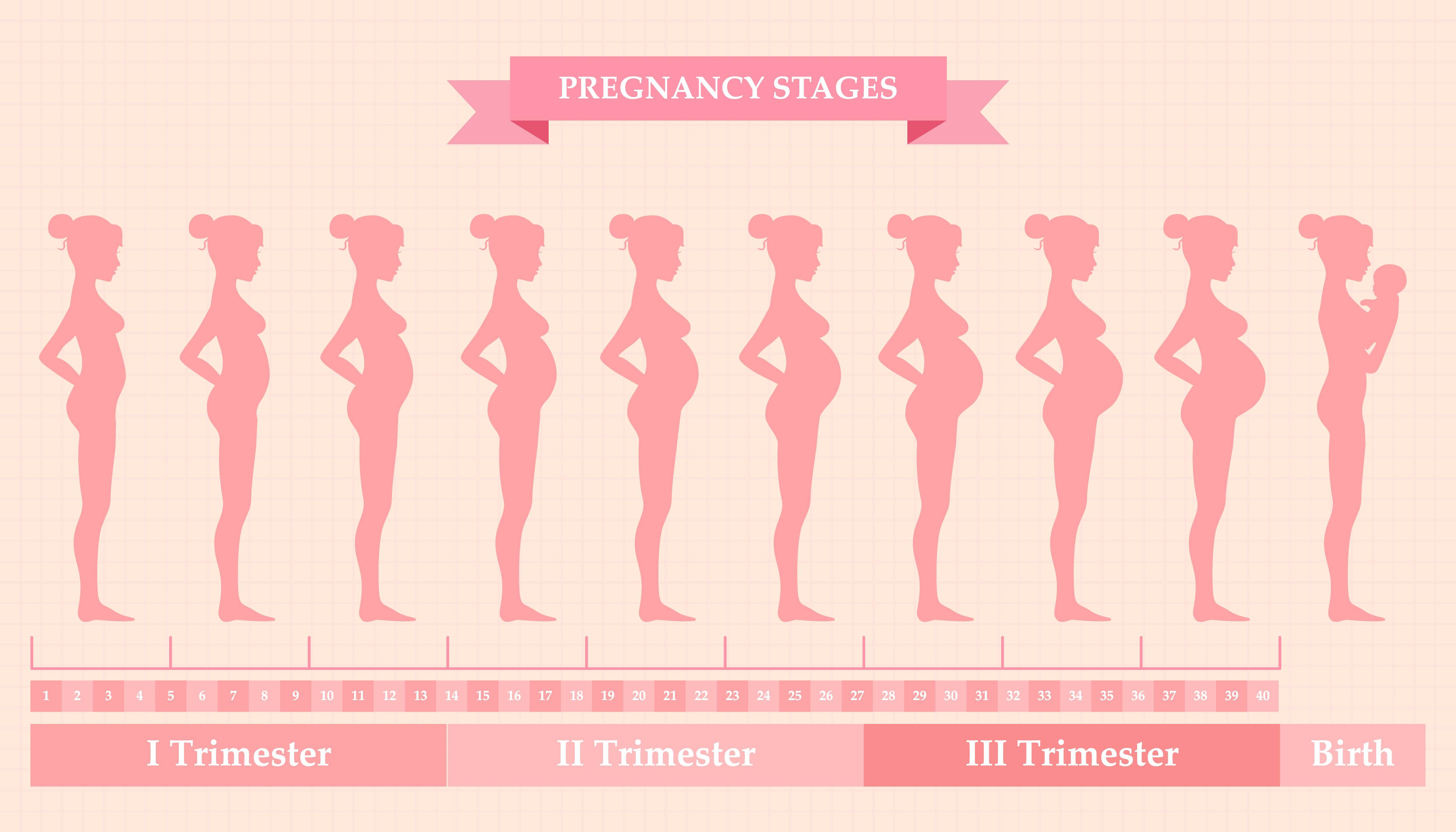
Ведение беременности в третьем триместре
С этой поры начинается более пристальное наблюдение за вашим здоровьем.
В период с 27-й до 30-й недели вам могут выдать первое направление на КТГ — кардиотокографию плода. Эта процедура — единственная, которая ничего не скажет о состоянии будущей мамы. Ее цель — оценить двигательную активность малыша и показать характер его сердечной деятельности. По результатам КТГ можно предположить наличие/отсутствие гипоксии (кислородного голодания).
С 30-й недели врач захочет встречаться с вами чаще — один раз в две недели.
30-ю неделю иногда называют «декретной»: вы получаете обменную карту и больничный лист для оформления декретного отпуска. Это начало нового этапа в вашей с малышом жизни. Вы переходите на более спокойный ритм и вовсю готовитесь к родам.
Для оформления обменной карты в 30 недель вы пройдете повторные лабораторные исследования крови: сдадите третий клинический и биохимический анализы, анализ на гепатит В и С, ВИЧ и реакцию Вассермана, вновь посетите терапевта и стоматолога. В третий раз за беременность будет проведен анализ на микрофлору и урогенитальные инфекции.
На сроке 30 – 34 недели вам назначат УЗИ. Врач смотрит на объем околоплодных вод, определяет предлежание плода, наблюдает за состоянием плаценты. Также вы пройдете первую допплерометрию — процедуру, которая позволяет оценить состояние кровообращения в плаценте и сосудах плода.
С 36-й недели частота посещений ведущего вашу беременность врача возрастает, и они становятся еженедельными.
В 36 – 37 недель у вас опять возьмут мазок на микрофлору и урогенитальные инфекции, вы сдадите кровь на глюкозу, свертываемость и резус-конфликт и пройдете еще одну ЭКГ.
К сроку 36 недель вы, скорее всего, уже определились с выбором роддома. Если у вас есть такая возможность, вы можете заключить контракт на роды в платном медицинском учреждении, включающий в себя наблюдение за беременностью в оставшиеся недели.
В случае планового кесарева сечения врач может назначить дату госпитализации.
Начиная с 38-й недели по состоянию шейки матки врач определяет вашу готовность к родам, а с 40-й недели по результатам этих наблюдений может назначить дополнительную допплерометрию, УЗИ и КТГ.
Малыш еще не скоро появится на свет, но уже нуждается в том, чтобы вы были внимательны к его здоровью и благополучию. Визиты к врачу, анализы, скрининги и переживания по поводу их результатов — все это требует времени, физических и эмоциональных сил. Но вы точно не пожалеете об этом, когда роды будут позади и вы увидите своего кроху — здорового и счастливого!
Оптимальная разница между родами
Большинство девушек еще до замужества мечтают о большой семье. Но уже после первых родов задают себе вопрос, а когда же рожать второго ребенка. Рассмотрим основные возрастные категории между детьми и как правильно подготовить малыша к появлению ребенка.
Дети-погодки. Разница в один год между детьми не считается оптимальной. Так как, первенец еще не готов делить маму с кем-либо. А так как крохи требуют постоянного внимания, основная часть времени мамы занята малышом. Тогда и приходят на помощь бабушки, после чего старший ребенок уже с малых лет может почувствовать себя ненужным для самого родного человека. Не стоит молодой маме забывать и о своем физическом состоянии. Так как организм еще не совсем восстановился после огромнейшего стресса (первые роды), как его ожидают уже новые непростые испытания.
Два года разницы. Даже в возрасте двух лет ребенок все еще требует максимального внимания от мамы. Пусть и не стопроцентной, но в нужный момент мама должна быть рядом. Именно в двухлетнем возрасте очень ярко и красочно проявляется ревность ко второму ребенку. Мама не должна делить себя на два, так как не получится наладить качественный контакт ни с первенцем, ни с младшим ребенком. Хотя дети с разницей в два года имеют много общих интересов, и не только в детстве, но и даже в более взрослом возрасте. Ведь основные этапы в жизни они проходили вместе и наверняка отлично понимали друг друга.
Разница в три года
Если старшему малышу уже три года, нужно быть готовым к жесткой конкуренции за внимание мамы. Первенец еще не совсем понимает, почему ему надо ждать своей очереди, чтобы получить маму
Он уже может спрятать свои переживания, но самостоятельно справится с ними все еще не в силах.
Разница в четыре года. На самом деле этот возраст наиболее благоприятный для появления второго ребенка. К четырем годам ребенок уже вполне насытился родительским вниманием. Он уже начинает понимать, что даже при отсутствии мамы и папы, они все же его любят. Именно в возрасте четырех лет дети уже могут сознательно за кем-то ухаживать, особенно девочки, ну а мальчики даже в таком возрасте готовы защищать своего маленького друга.
Разница в пять лет и старше. Казалось вполне взрослый ребенок, который получил максимум родительского внимания. Ему намного проще принять все изменения, которые ожидают вашу семью. Но можно посмотреть на ситуацию и с другой стороны. Чем больше разница между детьми, тем меньше у них общих интересов, тем сложнее проводить вместе время. И скорее всего, младший малыш получит еще одного родителя, нежели соратника и друга. Со стороны первенца, который, как правило, становится няней второго ребенка, можно ожидать отрицательную реакцию на малыша. Если разница между детьми старше десяти лет, то смело можно сказать, что в семье не два ребенка, а два раза по одному.
Когда планировать вторую беременность
Беременность и роды являются для организма женщины нешуточным стрессом, ведь гормональная перестройка затрагивает все жизненно важные органы и системы.

Планировать вторую беременность нужно после полного восстановления организма
Поэтому с появлением малыша на свет молодая мама должна помнить о предохранении, дабы избежать новой, незапланированной беременности. Женское тело восстанавливается в течение трёх-пяти лет. За это время в организме устанавливается баланс минералов и витаминов, приходит в норму иммунная система.
Исходя из этого, при планировании второй беременности следует ориентироваться на следующие рекомендации:
- после естественных родов должно пройти не менее двух лет;
- после кесарева сечения либо родов с осложнениями желательно подождать до пяти лет (пока рубец на матке или иные швы на внутренних половых органах полностью не рассосутся).
Опасность раннего планирования повторной беременности (менее пятилетнего срока) заключается в повышенной вероятности разрыва маточного органа по шву, оставшемуся от кесарева сечения. В то же время, беременность через 10 лет после кесарева грозит осложнениями из-за нагрубаний в зарубцевавшихся тканях.
Для выявления степени готовности женского лона к повторному вынашиванию плода после проведённой ранее операции необходимо сделать обследования:
- УЗ-исследование матки вагинальным датчиком;
- гистерография с помощью введения специальной жидкости в полость органа и облучения рентгеном;
- гистероскопия с использованием эндоскопа.
По результатам обследования врач-гинеколог даст рекомендации будущей маме по срокам повторного зачатия. В случае сохранения на поверхности матки соединительных тканей планирование новой беременности становится нежелательным. А когда рубца почти не видно либо след от операции сохранил лишь мышечную ткань, вновь беременеть можно без опасений.
Не менее важно при подготовке ко второй беременности учитывать и возраст будущей мамы. Врачи в этом вопросе единогласно пришли к однозначному выводу
Минимальный риск развития патологий у плода и осложнений здоровья у женщины существует между 18 и 35 годами
Минимальный риск развития патологий у плода и осложнений здоровья у женщины существует между 18 и 35 годами.
Кроме того, планируя вторую беременность, женщина должна учитывать и такие моменты:
- степень обеспеченности и материальной готовности к появлению второго малыша в семье;
- уровень взаимоотношений с супругом и присутствие поддержки со стороны близких родственников;
- наличие необходимых первому ребёнку и будущему новорождённому комфортных жилищных условий;
- приемлемая разница в возрасте между детьми (психологи рекомендуют возраст в 3–4 года).
Если женщина твёрдо решила обзавестись вторым ребёнком и для этого нет противопоказаний, важно соблюдать рекомендации врачей по подготовке организма к повторной беременности. Так, гинекологи советуют планирующим зачатие парам регулярно принимать фолиевую кислоту, заниматься спортом и употреблять здоровую пищу
Следует отказаться от приёма алкоголя и табакокурения, соблюдать нормы веса и полноценно отдыхать
Следует отказаться от приёма алкоголя и табакокурения, соблюдать нормы веса и полноценно отдыхать.
Однако не всегда вторая беременность является безопасной для женщины и будущего малыша. Такое случается, если у мамы единственного ребёнка есть одно из следующих заболеваний:
- пороки сердечно-сосудистой системы и ревматизма сердца — опасны внутриутробной задержкой развития, отслойкой плаценты и преждевременными родами;
- сахарный диабет — приводит к порокам развития у эмбриона и самопроизвольным абортам;
- патологии в работе эндокринной железы — повышенный или пониженный уровень гормонов чреват выкидышами и ухудшением интеллектуального развития плода.
В то же время приведённый перечень не носит строго ограничительный характер. Ведь уровень современной медицины позволяет выносить и родить здорового ребёнка при должном внимании к состоянию беременной со стороны врачей.
Вторая беременность
Как реагируют окружающие:Решились на второго ребенка? Вы молодцы! Хотите теперь дочку (сына)?
О чем думает женщина, узнав о беременности: Как подготовить старшего к тому, что у него будет младший братик или сестренка ? А еще как объяснить ребенку, что не надо болтать об этом с воспитательницами в детском саду?
Как реагируют близкие: Тебе будет так сложно все успеть! Не забывай, что старшему тоже нужно внимание!
Отношение к курсам для беременных: Какой в этом толк? Половина из того, что там говорят, не пригодится, а другая часть пойдет наперекосяк. Да и старшего я вообще с кем оставлю?
Взгляд на одежду для будущих мам:Надо будет купить пару удобных джинсов, а все остальное у меня сохранилось еще с прошлой беременности.
Мысли о родах: Я помню, какие делала ошибки. В этот раз я их не допущу.
Вторую беременность мамочки постоянно сравнивают с первой. Тогда были растяжки — не появились ли они и сейчас? Первый раз я поправилась на 5 кг, теперь — на 10. Остается только с ностальгией вспоминать то время, когда могли отдыхать в декрете вволю, спать и наслаждаться прогулками. Все это теперь лишь мечты. Еще мама переживает, что она не полюбит второго ребенка так же сильно, как своего первенца. Такие страхи беспочвенны. Вы поймете это сразу же, как увидите малыша после его рождения.
Как проходят вторые роды
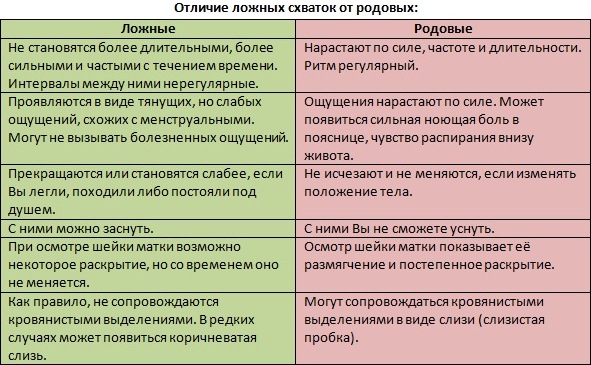
На процесс родов всегда влияет интервал между беременностями. Если вторые роды следуют сразу за первыми, женщины могут не чувствовать:
- «Тренировочные» безболезненные схватки;
- Опущение живота, как предвестника скорых родов;
- Отход слизистой пробки.
При первой беременности организм реагирует на новый «опыт» постепенно, с безболезненными схватками, медленным расширением шейки матки, опусканием живота.
При второй беременности процесс родов обычно проходит интенсивней, родовые пути становятся эластичнее, а шейка матки открывается быстрее.
Это, во-первых, сокращает общее время родового процесса, а во-вторых, снижает риск трещин и разрывов. Хотя и здесь бывают, конечно, исключения.
В любом случае, все физиологические особенности второй беременности нужно учитывать и внимательно следить за своим состоянием, чтобы при первых признаках родов можно было своевременно обратиться за медицинской помощью. Особенно после 37 недели беременности.
Если разница между родами больше 5 лет, для женщин родовой процесс чаще всего проходит, также как и в первый раз. Ведь спустя столь долгий период организму свойственно «забывать» о физических особенностях родовой деятельности.
Поэтому, стереотип о том, что вторые роды проходят легче и быстрее — не верно. Каждая беременность протекает индивидуально, вне зависимости от последовательности.
Особенно неверно суждение о том, что третьи роды самые простые. На самом деле, они бывают самые сложные. За счет возраста женщины и ослабления мышц передней стенки матки, из-за неоднократного ее растяжения.
Ведущие гинекологи частного родильного центра «Лелека» настоятельно рекомендуют серьезно отнестись, как к первой беременности, так и к пятой. Не пропускать плановые осмотры и в должной мере выполнять все назначения и рекомендации врача.
Как уменьшить боль, когда начинаются схватки
На сегодняшний день существуют относительно безопасные способы избавить роженицу от сильной боли при родах. Однако многие врачи настороженно относятся к этим мероприятиям. Дело не только в риске побочных эффектов (который хоть и не велик, но все-таки существует), но и в том, что препараты могут привести к ослаблению родовых функций.
Если врач все же принимает решение о необходимости обезболивания, выбор отдается одной из групп средств:
1. Лекарственное обезболивание. Сюда входят различные анальгетики, принимаемые, в основном, перорально (запивая водой).
2. Эпидуральная анастезия. Обезболивающее вещество (лидокаин, ропелокаин и др.) доставляется под оболочку спинного мозга с помощью тонкой иглы, которую врач вводит между позвонками. Метод эффективный (после введения чувствительность ниже спины пропадает полностью), но из-за ряда нюансов его используют только в исключительных случаях. Например, в результате такой анестезии женщина уже не может эффективно тужиться, поэтому может потребоваться инструментальное вмешательство.
Предпочтительнее, когда роды проходят естественно, без медикаментозного вмешательства3.
Преждевременные роды
Преждевременными считаются роды до 38-ой недели беременности. Длительный период времени о преждевременных родах шла речь, только на сроке от 28-ой недели. До наступления указанного срока начало родовой деятельности заканчивалось выкидышем. Однако, благодаря достижениям медицины, есть возможности, позволяющие выхаживать малюток, появившихся на свет после 22-ой недели, весом всего 0,5 кг. Поэтому сегодня, роды на этом сроке считаются преждевременными, если ребеночек родился живым и прожил 7 дней. Деток, родившихся на сроке до 28-ми недель очень сложно выходить. Из-за этого некоторые специалисты считают досрочными роды после 28-ой недели. Они полагают, что до этого момента можно говорить лишь о выкидыше. Конечно, не каждое медицинское учреждение оснащено оборудованием для спасения жизни таких детей, родившихся весом менее 1 кг.
Антигистаминные препараты второго поколения — виды и действие
Особого внимания заслуживают препараты нового поколения, минимизирующие побочные эффекты — сонливость, замедление мышления и движения.
Антигистаминные препараты второго поколения очень эффективны в подавлении аллергических реакций. Однако эффекты этих препаратов могут различаться в зависимости от индивидуальных особенностей, поэтому препараты второго поколения следует подбирать индивидуально для каждого пациента.
Антигистаминные препараты второго поколения (современные, как правило, лучше переносятся организмом) включают:
- цетеризин;
- мизоластин;
- азеластин;
- лоратадин;
- левоцетиризин используется для лечения аллергии, особенно у детей.
Лоратадин
При применении цетиризина не рекомендуется управлять автомобилем (то же самое касается высоких доз лоратадина).
Возможные осложнения и как их избежать
После третьих родов гораздо чаще возникают осложнения. Основными причинами проблем считается возраст и общее ухудшение состояния здоровья женщины. Наиболее распространённые негативные последствия:
- Кровотечение. Ввиду слабости мышц кровеносные сосуды матки сужаются медленнее. Старые швы расходятся. Всё это способствует более длительному и обильному выделению крови.
- Проблемы венозной системы. В результате третьих родов обостряются или появляются варикоз, геморрой, анемия.
- Эндометрит. Это воспалительное заболевание слизистой оболочки матки. Из-за задержки выделений происходит размножение вредных микроорганизмов. Эндометрит характеризуется сильными болями внизу живота с повышением температуры тела.
Перечисленные осложнения способен диагностировать и лечить только врач. Для женщины главное — не запускать болезнь и своевременно обратиться за квалифицированной помощью, несмотря на постоянные заботы о младенце
Ведь для ребёнка важно иметь здоровую во всех отношениях мать
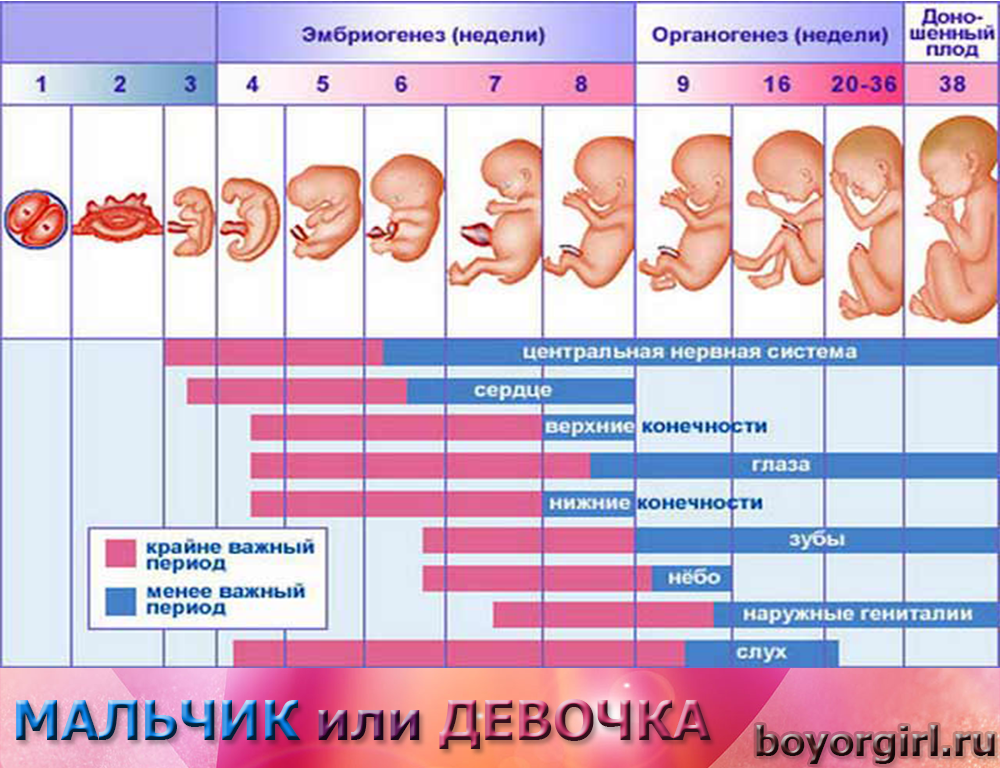
Чувствительные периоды эмбриогенеза
Авторы обращают внимание на понятие «тератогенный терминационный период» (ТТП), в течение которого повреждающий фактор способен вызвать порок эмбрионального развития . Соответственно, выделяют критические периоды эмбриогенеза, в течение которых внешний повреждающий фактор, воздействующий на плод, будет иметь наибольшее влияние.. То, что эмбрион реагирует на препарат, даже если он не проходит через плаценту, подтверждается функциональными сдвигами в организме беременной женщины
Тератогенное воздействие на плод возможно уже на 18–60 сутки внутриутробного развития. Этот период очень важен для эмбриона, так как происходит развитие тканей и органов из однородных клеток зародыша, а также пролиферация эпителия кожи, слизистых дыхательных путей и желудочно-кишечного тракта. Длительное воздействие тератогенных веществ способно затормозить рост органов эмбриона, что вызывает их функциональную незрелость .
То, что эмбрион реагирует на препарат, даже если он не проходит через плаценту, подтверждается функциональными сдвигами в организме беременной женщины . Тератогенное воздействие на плод возможно уже на 18–60 сутки внутриутробного развития. Этот период очень важен для эмбриона, так как происходит развитие тканей и органов из однородных клеток зародыша, а также пролиферация эпителия кожи, слизистых дыхательных путей и желудочно-кишечного тракта. Длительное воздействие тератогенных веществ способно затормозить рост органов эмбриона, что вызывает их функциональную незрелость .
Наиболее чувствительным периодом эмбриогенеза относительно тератогенного воздействия являются первые 3 недели эмбрионального развития плода. В это время применение лекарственных средств может привести к прерыванию беременности или гибели плода. Независимо от высокой регенерационной способности тканей эмбриона, приём определённых ЛП может привести к:
- рождению ребёнка с тяжёлыми или множественными пороками развития внутренних органов;
- проблемам физического развития в дальнейшем.
Самыми опасными для первых трёх недель эмбрионального развития являются антибиотики, сульфаниламиды, салицилаты и другие активные лекарственные средства. Согласно данным экспериментов на лабораторных беременных животных, препараты сульфаниламидов, например, вызывают развитие стойкой желтухи плода и будущего ребёнка по причине вытеснения билирубина из комплекса с альбуминами плазмы крови.
Авторы обращают внимание на приём биологически активных добавок (БАД) беременными женщинами. Они призывают воздержаться от использования БАД во время вынашивания плода, так как им не удалось найти в научной литературе достоверной информации о применении БАД во время беременности и влиянии этих средств на организм женщины и эмбриона.
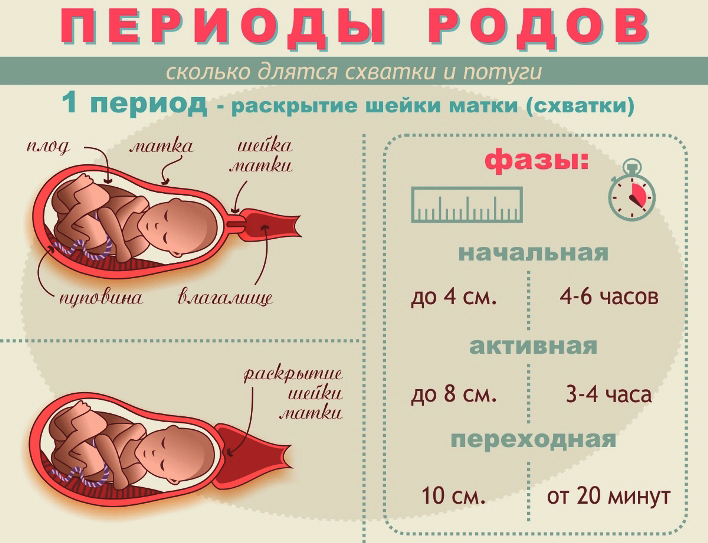
Схватки: как понять, что они начались
Когда начинаются схватки, женщина может ощущать их по-разному.
Ощущения могут быть трех основных типов, которые часто описывают роженицы:
- Боль в области поясницы.
- Боль как при менструации.
- Схваткообразные боли, которые распространяются по всему животу.
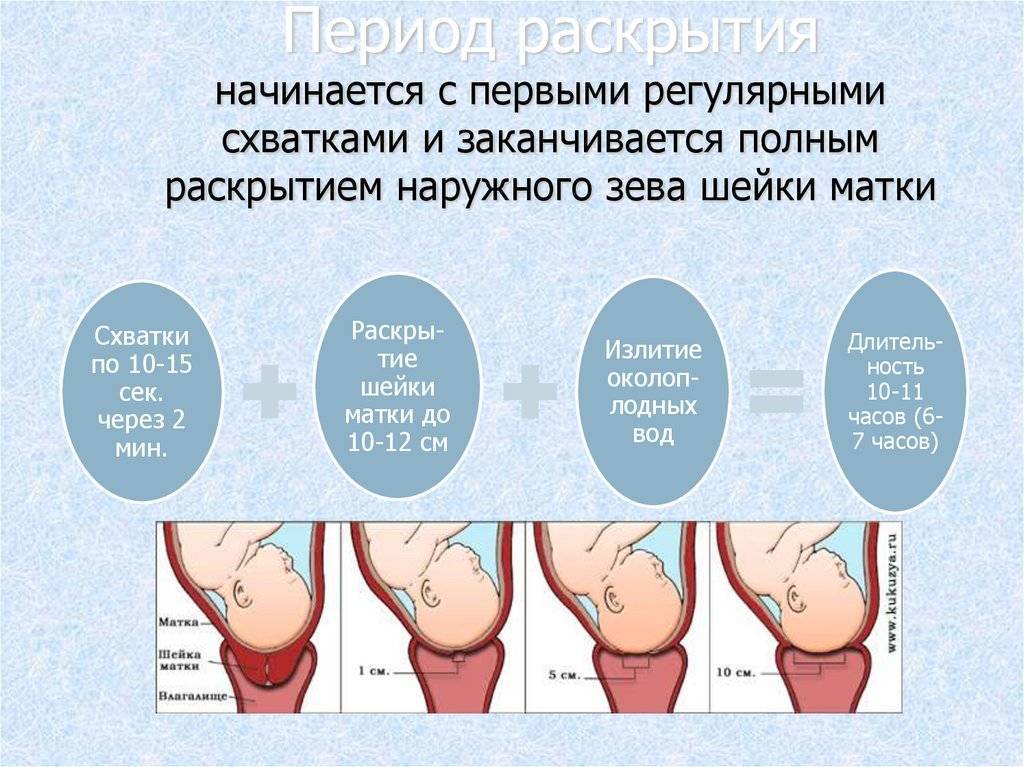
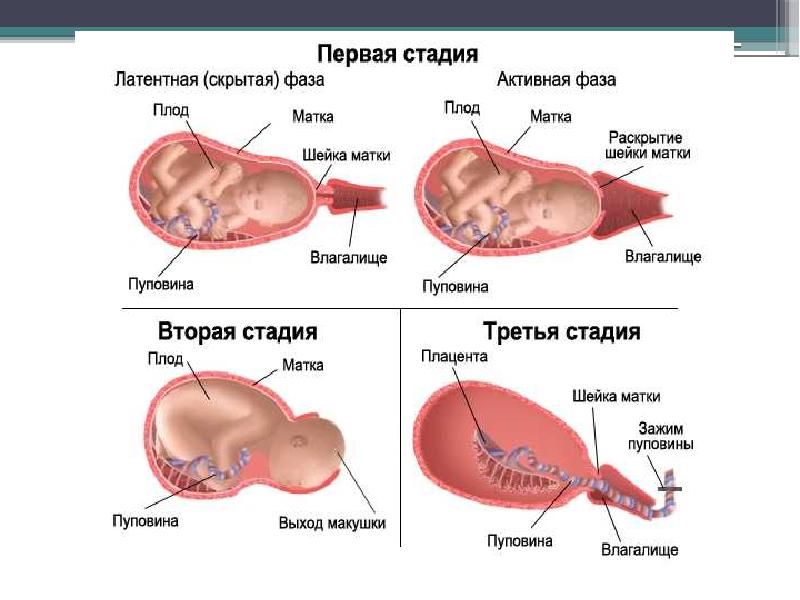
1. Начальная. Болезненность выражена слабо. Схватки короткие, и между ними достаточно длительные перерывы. Такое состояние может продолжаться до 8 часов. В это время будущей маме можно принять теплый душ или начать понемногу собираться в роддом. Желательно начать отмечать временные промежутки схваток, чтобы не пропустить их переход в следующую фазу.
2. Активная. Время схваток растет, перерывы становятся короче. Женщина может чувствовать дискомфорт до 1 минуты, после чего через короткий промежуток начинается новая схватка. Состояние длится от 3 часов. К моменту, когда между схватками проходит всего 5 минут, женщине крайне желательно уже быть под наблюдением врача.
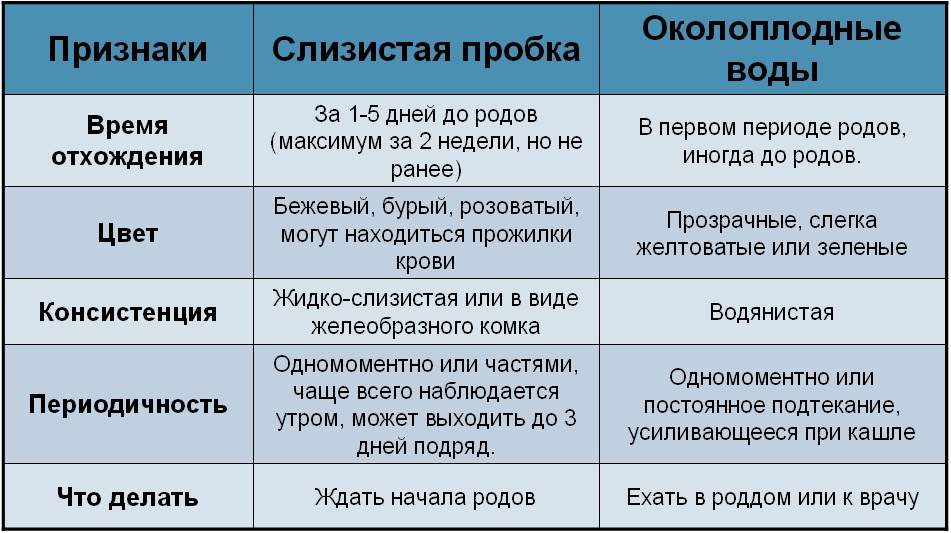
3. Переходная. Эту фазу легко пропустить самостоятельно – она занимает от получаса до 2 часов и помогает шейке матки раскрыться до состояния полной готовности (7-19 см). В это же время женщина замечает отхождение слизистой пробки, которая в другое время «закрывает» шейку. Приближается время рождения ребенка2.
Полезное видео про отличия первой беременности от второй
 Первая и вторая беременность: сравниваем, советы. Мой опыт
Первая и вторая беременность: сравниваем, советы. Мой опыт
Список источников:
- Акушерство: национальное руководство. Под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой. Изд. «ГЭОТАР-Медиа» — 2009.
- Беременность, роды и послеродовый период: физиология, психопатология, психотерапия и психопрофилактическая подготовка. Э.П. Станько, В.А. Лискович, И.А. Наумов, С.А.Гарбуз. — Гродно: Гродненский государственный медицинский университет, 2005.
- Клинический протокол диагностики и лечения, ведения родов.
Автор
Юлия Шевченко Гинеколог
Поделиться
Вы здесь:
Главная
Беременность
Вторая беременность: подводные камни и распространенные заблуждения
Что может пугать?
1. Перепады давления. Преждевременные роды
Известно, что беременные женщины крайне чувствительны к перепадам давления, неизбежному явлению во время перелета, особенно ощутимому во время взлета и посадки. Со стопроцентной уверенностью невозможно сказать, как женщина это перенесет. Существует мнение, что сильный перепад атмосферного давления способен вызвать преждевременные роды. Однако научных доказательств ему не существует. Разумеется, преждевременные роды — явление нередкое, они могут произойти и на земле. Но именно в воздухе не будет детской реанимации, бригады врачей и возможности оказать квалифицированную помощь.
Выяснить риск преждевременных родов можно на УЗИ, измеряя длину шейки матки. Многие авиакомпании вводят ограничения на перелет женщин, у которых высоки шансы познать радость материнства прямо в самолете. К ним относятся беременные на поздних сроках, женщины с многоплодной беременностью и те, у кого уже есть в анамнезе преждевременные роды.
2. Нехватка кислорода
Во время полета в салоне самолета концентрация кислорода уменьшается. С этим фактом также связано немало волнений беременных женщин, которые сразу рисуют в голове жуткие картины кислородного голодания ребенка в утробе. Их готов успокоить швейцарский профессор Р. Хух. Он провел исследования, изучил влияние относительной гипоксии на организм здоровых беременных и не нашел поводов для беспокойства: отклонений не было ни в газовом составе крови матери, ни в реакциях плода. Так что современной наукой принято считать, что небольшое снижение насыщения крови кислородом не представляет для беременных опасности. Правда, в расчет брали только здоровых беременных. Тяжелее нехватку кислорода перенесут женщины, страдающие анемией. Анемия тяжелой степени — прямое противопоказание к перелету.
3. Застой крови, венозная болезнь и тромбоэмболические осложнения
Образование тромбоза, то есть сгустка крови в венах ног — это, пожалуй, самая серьезная опасность, которой подвергают себя беременные женщины, сидя неподвижно во время длительных перелетов. Врачи мрачно сообщают, что риск развития глубокого венозного тромбоза у беременных в 5 раз превышает риск развития его у небеременных женщин приблизительно того же возраста.
Беременность сама по себе является фактором риска венозной тромбоэмболии, а длительное сидение в кресле эконом-класса ситуацию явно не улучшает. Поэтому нужно соблюдать нехитрые рекомендации: использовать компрессионные чулки, чаще пить воду в полете, отказаться от кофеиносодержащих напитков и хотя бы 10 минут в час неспешно прогуливаться по салону самолета.
4. Возможное воздействие радиации
Космическое радиоактивное излучение — вовсе не миф. Правда, в основном его изучают в таких институтах как NASA в связи с опасностью облучения космонавтов.
Пока мы проживаем где-то в районе уровня моря, под толстым слоем атмосферы (она служит естественным барьером для излучения), то ежегодно получаем дозу радиации равную двум рентгеновским снимкам. Это считается безопасным.
Однако на высоте, где парят современные воздушные суда, не ставящие своей целью покорение космоса, защитный слой атмосферы значительно ниже, чем на земле. Еще в начале 90-х годов Федеральное управление Авиации США выпустило бумагу с признанием, что пилоты самолетов за год облучаются практически так же, как на объектах с повышенной радиационной опасностью.
А тем беременным, которые не работают пилотами авиалайнеров, паниковать все же не стоит. Исследователи полагают, что нечастые перелеты не оказывают негативного влияния на плод. К примеру, во время трансатлантического перелета (который длится не менее 7 часов) человек облучается в 2,5 раз меньше, чем при рентгене грудной клетки.
Что касается облучения, которое всегда страшно получить, проходя сквозь рамки металлоискателей в аэропорту, то тут и вовсе не стоит нервничать. Сотрудники аэропортов уверяют, что в основе работы рамок — лишь слабое магнитное поле.
Когда ребенок переворачивается в головное предлежание
Когда рост и вес малыша увеличиваются, и места становится меньше, он начинает подготавливаться к своему выходу и занимает наиболее удобное для себя положение. На последних месяцах оно должно постоянно отслеживаться. Данное положение плода можно понять не только посредством УЗИ обследования. Возможные методы определения предлежания:
- пальпация через переднюю стенку живота и прослушивание сердцебиения стетоскопом;
- осмотр через влагалище;
- УЗИ осмотр.
За положением малыша нужно постоянно следить, поэтому после 30 недели беременности нельзя пренебрегать плановыми обследованиями у гинеколога раз в неделю, чтобы в случае несоответствия иметь возможность предпринять меры.
На каком сроке, во сколько недель должен перевернуться
Обычно плод занимает головное предлежание на сроке в 32-34 недели. Если беременность не первая, срок может сместиться на одну-две недели вправо. Раньше тридцати двух недель в случае несоответствия положению паниковать не стоит. Нужно учитывать вес и уровень развития малыша. В этом случае нужно набраться терпения и прислушаться к советам наблюдающего врача-гинеколога.
Если беременность многоплодная
В случае ожидания двух и более малышей оптимальный срок для занимания предлежания составляет 34-35 недель. Однако не обязательно, что оба плода займут одинаковое положение. В случае многоплодной беременности различают следующие виды положений плодов:
- оба малыша находятся вниз головой: в этом случае, как правило, один плод весит меньше другого;
- один плод находится вниз головой, другой – ягодицами: такое положение наиболее частое. Если ниже располагается тот ребеночек, что занимает головное предлежание, рекомендуются роды естественным путем, так как он открывает и расширяет проход второму, и тот может выйти вперед попкой без особых проблем;
- оба плода располагаются ягодицами вниз: в этом случае роды рекомендуются только путем кесарева сечения;
- один ребенок располагается головой вниз, другой боком: если нижнее положение занимает малыш с головным предлежанием, то он может родиться естественным путем, а для второго рекомендуется операбельное вмешательство. Данный случай крайне редок, и требует особого наблюдения.
Когда переворачивается при анатомических патологиях строения матки
Если матка имеет патологии, например, развивается миома матки или присутствуют аномалии в строении, плод может принимать более удобное положение, нежели головное предлежание. Чаще всего, это тазовое предлежание, так как тазовая область меньше по объему, чем головка малыша. И при наличии патологических изменений, например, миоматозных узлов, малышу удобнее повернуться ягодицами вниз.
Важно помнить, что возможно изменение в положении плода в течение последних дней беременности или непосредственно перед родами, однако это происходит не всегда. В таком случае врачи стараются избежать процесса естественных родов, чтобы не вызвать осложнений
Что нужно знать в третьем триместре беременности?
Как видим, III триместр сопряжен не только с приятными волнениями в ожидании встречи с ребенком, но и с высоким риском осложнений. Поэтому в это время будущая мама должна беречь себя, максимально внимательно относиться к состоянию здоровья.
Питайтесь часто маленькими порциями.
Это поможет избежать одышки. Предпочтение отдавайте фруктам и овощам, белковой пище. Избегайте фастфуда, жирных, острых, сладких блюд.
Принимайте специализированные витаминно-минеральные комплексы для будущих мам.
Они позволят организму получать в достаточном количестве витамины и минералы, потребность в которых увеличивается во время вынашивания ребенка в несколько раз. Например, хорошо зарекомендовал себя комплекс Прегнотон Мама (подробнее о продукте можно узнать здесь). Он содержит необходимые женщине и ребенку полезные вещества. Так, липосомное железо, которое легко усваивается организмом, уменьшает вероятность преждевременных родов и развития послеродовых материнских инфекций. Омега-3 нужна для роста плода, формирования иммунитета, развития мозга. Фолиевая кислота на 50–70 % снижает риск развития осложнений, в том числе преэклампсии. Магний, биотин и селен помогают будущей маме справиться с тревожностью и нервозностью.
Часто гуляйте, для прогулки выбирайте места вдали от дорог.
Умеренная активность во время прогулки на свежем воздухе усиливает кровоток, что способствует активному кровоснабжению плода.
Выполняйте специальные упражнения.
Они помогут избавиться от тяжести в ногах, боли в пояснице. Комплекс упражнений нужно подбирать вместе с врачом с учетом состояния здоровья женщины. Нельзя делать упражнения, которые предполагают поднятие тяжестей, прыжки, толчки или другие резкие движения.
Носите бандаж.
Он обеспечит поддержку животу и сделает ваши движения свободнее.
Исключите перегрев.
До родов придется отказаться от посещения бани и сауны.
Кроме того, не забывайте регулярно наблюдаться у врача. После 28 недель женщина должна посещать гинеколога раз в две недели (при нормальном протекании беременности), а с 36 недель – еженедельно.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.