Лечение
Согласно данным DEBRA существуют следующие направления в лечении буллезного эпидермолиза.
1. Протеиновая терапия – в организм пациента вводится достаточное количество нормального белка. Коррекция клинических проявлений осуществляется путем внутрикожного введения коллагена 7 типа.
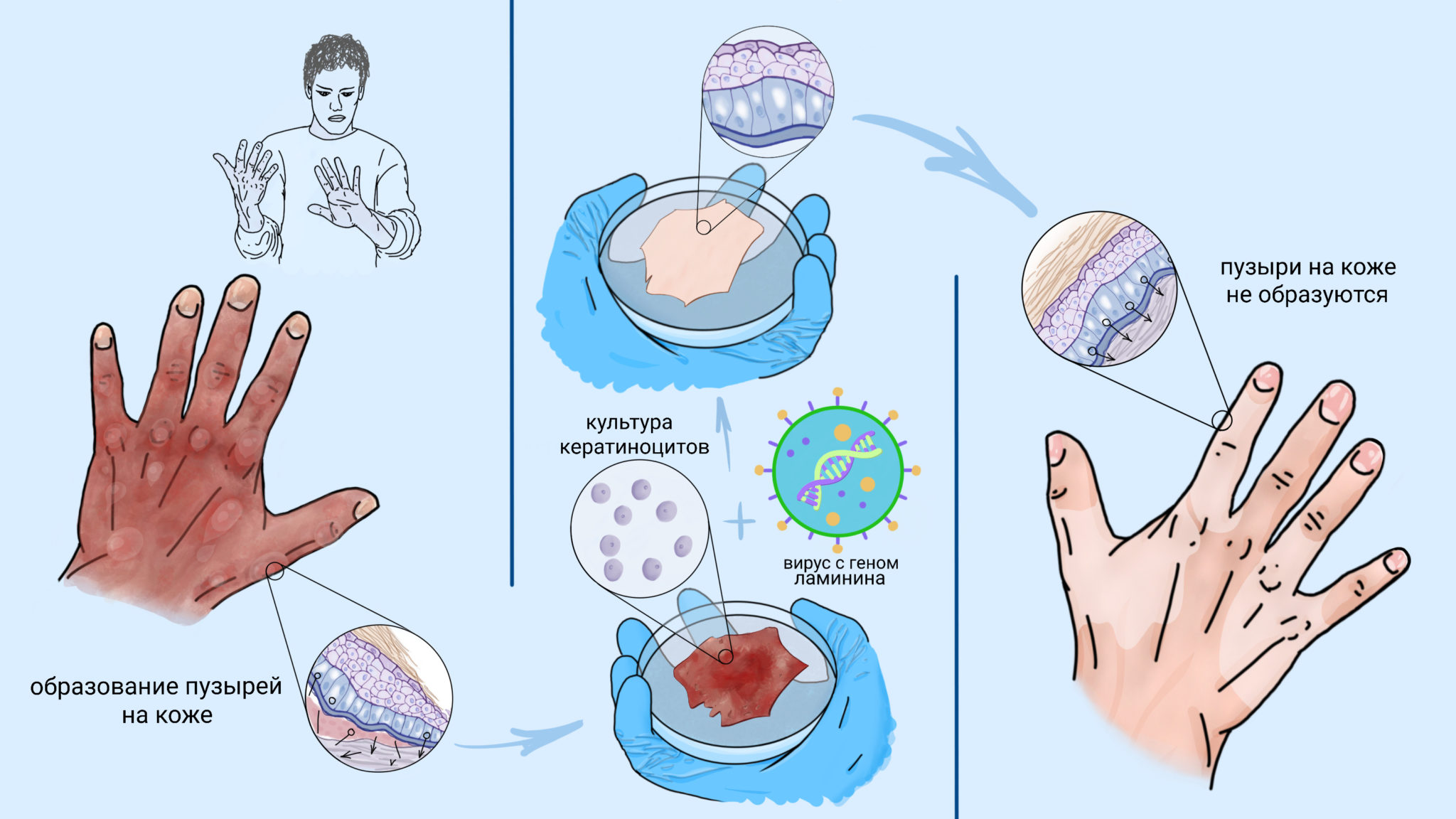
2. Генная терапия – вводится ген, кодирующий поврежденный белок. Данный метод осуществляется путем пересадки участка кожи с исправленным геном – трансген (введенный недостатющий ген).
3. Клеточная терапия – вводится необходимое и достаточное количество клеток, содержащих нормальный ген, кодирующий белок. При данном способе лечения в отдельные участки кожи вводят фибробласты здорового донора. Фибробласты синтезируют достаточное количество коллагена для обеспечения соединения слоев кожи (эпидермиса и дермы).
4. Комбинированная терапия – создают «гибридные» кожные трнсплантаты, используя донорские фибробласты и кератиноциты пациента. Используется именно подобное сочетание, т.к. фибробласты с меньшей вероятностью могут вызвать реакцию отторжения трансплантата.
5. Терапия с использованием стволовых клеток костного мозга – в данной области можно выделить два основных направления. Первое, систематическое введение донорских стволовых клеток костного мозга реципиента. Второе, перепрограммирование собственных клеток кожи пациента с целью получения нового источника генетически исправленных стволовых клеток.
6. Лекарственная терапия – включает в себя следующие напрвления:
• «Нокаут и замена» siRNA (информационной РНК)
• Препараты, предотвращающие преждевременное завершение экспрессии генов (PTC124, или гентамицин). Некоторые генетические дефекты при буллезном эпидермолизе заставляют прекратить работать механизм синтеза белка в клетках кожи раньше, чем завершен синтез полноценного белка. Данные препараты препятствуют преждевременному распознаванию стоп-сигнала механизмом синтеза белка, пролонгируя тем самым процесс трансляции.
• Симптоматическая терапия – включает в себя применение анальгетиков, антибиотиков различного спектра действия, противоанемических препаратов, препаратов селена и карнитина (при кардиомиопатии) и пр.
1.Что такое коллагеноз и его симптомы
Коллагеноз представляет собой группу заболеваний, характеризующихся поражением соединительной ткани, в том числе и волокон, содержащих в своем составе коллаген. Коллагенозы относятся к группе патологий с участием тканей, богатых белком, поддерживающих на должном уровне функционирование органов и частей тела. Результатом коллагеноза становятся нарушения работы мышц, суставов и других органов, а также ухудшение состояния кожного покрова.
Симптомами коллагеноза могут быть:
- слабость;
- болезненные ощущения в мышцах и суставах;
- субфебрильная температура – повышение температуры тела на протяжении продолжительного временного отрезка в пределах 37 – 37,5°C;
- кожные высыпания;
- чрезмерная потливость.
Существует более 200 патологий соединительной ткани, симптомы и причины возникновения которых тесно взаимосвязаны. Попробуем разобраться с некоторыми самыми распространенными типами коллагенозов.
Патофизиология
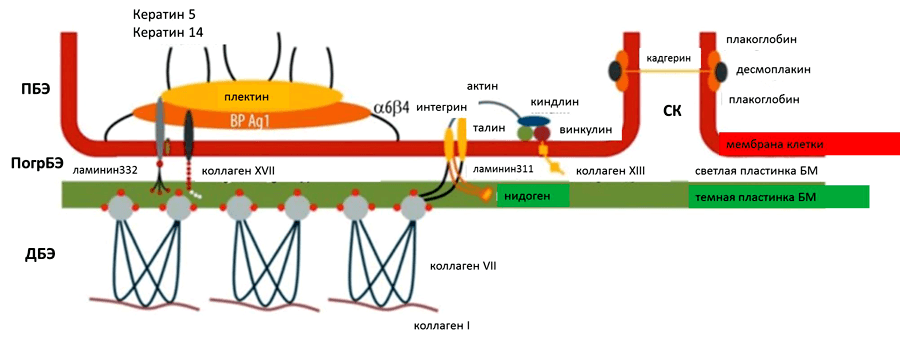
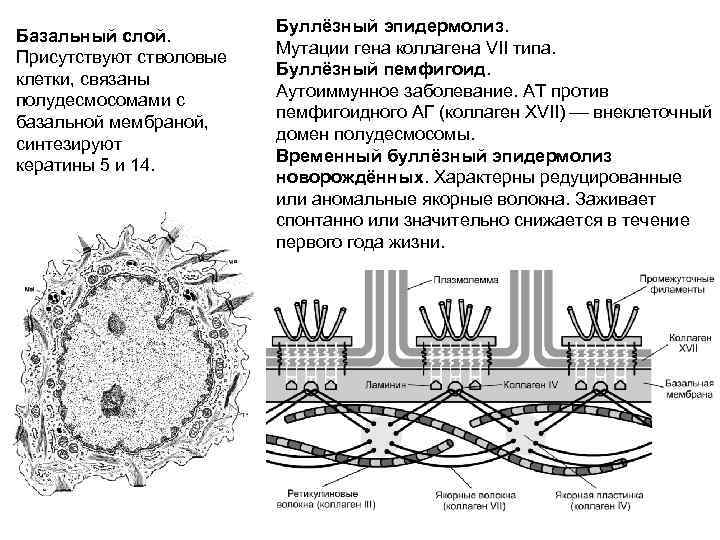
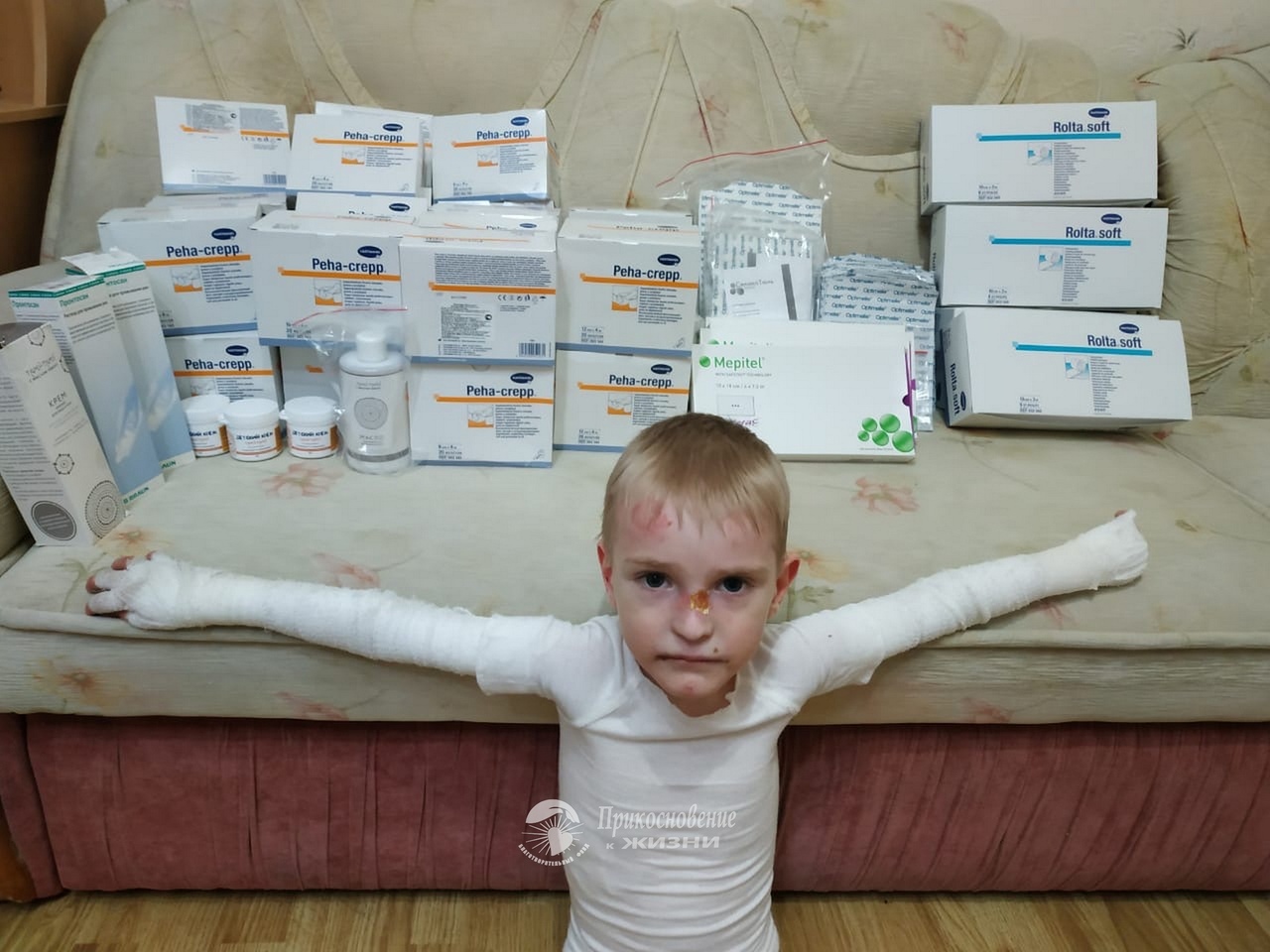
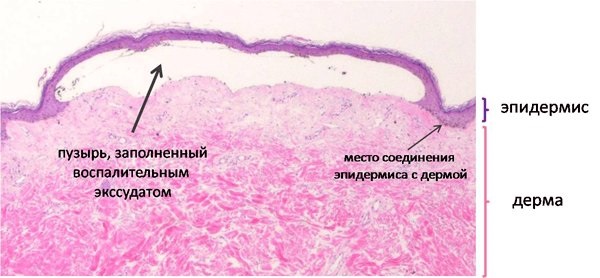
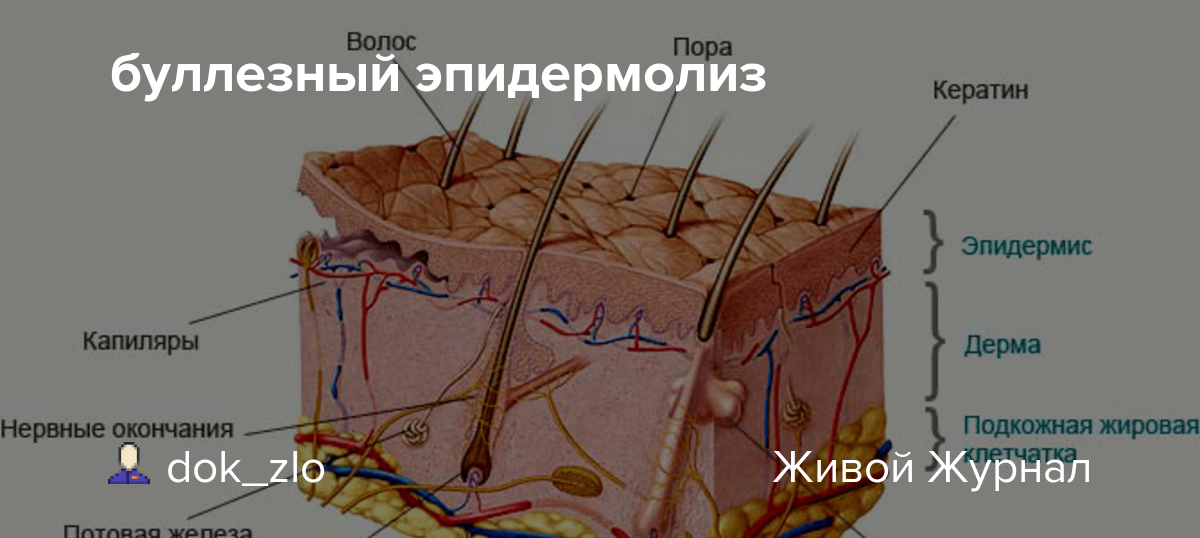
Человек кожа состоит из двух слоев: самый внешний слой, называемый эпидермис и слой под ним, называемый дерма. У людей со здоровой кожей между этими двумя слоями есть белковые якоря, которые не позволяют им двигаться независимо друг от друга (срезание). У людей, рожденных с БЭ, в двух слоях кожи отсутствуют протеиновые якоря, которые удерживают их вместе, что приводит к чрезвычайно хрупкой коже – даже незначительное механическое трение (например, трение или давление) или травма разделят слои кожи и образуют волдыри и болезненные язвы. . Больные БЭ сравнивали язвы с ожогами третьей степени. Кроме того, как осложнение хронического повреждения кожи люди, страдающие БЭ, имеют повышенный риск злокачественных новообразований (рака) кожи.
Лечение буллезного дерматита
Главным принципом в лечении буллезного дерматита называют устранение провоцирующего фактора. Если дерматит возник под влиянием других заболеваний, то, соответственно, нужно взяться за их лечение.
Симптоматическое лечение нужно проводить, если был диагностирован наследственный вид буллезного дерматита.
Важное значение имеет внутренняя и внешняя медикаментозная терапия. Лечение включает в себя антигистаминные, седативные препараты, противовоспалительные смеси, антибактериальные и кортикостероидные мази, средства для заживления эрозий и др
Для этого идеально подходят такие препараты, как белодерм, бетаспан, преднизолон, лемод, метилурацил 10%-ный.
Может потребоваться и физиолечение, проводящееся с помощью ультразвука, магнитного поля, лазера и электрического тока. Каждая процедура для пациента подбирается индивидуально.
Также может понадобиться вскрытие пузырей, при этом следует строго соблюдать все правила стерильной обработки.
Осложнения буллёзного эпидермолиза
Развитие осложнений чаще развиваются у детишек, страдающих пограничным и дистрофическим буллёзным эпидермолизом. Болезни этих групп протекают в самых агрессивных формах.
Обширные язвы и эрозии на коже со временем приводят к тому, что она замещается грубой рубцовой тканью. Она отличается плохой чувствительностью, слабой растяжимостью, отсутствием сальных и потовых желёз. Функции кожи утрачиваются, кроме того, рубцы представляют собой и косметический дефект, уродующий внешность.
Рубцовое замещение кожи век приводит к ограничению их движения. Малыш не сможет полноценно открыть или закрыть глаз, вследствие чего орган зрения может остаться без защиты. Изменится и форма глаза вплоть до полного его закрытия. В результате присоединяются конъюнктивиты, блефариты и другие воспалительные заболевания глаза. Ребёнок может и вовсе лишиться зрения.
Рубцы в области рта приводят к формированию микростомии. Ротовая щель стягивается, сужается. В результате малыш не сможет открыть рот до конца. Нарушается процесс глотания и речь.
Грубая рубцовая ткань в области суставов приводит к ограничениям движений в них. Ребёнок не сможет полноценно согнуть и разогнуть сустав, так как рубец не сможет полноценно растянуться, как обычная кожа. Сустав чаще остаётся в одном и том же положении, развивается его контрактура – тугоподвижность.
Эрозии и мокнутия в области пальцев приводят к тому, что рубцовая ткань образуется со срастанием пальцев. В таком случае кисти ребёнка навсегда теряют функцию захвата.
Эрозии на слизистых оболочках также могут заживать с образованием рубцовой ткани, приводя к сужениям – стриктурам пищевода, дыхательных и мочевых путей, кишечника. Ребёнок не может полноценно глотать пищу, говорить, дышать, мочиться, следовательно, будет худеть вплоть до кахексии, часто болеть воспалительными заболеваниями лёгких, почек. Всасывание пищи в кишечнике будет нарушено. Это ещё больше усугубит состояние малыша.
Язвы и эрозии на коже являются входными воротами для разных инфекционных агентов. Поэтому, при несоблюдении правил перевязок, может возникнуть гнойное воспаление кожи, а иногда и системное заражение крови – сепсис.
У людей, страдающих буллёзным эпидермолизом, высок риск развития плоскоклеточного рака кожи.
Простой буллезный эпидермолиз
Данный тип буллезного эпидермолиза делится на 2 большие группы:
- Локализованный
- Генерализованный
При локализованной форме (ранее известная как болезнь Вебера-Кокейна) пузыри образуются на кистях и стопах. Первые клинические признаки появляются в период полового созревания. Но при данной форме заболевания в младенчестве на слизистой оболочке полости рта могут возникать бессимптомные пузыри и эрозии. Поэтому периодически необходимо осматривать слизистую оболочку рта младенцев.
Генерализованные формы разделяются на 2 подгруппы – герпетиформный буллезный эпидермолиз (Dowling-Meara) и негерпетиформный буллезный эпидермолиз (Кебнера). При первой форме заболевания пузыри располагаются в виде групп, а при второй форме такой особенности нет
Еще одно важное отличие этих двух подтипов то, что при буллезном эпидермолизе Кебнера, как правило, кисти и стопы не поражаются, а при Dowling-Meara, наоборот, пузыри есть, практически всегда, как на кистях руках, так и на стопах. При буллезном эпидермолизе Dowling – Meara характерен значительный риск развития рака кожи, при буллезном эпидермолизе Кебнера риск развития рака минимален
Милиумы, образование рубцов, а также повреждение ногтей обычно не характерны для простого буллезного эпидермолиза.
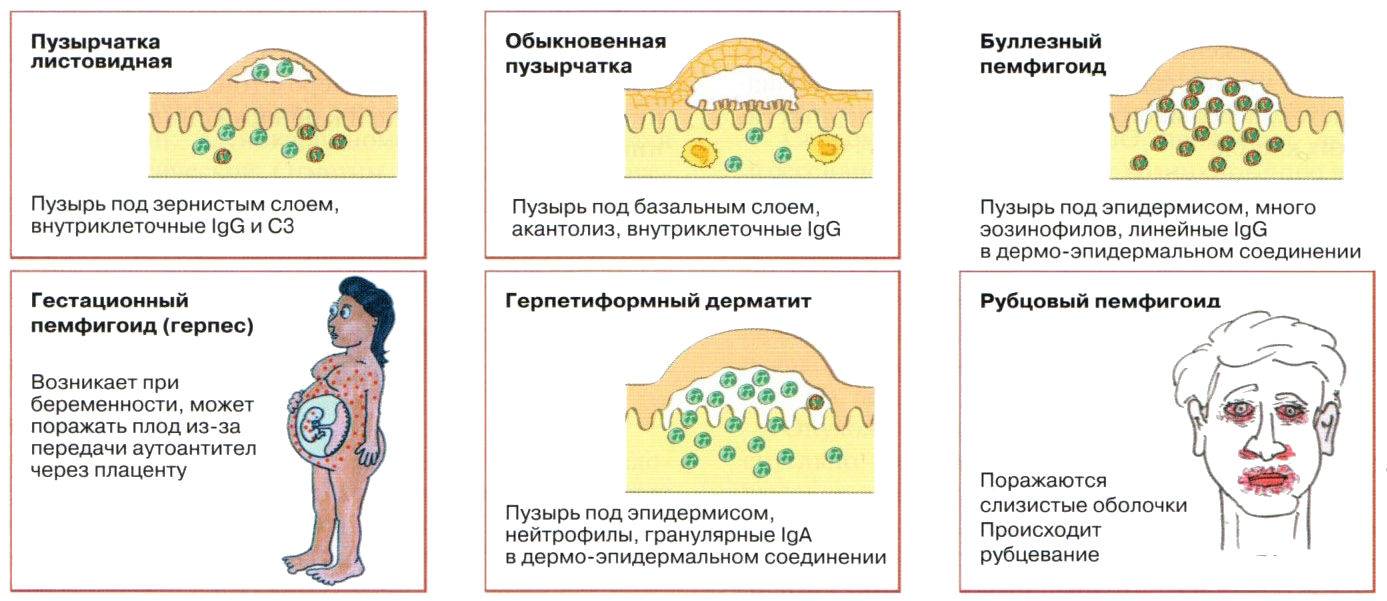
Виды пузырчатки
Наружный пласт кожи, эпидермис, состоит из 5 слоев:
- Рогового
- Блестящего
- Зернистого
- Шиповатого
- Базального
В зависимости от слоя локализации пузырей, внешних проявлений заболевания, а также факторов, спровоцировавших их возникновение, пузырчатку принято разделять на следующие виды:
- Обыкновенная
- Вегетирующая
- Листовидная
- Паранеопластическая
- Вызванная лекарственными средствами
Структура поверхностного слоя кожи
Вульгарная (обыкновенная) пузырчатка
- Характеризуется возникновением пузырей и эрозий, локализующихся на слизистых оболочках (ротовая полость, половые органы) и на коже (грудь, спина, плечи).
- Поражения слизистой рта могут существовать до 4 месяцев, прежде чем станут очевидными изменения кожи.
Вегетирующая пузырчатка
- Вегетирующая пузырчатка характеризуется возникновением пузырей и/или пустул (гнойничков) вокруг естественных отверстий и внутри кожных складок.
- После вскрытия пузырей образуются эрозии, на дне которых появляются разрастания — вегетации.
Листовидная пузырчатка
- Для листовидной формы пузырчатки характерно появление плоских, «сдутых» пузырей, покрытых корками, напоминающие листья.
- Локализуются поражения в области лица, волосистой части головы, верхней части туловища.
Подтипы листовидной пузырчатки:
Эритематозная (себорейная, синдром Сенира—Ашера) пузырчатка
Появление на фоне покраснения жирных чешуек и корок желто-коричневого цвета. Также возможно появление быстро разрывающихся пузырей с возникновением на их месте эрозий. Высыпания локализуются в таких местах с повышенным выделением кожного сала, как волосистая часть головы, лицо, межлопаточная область, верхняя часть грудной клетки.
Бразильская пузырчатка
Форма листовидной пузырчатки, обнаруженная в сельских районах Бразилии.
Герпетиформная пузырчатка
Характеризуется возникновением скоплений узелков (папул) и пузырьков (везикул).
Паранеопластическая пузырчатка
- При паранеопластической пузырчатке появляются различные поражения в виде пузырей, эрозий, пятен, узелков, локализующихся на лице, волосистой части головы, туловище и конечностях.
- Возникновение этого типа пузырчатки обусловлено злокачественным заболеванием.
Пузырчатка, вызванная лекарственными средствами
- Данный вид пузырчатки имеет схожие проявления с вульгарной, себорейной или листовидной пузырчаткой.
- Поражения локализуются в области подмышечных впадин, туловища, верхних и нижних конечностей.
Как проявляется буллёзный эпидермолиз у детей
Буллёзный эпидермолиз (БЭ) – наследственное заболевание, которое проявляется в виде появления эрозий и пузырей на слизистой и коже после малейших их повреждений и даже без них. У здорового человека эпидермис — внешний слой кожи (эпидермис) – связан с более глубинными ее слоями (дермой) с помощью специальных волокон («якорей»).
Неосторожное прикосновение к детям-бабочкам может обернуться для них невыносимым страданием
Кожа больных малышей такая же хрупкая и нежная, как крылья бабочки
В зависимости от формы заболевания ребёнок может как умереть вскоре после рождения или стать инвалидом из-за тяжёлых осложнений, так и вести почти нормальную жизнь при условии правильного и своевременного лечения. Хотя до сих пор ведутся активные споры врачей по поводу изучения БЭ, уже существует более-менее чёткая его систематизация. Так, в зависимости от степени поражения кожных покровов и слизистой, а также места расположения пузырей выделяют такие формы:
- простой буллёзный эпидермолиз (ПБЭ) – пузыри возникают в верхнем слое кожи, которая к тому же утолщается вследствие заболевания. Выделяют локализованную и генерализованную форму. В первом случае болезнь проявляется в подростковом возрасте в виде пузырей на стопах и кистях, но уже во младенчестве на слизистой могут образовываться эрозии и пузыри. При генерализованной форме пузыри могут располагаться группами на разных участках тела, болезнь поражает мочевыводящую систему, половые органы, пищевод, возможно развитие рака;
- дистрофический буллёзный эпидермолиз (ДБЭ) может передаваться доминантно и рецессивно. Первый вариант характеризуется образованием волдырей на слизистых оболочках, руках, коленках, локтях. Во втором случае возможно сужение пищевода, возникновение рака кожи, страдают глаза, может появиться анемия или срастись пальцы на нижних и верхних конечностях;
- пограничный буллёзный эпидермолиз (ПоБЭ) проявляется в двух видах — Герлитца и не-Герлитца. В обоих случаях пузыри образуются на большой площади в любом месте. Велика вероятность внекожных осложнений — сужается ротовое отверстие, язык прирастает к нижней части рта, сужаются пищевод и верхние дыхательные пути, задерживается развитие ребёнка, возникает анемия и др. Главное отличие между формами — первый подтип характеризуется более сложным течением и чаще приводит к летальному исходу;
- синдром Киндлера характеризуется образованием пузырей ещё до появления ребёнка на свет, причём локализуются они на всех слоях кожи. По мере взросления появляется чувствительность к ультрафиолету, кожа атрофируется с одновременным появлением сильной пигментации, при заболевании страдают ногти, возникают атрофические рубцы на месте пузырей, сужается пищевод и поражается мочеполовая система.
Предлагаем ознакомиться Как избавиться от экземы на руках навсегда
Выявить рождение «детей-бабочек» очень просто — уже в первые часы после появления на свет даже от одежды у них появляются пузыри на коже, которые быстро лопаются, оставляя после себя открытую рану.
Одним из тяжелых осложнений буллёзного эпидермолиза является срастание пальцев на конечностях ребенка
Элементы сыпи на слизистых
- пузыри, часто до 1см в диаметре, с напряженной покрышкой и серозным или серозно-геморрагическим содержимым на фоне неизменной или воспалённой слизистой. Симптом Асбо-Хансена (характеризуется увеличением площади пузыря при надавливании на его покрышку) − положительный (иногда интерпретация данного симптома для слизистых представляется в виде возможности перекатить пальцем пузырь с одной стороны слизистой полости рта на другую без вскрытия покрышки пузыря). Пузыри впоследствии вскрываются с образованием болезненных эрозий, имеющих выраженную тенденцию к заживлению;
- болезненные эрозии на месте вскрывшихся пузырей размерами около 1 см в диаметре, расположенные на фоне неизменной или воспалённой слизистой, часто кровоточат. Эрозии разрешаются без рубцевания.
Формы заболевания
Простой тип недуга развивается с рождения. Наружный слой эпидермиса покрывается пузырями с серозным содержимым, и после их вскрытия следов на коже не остаётся. Ногти ребёнка в хорошем состоянии, заболевание дает знать о себе в период, когда малыш начинает учиться передвигаться. Происходит вторичное инфицирование.
Существуют типы заболевания, отличающиеся степенью тяжести и локализацией (простой, пограничный, дистрофический, смешанный).
1. Простая форма буллёзного эпидермолиза (распространённые подтипы).
- Локализованный: поражение кистей и стоп, летнее обострение, распространён в детском возрасте, проявления угасают с возрастом.
- Генерализованный: наиболее тяжёлый, для него характерно наличие пузырьков по всему телу, напоминающих сыпь при герпесе. В перечне проявлений — утолщение кожи на ладонях и ступнях, выраженная пигментация кожи, дистрофия ногтей, твёрдые прыщи, повреждение слизистых оболочек. Осложнения могут привести к стенозу гортани, задержке роста, смертельному исходу.
- Пятнистый: аналогичен простому БЭ, характерно вскрытие пузырьков, появление пигментных пятен. Локализация — шея, подмышечные впадины, пах.
- Негерпетиформный: локализация различна, волдыри одиночные.
2. Пограничный.
- Тип Хертлица: наиболее тяжёлый, отличается множеством пузырей и рубцов, утратой ногтевых пластин, недоразвитием зубной эмали, поражением слизистой рта, разрастание грануляционной ткани у рта, носа, на спине, в подмышечных впадинах, на ногтевых валиках. Осложнения: анемия, сужение ЖКТ, задержка роста, поражение органов дыхания, мочевых путей, почек, глаз, кистей рук. По причине потери и малой прибавки в весе, сепсиса, пневмонии буллезный эпидермолиз новорожденных может привести к смерти.
- Тип не-Хертлица: образование пузырей, корок, эрозий, атрофия кожи, рубцовая алопеция, потеря ногтей, гипоплазия эмали. Смерть возможна из-за сепсиса и задержки роста.
3. Дистрофический.
По принципу наследования заболевание указанной формы бывает:
- доминантным — с поражением кожи пузырями, атрофическими рубцами (преимущественно кисти и стопы), дистрофией ногтевых пластин. Осложнения: пузыри слизистой ЖКТ;
- рецессивным — тяжело поддающийся лечению подтип Аллопо-Сименса (обширное поражение пузырями, эрозиями, дистрофия ногтей, сращиванием пальцев); второй — подтип не-Аллопо-Сименса, поддающийся терапии (пузыри локализованы на руках, туловище, сгибах).
При рецессивном буллёзном эпидермолизе претерпевают изменения кисти рук, возможны поражения ЖКТ, мочеполовой системы, не исключена анемия, остеопороз, проблемы с развитием. Пациенты имеют высокий риск ухудшения состояния.
4. Смешанный, синдром Киндлера.

При наличии указанной формы ребенок, больной буллезным эпидермолизом, страдает поражением кожи всех уровней, с рождения имеет высокую чувствительность к солнцу. Количество пузырей снижается, но чувствительность остаётся прежней. Кожа рук истончается до прозрачности и видимости кровеносных сосудов. Прочие симптомы: воспаление десен, дистрофия ногтей, сужение просвета ЖКТ, псевдосиндактилия пальцев, прогрессирование онкологических заболеваний кожи.
Прогноз
При отсутствии лечения буллезной эмфиземы легких возможно развитие следующих осложнений:
- Спонтанный пневмоторакс – внезапный разрыв участка легкого с выходом воздуха и его накоплением в плевральной полости;
- легочная гипертензия – представляет собой повышение давления в сосудах легких, что создает дополнительную нагрузку на правые отделы сердца;
- правожелудочковая сердечная недостаточность – возникает на фоне прогрессирующей легочной гипертензии, когда сердце не способно работать и выталкивать кровь против высокого давления;
- асцит – проявление сердечной недостаточности в виде накопления свободной жидкости в брюшной полости и значительного увеличения живота в размерах за счет этого;
- отеки ног – появляющиеся преимущественно вечером и исчезающие к утру;
- присоединение инфекции – в связи с неспособностью дыхательной системы противостоять инфекции, процесс довольно быстро превращается в хронический, что усиливает дыхательную недостаточность.
Наиболее грозным осложнением заболевания является сердечная недостаточность. Эта патология неизбежно приводит к потере трудоспособности и смертельному исходу.
Однако при правильной и своевременной терапии с устранением причины заболевания возможно полное излечение.
Таким образом, при появлении у вас первых симптомов буллезной эмфиземы легких необходимо немедленно обратиться к врачу-пульмонологу, поскольку лишь своевременная диагностика и лечение позволят избежать тяжелых последствий заболевания.
Диагностика буллезного дерматита
Дерматолог изначально изучает клиническую картину, обращая внимание на количество образований, их размер, расположение и так далее.
Важно в ходе обследований и исследований выявить провоцирующий фактор. В случае с инфекционным характером заболевания необходимо провести посев и бактериоскопию содержащейся в пузырьках жидкости.. Биопсия и гистологическое исследование можно назвать наиболее информационными методами в диагностике буллезного дерматита
Для этого нужно взять свежий пузырь и кожу вокруг него. Косвенная или прямая иммунофлуоресценции помогут определить природу происхождения заболевания.
Биопсия и гистологическое исследование можно назвать наиболее информационными методами в диагностике буллезного дерматита. Для этого нужно взять свежий пузырь и кожу вокруг него. Косвенная или прямая иммунофлуоресценции помогут определить природу происхождения заболевания.
Наследственный дерматит требует проведения электронно-микроскопических исследований. Если у врачей есть подозрение на порфирию, пациенту необходимо сдать мочу для определения уровня порфиринов. Концентрацию цинка в крови определяют для подтверждения или опровержения подозрения на энтеропатический акродерматит.
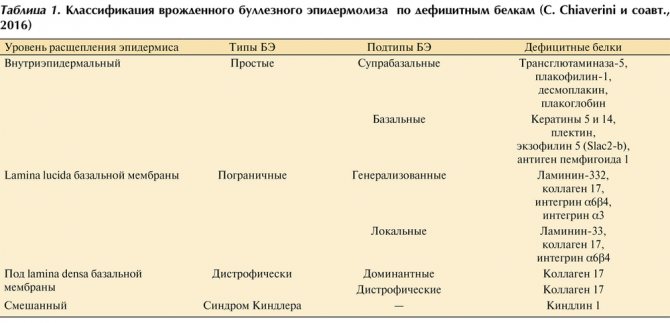
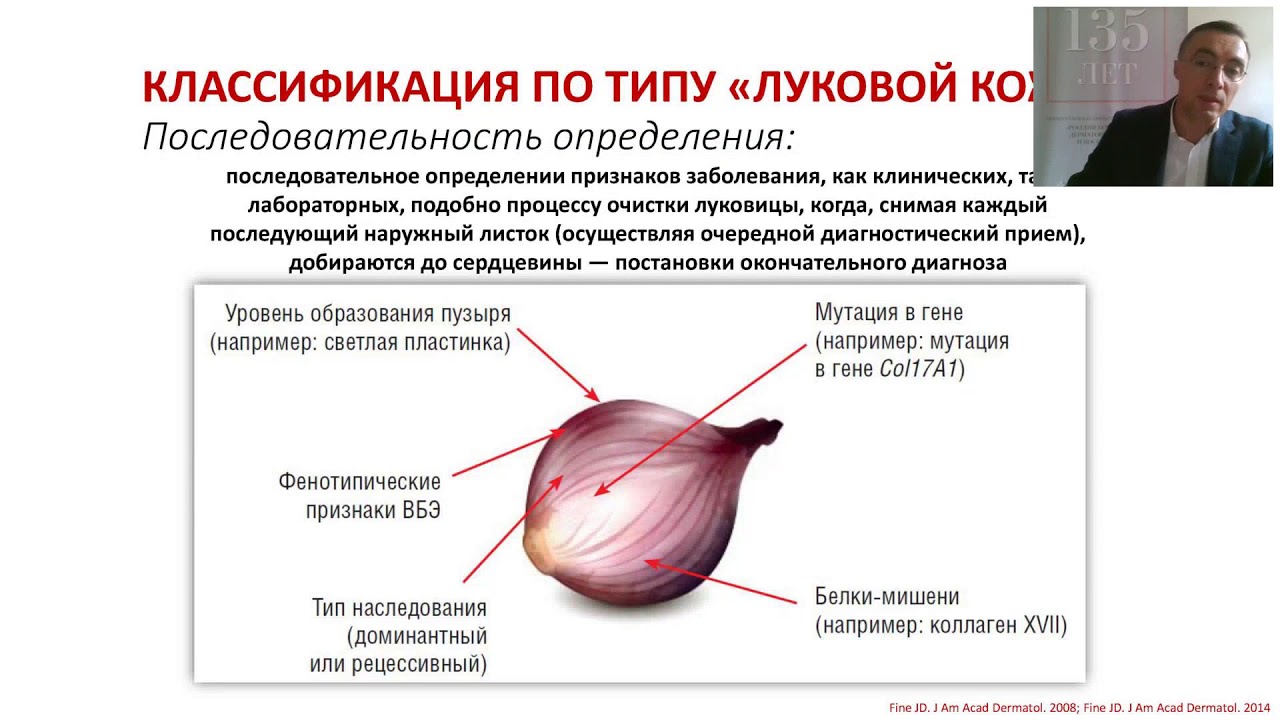
Классификация булялезного эпидермолиза
На сегодняшний день выделено 4 основных типа и 6 подтипов заболевания. Внутри подтипов существует около 30 клинических форм.
- Простой буллёзный эпидермолиз имеет 2 основных подтипа: супрабазальный и базальный. Такой тип заболевания имеет 14 клинических форм. В данной ситуации поражаются белки эпидермиса, поэтому пузырьки образуются интраэпидермальные, то есть внутри эпидермиса.
- Пограничный буллёзный эпидермолиз также в своём составе содержит 2 подтипа: генерализованный и локализованный. Клинических форм насчитывается порядка 8. Называется данная форма пограничной, так как образуется в светлой пластинке базальной мембраны эпидермиса.
- Дистрофический буллёзный эпидермолиз протекает более тяжело, так как образование пузырей происходит в сосочковом слое дермы под плотной пластинкой базальной мембраны эпидермиса. В этом случае заживление эрозий происходит медленно, характерно появление рубцов. Делится такой тип на 2 подтипа по варианту наследования: доминантный и рецессивный.
- Синдром Киндлера является наиболее неизученной на сегодняшний день формой буллёзного эпидермолиза. Встречается данный синдром крайне редко и характеризуется наличием пузырей во всех слоях кожи.
Дистрофический буллезный эпидермолиз
Данная группа буллезного эпидермолиза в зависимости от типа наследования делится на доминантный и рецессивный подтипы.
При данных формах заболевания поражения кожи появляются сразу после рождения ребенка. Пузыри занимают большие по площади участки . Со временем формируется милиум, атрофические рубцы, поражения ногтей. Повторяющиеся высыпания пузырей, а затем образование эрозий пищевода приводят к сильному нарушению глотания, а затем к сужению пищевода.
Основное отличие пограничного буллезного эпидермолиза Герлитца и доминантной формы дистрофического буллезного эпидермолиза – отсутствие задержки развития и анемии. При доминантной форме дистрофичсекого буллезного эпидермолиза очень низок риск развития рака кожи. Значительно ниже детская смертность.
Рецессивный дистрофический буллезный эпидермолиз делится на 2 основных подтипа – Hallopeau-Siemens и no – Hallopeau-Siemens, которые отличаются друг от друга тяжестью течения заболевания и выраженностью внекожных осложнений. При форме no-Hallopeau-Siemens наблюдается более легкое течение заболевания и меньшее количество внекожных осложнений, таких как сужение пищевода, поражение глаз, сращение пальцев, анемия. Но при любой форме рецессивного дистрофического буллезного эпидемолиза сохраняется высокий риск развития рака кожи.
Лечение буллезной эмфиземы
Поэтому первостепенным моментом в терапии буллезной эмфиземы легких считается отказ от курения и других вредных привычек.
Для восстановления дыхательной системы полезны будут умеренные физические нагрузки. Однако стоит помнить, что чрезмерная нагрузка может не только не улучшить состояние, но и нанести вред здоровью. Поэтому необходимо следовать таким рекомендациям:
- В начале курса терапии дистанция прогулок по свежему воздуху не должна превышать 800-1000 м;
- совершать прогулки следует в умеренном темпе;
- при прогулках сохранять равномерное дыхание с удлиненным выдохом;
- при улучшении состояния допускаются подъемы на 2-3 этаж с сохранением равномерного дыхания.
В настоящий момент наиболее эффективным является хирургический способ лечения заболевания, однако в ряде случаев допустимо проведение медикаментозной терапии.
Рекомендуемыми препаратами являются:
- Бронхолитики – группа препаратов, устраняющих бронхоспазм (сальбутамол, беротек). Используются чаще в форме аэрозолей;
- глюкокортикоиды – препараты гормонов, вырабатываемых корой надпочечников (глюкокортикостероидов), или их синтетические аналоги (преднизолон). Оказывают противовоспалительное и бронхорасширяющее действие;
- диуретики – препараты, усиливающие выведение воды из организма (фуросемид). Назначаются в случае осложнения буллезной эмфиземы дыхательной и/или сердечной недостаточностью;
- антибиотики – применяются в случаях, когда эмфизема развилась на фоне заболеваний, вызванных бактериальной инфекцией.
Эффективной в лечении буллезной эмфиземы считается оксигенотерапия. Эта процедура предполагает ингаляции газо-воздушной смеси с высоким содержанием кислорода. Такой метод позволяет повысить содержание кислорода в крови, за счет чего увеличится его доставка к тканям и органам.
Хирургическое лечение
При диагностике буллезной эмфиземы у детей, а также в запущенных случаях, когда медикаментозная терапия не эффективна, рекомендуется проведение оперативного вмешательства. На сегодняшний день такая операция выполняется с помощью высокоточного оборудования через небольшой разрез на поверхности грудной клетки, т.е. является малоинвазивной. Основной ее целью является удаление булл, что способствует уменьшению объема легких, расправлению сдавленных буллами участков и облегчению дыхания больного.
В наиболее тяжелых случаях, когда буллы в большом количестве расположены во многих участках легкого, требуется удаление легкого или его пересадка.
Народная медицина
Средства народной медицины направлены в основном на облегчение симптомов буллезной эмфиземы. Наиболее эффективными являются следующие методы:
- Употребление отваров и настоев лечебных растений (ромашки, листьев липы, мать-и-мачехи, шалфея, мяты, семян льна);
- аромотерапия с использованием масел лаванды, ромашки, бергамота;
- массаж грудной клетки, усиливающий отхождение мокроты.
Во что может перейти острая стадия воспаления гортани? Вся информация о симптомах и лечении фарингита.
Вы беспокоитесь о том, что детские воспалительные процессы в лёгких приведут к более сложным заболеваниям? Узнайте о возможных осложнениях после пневмонии у детей.
Перечисленные процедуры способствуют расслаблению гладкой мускулатуры бронхов и уменьшению накопления в них мокроты. Это помогает в лечении буллезной эмфиземы, возникшей на фоне хронических заболеваний легких, однако такие средства могут быть лишь вспомогательными.
Элементы сыпи на коже
- напряжённые пузыри с серозным или серозно-геморрагическим содержимым, округлой формы, как правило, более 1 см в диаметре, располагающиеся на фоне гиперемированной или неизменной кожи. Симптом Никольского (характеризуется отслойкой эпидермиса с образованием эрозии при трении пальцем здоровой кожи вблизи пузырей) – отрицательный. Краевой симптом Никольского (определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса) – резко положительный (отслойку эпидермиса удаётся получить на 1-2 см). Симптом Асбо-Хансена (увеличение пузыря по площади при надавливании на него пальцем) – положительный. Симптом груши (свисание пузыря, по форме напоминающее грушу, под тяжестью его содержимого при вертикальном положении тела) – отрицательный. Симптом периферического роста эрозий – отрицательный. Пузыри вскрываются с образованием эрозий или подсыхают с образованием корок;
- корки медово-жёлтого или бурого цвета, по их отторжении образуются эрозии;
- болезненные эрозии, как правило, более 1см в диаметре, располагающиеся на фоне воспаленной или неизменной кожи. Симптом периферического роста эрозий – отрицательный. Эрозии быстро и бесследно эпителизируются;
- воспалительные пятна, напоминающие мишень (округлой формы, имеющие в центре синюшную окраску с розовым или красным ободком по периферии), размерами около 2 см в диаметре, имеющие тенденцию к периферическому росту и слиянию с одновременным разрешением и гиперпигментацией в центральной части, иногда в центре пятен формируются пузыри;
- иногда встречаются волдыри красного цвета размерами от 1см и более, существующие более суток, бесследно исчезающие или трансформирующиеся в пузыри;
Пограничный буллезный эпидермолиз
Как было отмечено выше, основным характерным признаком данной формы заболевания является нарушение эмали. Данная группа буллезного эпидермолиза стоит на границе между простым и дистрофическим буллезным эпидермолизом.
Пограничный буллезный эпидермолиз делится на 2 основных подтипа:
• Герлитца
• Не – Герлитца
При обеих формах заболевания пузыри появляются на любом участке кожи, и обычно захватывают большие по площади участки кожи. При этих формах буллезного эпидермолиза очень часто возникают внекожные осложнения – микростомия (сужение ротового отверстия), анкилоглоссия (прирастание языка к нижней поверхности рта), анемия, сужение пищевода, поражения глаз, сужение и закупорка верхних дыхательных путей, задержка развития. Основное отличие между формами пограничного буллезного эпидермолиза заключается в том, что подтип Герлитца имеет более тяжелое течение и чаще приводит к смерти.