Защитный рефлекс от стрессового недержания мочи
Существует важный рефлекс мочевого пузыря, который опосредуется симпатическими эфферентными путями к уретре. Это возбуждающий рефлекс, который сокращает гладкую мышцу уретры и, таким образом, называется охранительным рефлексом. Положительный рефлекс не активируется во время мочеиспускания, но активируется при повышении давления в мочевом пузыре, например, во время кашля или физических упражнений.
Второй охранительный рефлекс запускается активацией сакральных мотонейронов. Они, в свою очередь, активируют эфферентные нейроны наружного сфинктера уретры, которые посылают аксоны в пудендальные нервы и нервы, иннервирующие тазовое дно. Этот соматический охранительный рефлекс активируется афферентами мочевого пузыря и/или непосредственно стрессом, таким как чихание. Активация соматических уретральных и тазовых эфферентных путей сокращает наружный мочевой сфинктер и мышцы тазового дна, предотвращая таким образом стрессовое недержание мочи.
Мозг подавляет охранительные рефлексы во время мочеиспускания. И оно протекает нормально.
У каких детей чаще развивается инфекция мочевого пузыря
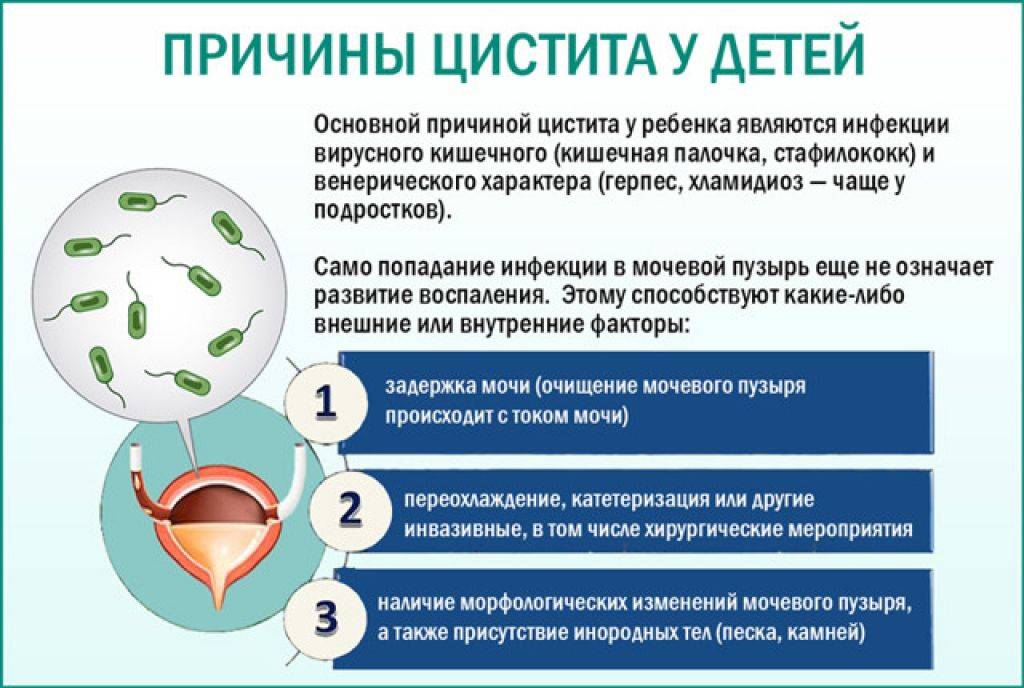
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
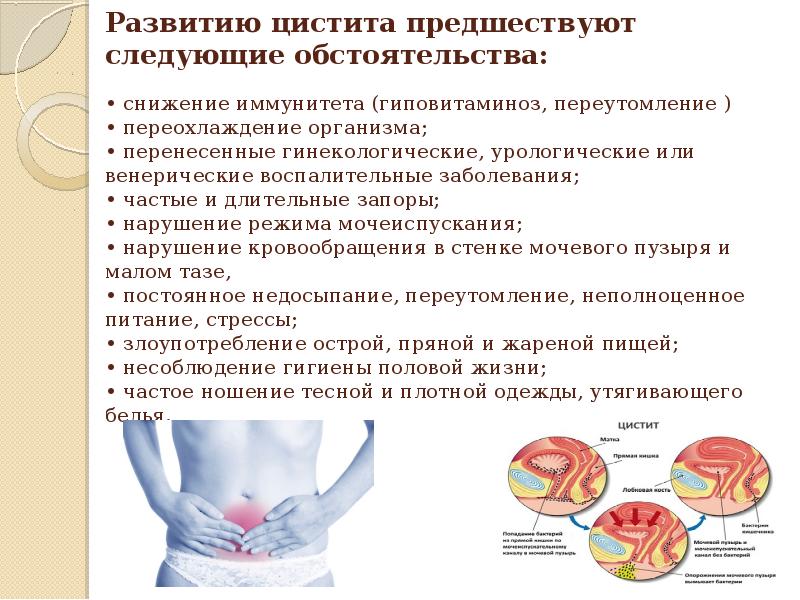
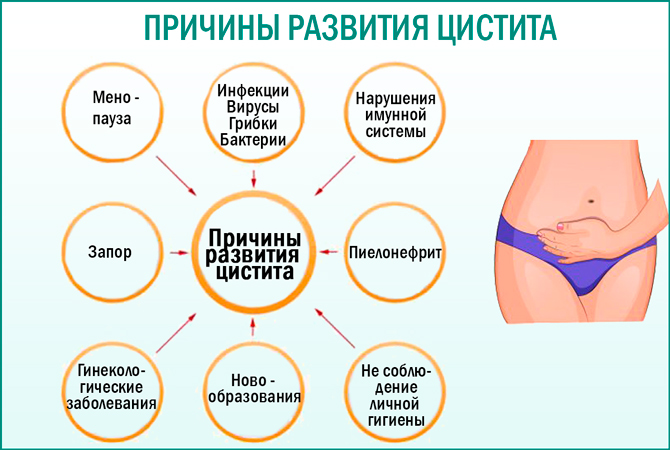
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
- гиперактивный мочевой пузырь, излечимое заболевание, которое часто проходит по мере взросления ребенка;
- неполное опорожнение мочевого пузыря;
- слишком долгое ожидание, чтобы помочиться;
- запор – менее двух испражнений в неделю или жесткие фекалии, которые болезненны или трудны для прохождения;
- пузырно-мочеточниковый рефлюкс (ПМР) – обратный поток некоторого количества мочи из мочевого пузыря по направлению к почкам во время мочеиспускания;
- сужение уретры – проблему, которая ограничивает нормальный поток мочи, например, камень или слишком узкий канал (стриктура). В некоторых случаях это может быть связано с врожденным дефектом;
- нарушения правил гигиены, дефекты ухода за маленьким ребенком;
- семейный анамнез цистита.
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
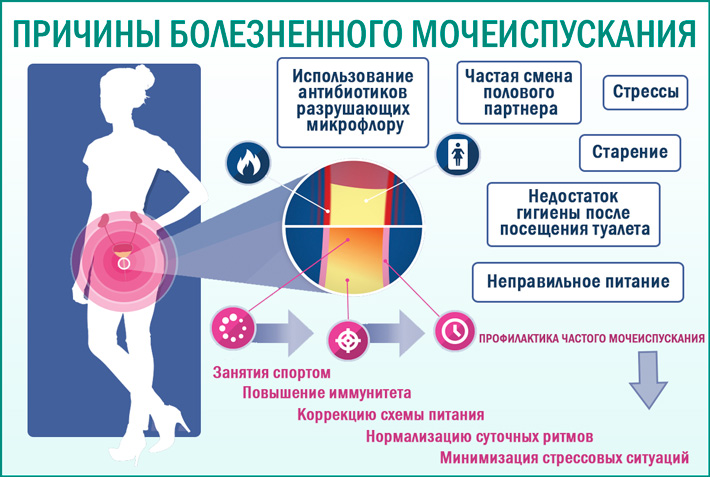
Причины боли при мочеиспускании у женщин
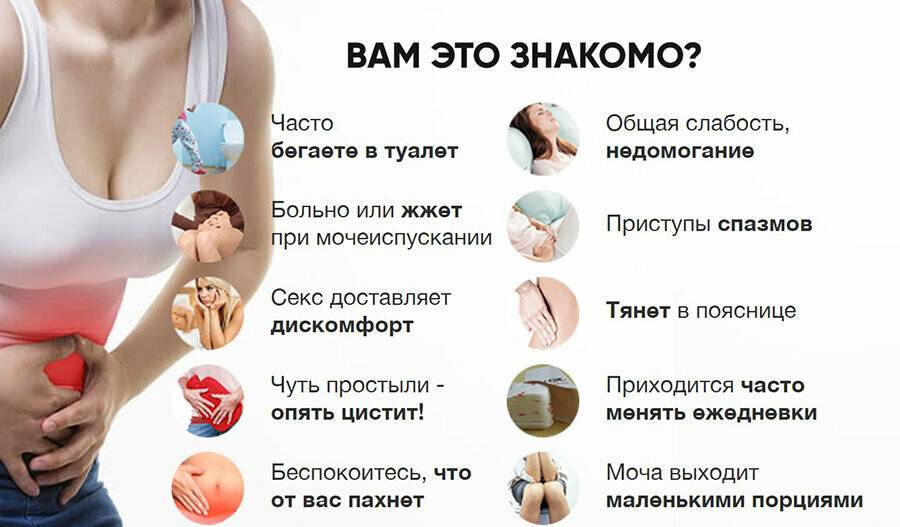
Наиболее частой причиной боли и жжения при мочеиспускании у женщин является воспалительный процесс в мочевом пузыре или уретре. Эти признаки характерны для таких распространенных заболеваний, как уретрит и цистит.
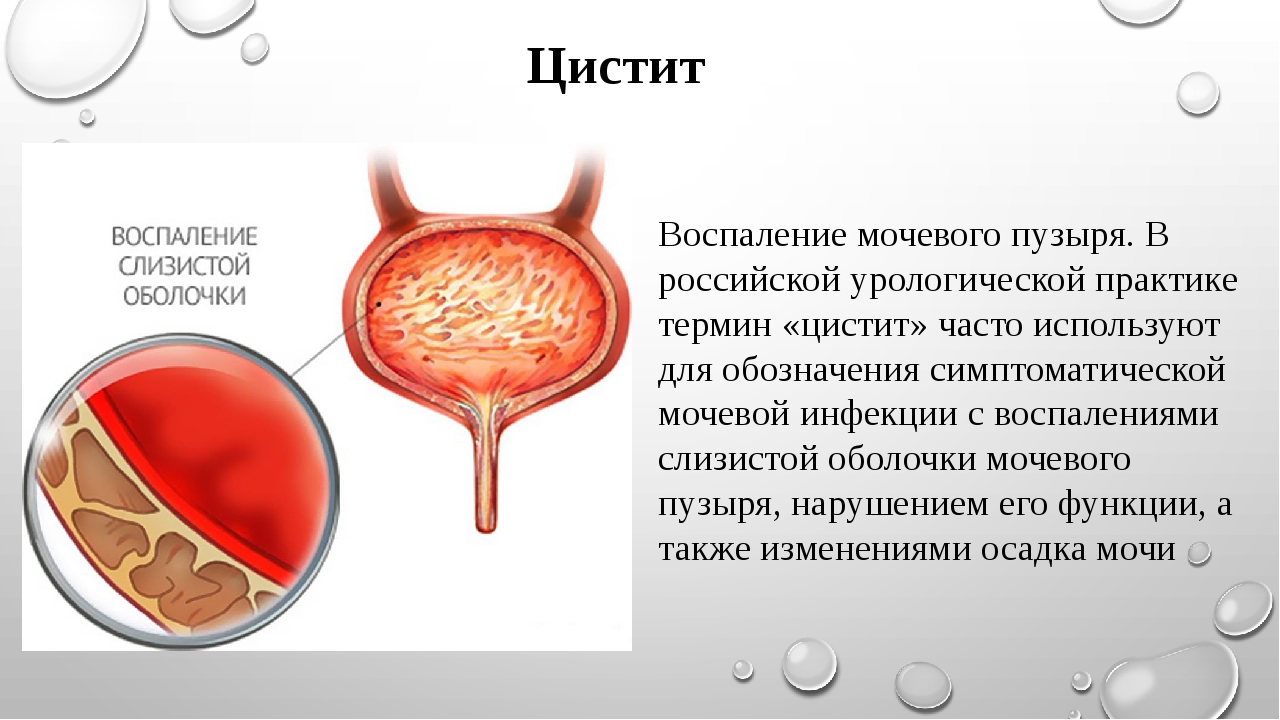
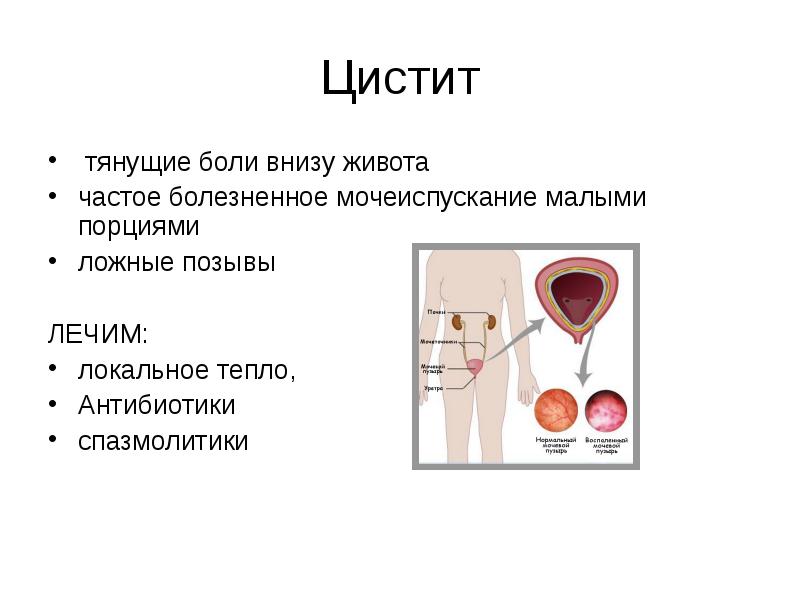
Цистит
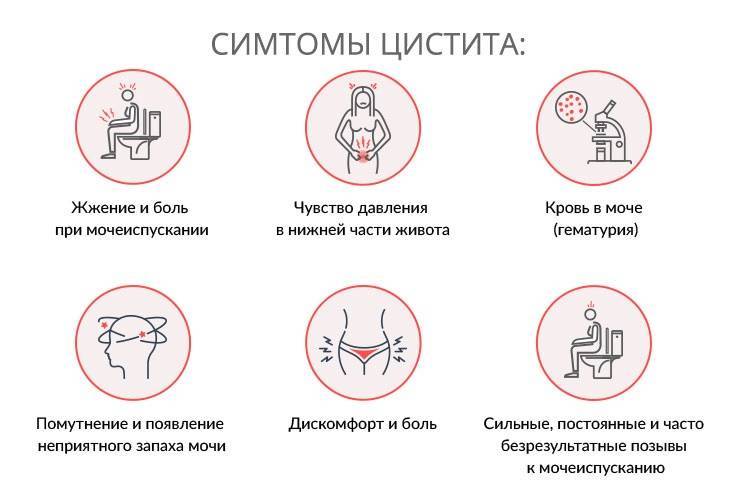
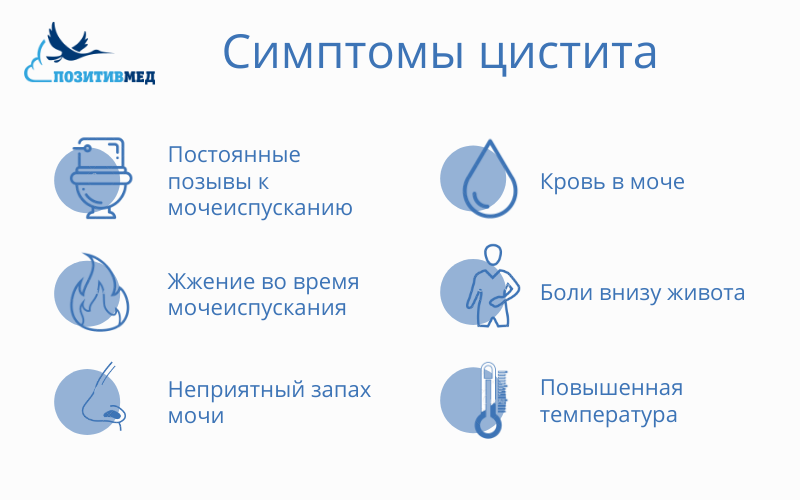
Цистит — воспаление стенок мочевого пузыря. В случае нормального функционирования организма, микрофлора подавляет рост и развитие патогенной флоры. Однако в случае нарушения работы иммунной системы (при инфекционных процессах, застое крови в малом тазу, переохлаждении) создаются условия для размножения патогенных микробов. Они провоцируют воспаление в стенках мочевого пузыря. Боль внизу живота у женщин наблюдается не только при мочеиспускании, но и после завершения процесса. Она может быть резкой или ноющей, сопровождаться вялостью, ознобом и общим недомоганием. Цистит — это причина не только боли при мочеиспускании у женщин, но и примесей крови в моче, поэтому урина может быть мутноватого красного оттенка.
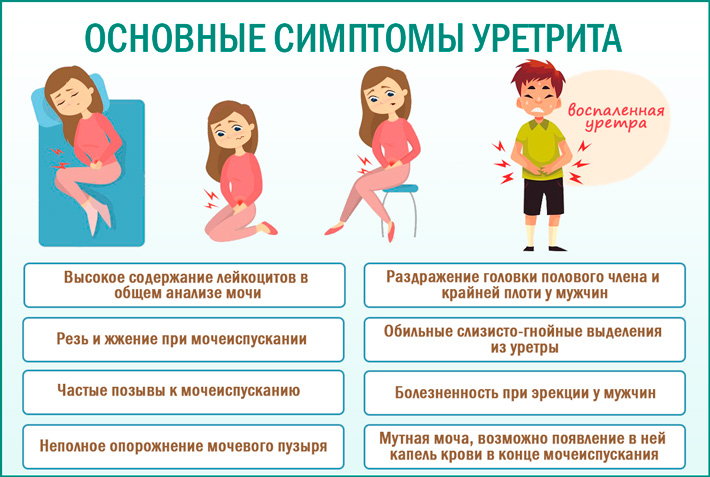
Уретрит
Уретрит представляет собой воспалительный процесс в уретре. Он может быть вызван переохлаждением, инфекцией после случайного полового контакта или иммунодефицитным состоянием. Его опасность заключается в способности распространяться по организму, вплоть до поражения почек. У женщин уретрит проявляется не так выражено, как у мужчин, однако не менее опасен. Одним из характерных симптомов болезни у женщин является зуд и боль при мочеиспускании. Эти признаки ощущаются в процессе опорожнения всего мочевого пузыря и сопровождаются гиперемией внешних половых органов.
ИППП
Инфекции, которые передаются половым путем, могут стать причиной частого мочеиспускания у женщин, с болью и резью в процессе. Возбудители хламидиоза, трихомониаза и гонореи могут спровоцировать воспалительный процесс, который затронет не только мочеполовую систему, но и многие другие органы. Часто к ЗППП причисляют кандидоз, однако это не совсем верно: дрожжеподобные грибки Кандида являются условно-патогенной флорой, и лишь при создании условий для интенсивного размножения, становятся болезнетворными. Кандидоз вызывает выделения творожистой консистенции беловатого оттенка, зуд, болезненные ощущение в процессе секса. Он является причиной боли, усиливающейся в конце мочеиспускания у женщин, а также после принятия горячих ванн или после сна.
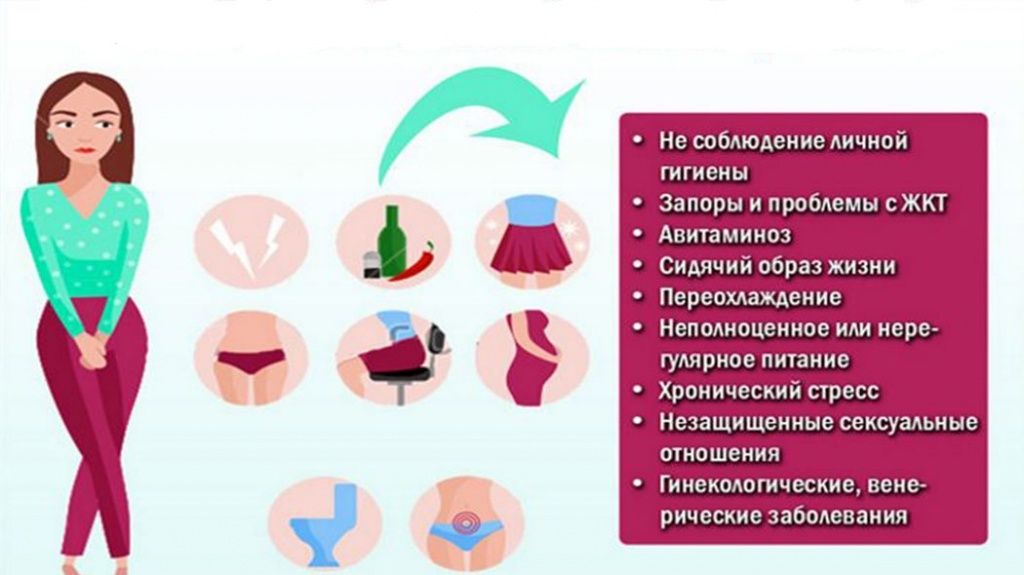
Причинами боли у женщин в начале, в процессе и после мочеиспускания могут стать и неинфекционные факторы:
- Образование песка и камней в почках зачастую является причиной появления крови при мочеиспускании у женщин, которое сопровождается резкой болью. Также этой патологии присущи частые позывы к мочевыделению, не приносящие удовлетворения, а сам процесс затруднен.
- Контактные раздражители могут привести к аллергической реакции, которая вызывает болевые ощущения при выделении мочи. Это могут быть смазки для полового акта, презервативы, спермицидные гели, тесное синтетическое нижнее белье.
- Атрофический вагинит, который является следствием дефицита эстрогенов у женщин в периоде постменопаузы.
- Опухолевые процессы в мочевом пузыре.
- Болезни опорно-двигательного аппарата, осложнения которых способны поразить мочевой пузырь и стать причиной частого мочеиспускания у женщин, с болью и дискомфортом.
- Беременность. Боль при мочеиспускании у женщин при беременности вызвана давлением увеличенной матки на мочевой пузырь. Более того, перестройка гормонального фона в организме у будущей матери и ослабление иммунной системы могут стать причиной воспалительного процесса мочевого пузыря.
- Нарушение нормальной микрофлоры влагалища. У здоровой женщины кислотность влагалища должна быть до 4,4 рН. Она может стать более щелочной из-за недостаточного соблюдения интимной гигиены, использования неподходящих гигиенических средств. Появляется раздражение и зуд, которые становятся причиной усиленного расчесывания этой области и образования микротрещин. Попадая в них, моча раздражает пораженный участок и вызывает болевые ощущения.
Какое количество мочеиспусканий считается частым? Что такое нормальное мочеиспускание?
У каждого человека организм работает индивидуально. Поэтому единого мнения по поводу стандартного количества мочеиспусканий нет. В среднем женщина должна посетить туалет 6 – 9 раз в сутки. При этом норма — отсутствие проблем, связанных с дискомфортом в мочеполовой системе и полный контроль процесса.
Полный контроль — это возможность:
- терпеть необходимое количество времени;
- начинать и приостанавливать процесс, удерживая мочу;
- полностью опорожнять мочевой пузырь без натуживания.
Струя мочи должна быть сильной, ровной, без подтеканий и капель. Цвет урины — классический, без примесей, крови, осадка.
Причины частого мочеиспускания
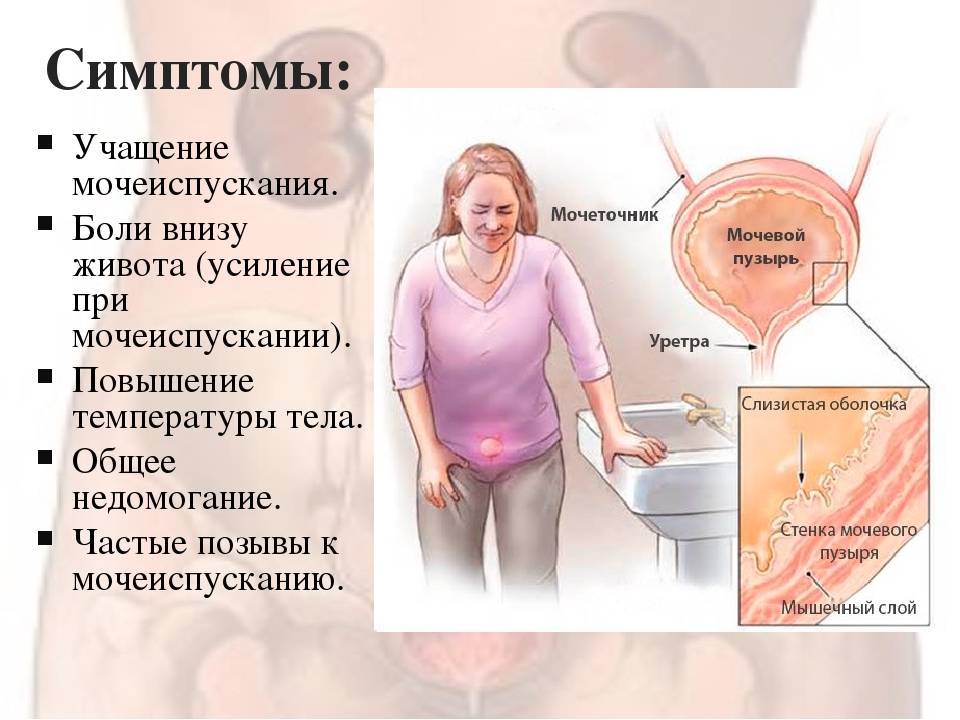
Частое мочеиспускание, сопровождающееся резкой болью, жжением половых органов, в большинстве случаев – симптомы инфицирования мочевыделительных путей и воспалительного процесса. Однако, существует множество других патологических состояний и заболеваний, не связанных с инфекцией, которые также вызывают частое мочеиспускание.
Больной часто ходит в туалет, если у него:
- Диабет. Если человек замечает, что он часто мочится, испытывает жажду, пьет большое количество жидкости, он должен обязательно обратиться к эндокринологу. Такие симптомы указывают на сахарный диабет. При помощи учащения мочеиспускания организм выводит излишки неиспользованных сахаров.
- Интерстициальный цистит. Это заболевание, при котором развивается воспаление слизистой оболочки мочевого пузыря. Патология сочетается с учащенным мочеиспусканием, позывами и болью в надлобковой области.
- Гиперактивность мочевого пузыря. Это непроизвольные сокращения мышечного слоя мочевого пузыря, вызывающие внезапные неконтролируемые позывы к мочеиспусканию. Симптом чаще всего беспокоит в ночное время. Со временем развивается недержание мочи или подтекание. Страдают синдромом гиперактивного мочевого пузыря примерно 1/3 мужчин и 40% женщин.
- Беременность. Частое мочеиспускание характерно для большинства беременных женщин. Это состояние связано с ростом матки и ее давлением на мочеточники и мочевой пузырь.
- Проблемы с простатой. При доброкачественной аденоме простаты (доброкачественной гиперплазии) у мужчин, мочеиспускание учащается. По мере расширения простата давит на мочеиспускательный канал, в результате блокируется отток мочи и раздражается мочевой пузырь, что вызывает его более частое сокращение и необходимость мочиться. Застойный простатит развивается при снижении иммунитета, длительном отсутствии половой активности (или наоборот, чрезмерной), в результате гормональных нарушений и травм.
- Инсульт или другие неврологические заболевания. После инсульта или другого повреждения головного мозга развивается учащенное мочеиспускание. Неврологические заболевания могут вызвать и другие проблемы с функционированием мочевого пузыря.
- Рак. В редких случаях вызывают дизурию рак, дисфункция мочевого пузыря и лучевая терапия.
- Травмы, механические повреждения при активной половой жизни или занятия спортом. Вызывают раздражение мочеиспускательного канала и дизурию, например, езда на велосипеде или катание на лошадях.
- Аллергия. Причиной частых позывов к мочеиспусканию может стать раздражение от спермицидов, пузырьковых ванн, мыла или ароматизированной туалетной бумаги.
- Уролитиаз – формирование камней в мочевыделительных органах и нефролитиаз – в почках.
- Атрофические изменения слизистой влагалища, связанные с менопаузой.
- Опухоли в МВП.
Цистит
Также симптом может быть связан с побочными эффектами некоторых лекарственных средств и методов лечения или приемом специальных препаратов. Например, выделение мочи усиливается при приеме мочегонных препаратов, которые устраняют лишнюю жидкость из организма. Такие лекарства назначаются для лечения повышенного артериального давления или при лечении отеков.
Особенности у девочек и мальчиков
У девочек риск развития воспаления органов урогенитального тракта – выше, и клинические проявления наступают быстрее, чем у мальчиков. Беспрепятственному проникновению патогенной микрофлоры способствует анатомическая особенность мочеиспускательной системы. У девочек уретра короче и шире, у мальчиков – более узкая и длинная.
Попадая в мочеиспускательный канал, патогенная микрофлора быстрее достигает мочевого пузыря и вызывает его воспаление. Также особенностями строения урогенитального тракта объясняется тот факт, что инородные тела чаще застревают в уретре мальчиков, а не девочек. Критерии женского мочеиспускательного канала позволяют извлечь мелкий посторонний предмет неоперативным способом.
Диагностика
Выяснить, причину симптомов и назначить грамотное лечение может только специалист уролог, который разбирается во всех нюансах протекания болезни. Любые боли при мочеиспускании могут быть симптомами различных патологических процессов, поэтому и лечение должно быть направлено на ту болезнь, которая вызвала ряд этих ощущений.
В отделениях урологии клиник «Уро-Про» для определения правильного диагноза назначаются следующие исследования:
- Цитоскопия
- Изучения анамнеза
- Общий анализ мочи
- Посев мочи на стерильность
- Тщательный внешний осмотр
- Мазок на наличие инфекций, ПЦР
- Рентгеновский снимок пояснично-крестцового отдела позвоночника.
Диагностические мероприятия
Объем диагностических мероприятий назначает врач после клинического осмотра женщины, детализации жалоб и стандартных методов аускультации, перкуссии, пальпации.
Симптом Пастернацкого (боль при поколачивании проекции почки) – характерный признак пиелонефрита или мочекаменной болезни.
Лабораторные методы диагностики включают:
- Общий анализ мочи. Подтверждает или исключает воспаление в мочевыводящих путях и наличие крови.
- Проведение двухстаканной пробы для определения патологии в мочеиспускательном канале или верхних отделах мочевыводящей системы.
- Анализ мочи по Нечипоренко – определяет клеточный состав в 1 мл урины.
- Бакпосев мочи для определения неспецифических возбудителей воспалительного процесса и чувствительности к антибиотикам.
- Микроскопическое исследование мазков из мочеиспускательного канала, влагалища и шейки матки.
- ПЦР-исследование для идентификации ДНК некоторых возбудителей (хламидий, микоплазм, гонореи, трихомониаза). При этом средой для исследования может быть моча, соскобы из уретры, влагалища и шейки матки.
- УЗИ органов малого таза. Поможет подтвердить аномалии почек, наличие камней, признаков цистита, патологии женских половых органов.
- Рентгенологические методы диагностики. Чаще всего применяются обзорная рентгенография и экскреторная урография с введением рентгеноконтрастного вещества в вену. Компьютерная томография применяется в сложных диагностических случаях.
Диагностика Урогенитальных инфекций у девочек:
Для диагностики вульвовагинитов имеют значение анамнез (сопутствующие заболевания, провоцирующие моменты – инородное тело, онанизм и др.) и жалобы. При осмотре отмечают отечность и гиперемию вульвы, которая может распространяться на кожу бедер. При длительном хроническом течении заболевания гиперемия сменяется пигментацией. Слизистая оболочка преддверия влагалища может мацерироваться, появляются эрозии и мелкие язвы. Выделения из половых путей серозно-гнойные, гнойные, при инородном теле во влагалище имеют примесь крови.
Диагностике помогают дополнительные методы исследования. Вагиноскопия определяет наличие и степень поражения влагалища и шейки матки, а также инородное тело. Отмечаются отечность и гиперемия стенки влагалища и влагалищной порции шейки матки, мелкоточечные кровоизлияния, эрозии. При микроскопии нативного мазка и мазка, окрашенного по Граму, определяют повышенное количество лейкоцитов в поле зрения, гонококки, трихомонады, грибы. В момент осмотра можно сделать посев выделений из влагалища на флору и чувствительность к антибиотикам. Специфическую природу вульвовагинита выявляют методом полимеразной цепной реакции (ПЦР). Глистную инвазию подтверждают исследованием кала на яйца глистов, соскоба перискальной области на энтеробиоз.
Клинические признаки вульвовагинитов определяются в основном возбудителем заболевания.
Трихомонадный вульвовагинит проявляется обильными жидкими выделениями беловатого ил и, зеленовато-желтого цвета. Нередко они пенятся, раздражают кожу наружных половых органов, бедер, промежности. Заболевание сопровождается выраженным зудом вульвы, а также явлениями уретрита. В выделениях возможна примесь крови.
При микотическом поражении вульва гиперемирована, отечна, с беловатыми наложениями, под которыми при снятии шпателем обнаруживаются участки яркой гиперемии. Выделения из влагалища выглядят как творожистая масса. Нередко заболевание сопровождается явлениями уретрита, цистита.
Хламидийный вульвовагинит в большинстве случаев хронический, с частыми рецидивами, жалобами на периодический зуд вульвы. Возможно жжение при мочеиспускании. Вульва умеренно гиперемирована. При вагиноскопии выявляют цервицит, петехиальные кровоизлияния, эрозию шейки матки. Выделения чаще бывают скудными слизистыми, редко гнойными.
Уреа- и микоплазмвнный вульвовагинит специфической клиники не имеет. Обычно больных беспокоят серозно-гнойные выделения из половых путей, часто в сочетании с уретритом.
Герпетический вульвовагинит проявляется мелкими пузырьками на гиперемированной вульве. Пузырьки содержат прозрачную, а затем, при присоединении вторичной инфекции, гнойную жидкость. Через 5-7 дней пузырьки вскрываются с образованием эрозий и язвочек, которые покрываются струпом. В начале заболевания выражены жжение, боли и зуд в области вульвы. Общие симптомы включают в себя головную боль, озноб, повышение температуры тела.
Гонорейный вульвовагинит у Девочек бывает торпидным рецидивирующим и даже бессимптомным, хотя наиболее типично острое начало. Поражение многоочаговое, обычно вовлекается влагалище (100%), мочеиспускательный канал (60%), реже – прямая кишка (0,5%).
После 1-3-дневного инкубационного периода появляются обильные гнойные выделения, разлитая гиперемия наружных половых органов, промежности, кожи внутренней поверхности бедер, перианальных складок. Девочки жалуются на рези при мочеиспускании, тенезмы. Выделения из половых путей гнойные, густые, зеленоватого цвета, прилипают к слизистой оболочке, при высыхании оставляют корочки на коже.
Дифтерийный вульвовагинит вызывает боли в области наружных половых органов, при мочеиспускании, инфильтрацию, выраженный отек и гиперемию вульвы с синюшным оттенком. При вагиноскопии на слизистой оболочке влагалища обнаруживают серые пленки, после снятия которых остаются кровоточащие эрозии. Возможны язвы с некротическими изменениями и желтоватым налетом. Паховые лимфатические узлы увеличенные, болезненные. Выделения из половых путей незначительные, серозные или кровянисто-гнойные с пленками. Местные изменения сопровождаются явлениями обшей интоксикации, лихорадкой.
Что может означать учащенное мочеиспускание?
- цистит – мочеиспускание учащенное, болезненное, так же появляются повелительные (императивные) позывы к мочеиспусканию
- уретрит – учащенное мочеиспускание, болезненное, с резью. Так же отмечаются слизистые или гнойные выделения из наружного отверстия мочеиспускательного канала.
- простатит – мочеиспускание учащенное, болезненное, затрудненное. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности.
- аденома простаты – учащенное мочеиспускание в ночное время суток.
- камни мочевого пузыря – мочеиспускание учащено в дневное время суток за счет перемещении камня при движении
Затрудненное мочеиспускание
После 45 лет многие мужчины начинают предъявлятьжалобы на затрудненное мочеиспускание(либо на нарушение мочеиспускания). Данная проблема чаше всего проявляется постепенно, однако нередко возникает резкое ухудшение мочеиспускания вплоть до его задержки. Струя мочи становится вялой, ее диаметр уменьшается. Мужчин постепенно начинает беспокоить учащённое мочеиспускание малыми порциями, значительный дискомфорт при мочеиспускании, появление ощущения неполного опорожнения мочевого пузыря. Все вышеописанныесимптомы затрудненного мочеиспускания, вместе с необходимостью вставать ночью для того чтобы помочится, сильно ухудшают качество жизни мужчин.
Обследования при болезнях мочеполовой системы
На приеме уточняется характер болевых ощущений и других жалоб, беспокоящих больного. Врач проводит осмотр, определяя наличие отеков и бледности кожи.
Врач пальпирует (прощупывает) область почек и мочевого пузыря. В норме почки не прощупываются, однако при опухолях, крупных камнях и воспалительных заболеваниях их удается пропальпировать. Для почечных патологий характерен симптом Пастернацкого – боль при поколачивании по пояснице.
Для уточнения диагноза и степени поражения органов пациенту назначаются:
- Общий анализ крови, показывающий признаки воспаления и анемию, вызванную кровопотерей и снижением выработки эритроцитов организмом.
- Общий анализ мочи, выявляющий наличие крови, гноя и белка, появляющихся при патологиях органов мочевыделения.
- Трехстаканная проба мочи, при проведении которой можно выявить, где находится источник появления крови и гноя – в почках, мочевом пузыре, мочеиспускательном канале или простате.
- Определение суточного диуреза – количества мочи, выделенного за сутки. В норме объем урины, выходящей за 24 ч, составляет 1500–2000 мл. Методика позволяет диагностировать увеличение или уменьшение диуреза, свидетельствующее о нарушениях мочевыделения.
- Биохимический анализ на определение почечных показателей – креатинина, мочевины, мочевой кислоты, общего белка, альбумина, электролитов (калия, натрия, хлора).
| Почечный показатель | Норма | |
| мужчины | женщины | |
| Креатинин | 62.0-115.0 мкмоль/л | 53.0-97.0 мкмоль/л |
| Мочевина | 2,8-7,2 ммоль/л | |
| Мочевая кислота | 210.0-420.0 мкмоль/л | 150.0-350.0 мкмоль/л |
| Общий белок | 66-83 г/л | |
| Альбумин | 35-52 г/л | |
| Калий (К+) | 3,5-5,5 ммоль/л | |
| Натрий (Na+) | 136-145 ммоль/л | |
| Хлор (Сl-) | 98-107 ммоль/л |
- УЗИ почек, мочевого пузыря и ТрУЗИ простаты, при проведении которых видны патологические очаги, расположенные в этих органах. Диагностика позволяет определить заболевания даже на самой ранней стадии.
- Цистоскопия – осмотр внутренней поверхности мочевого пузыря с помощью специального прибора – цистоскопа. Исследование позволяет не только обнаружить патологические очаги, но и убрать их при проведении процедуры.
- Биопсия почек, мочевого пузыря и предстательной железы, позволяющая взять образцы тканей на анализ. Методика выявляет раковые, предраковые и другие опасные заболевания.
Причины боли после мочеиспускания
Основные причины боли после мочеиспускания:
- Мочекаменная болезнь — в мочеполовой системе образовались камни, которые вызывают боль. При мочекаменной болезни присутствует симптом закладывания — это прекращение мочеиспускания и возобновление его после смены положения тела;
- Хламидиоз — венерическое заболевание, передающиеся половым путем;
- Уреаплазмоз — венерическое заболевание, передающиеся половым путем. Кроме боли после мочеиспускания присутствует прозрачные выделения и боль внизу живота;
- Уретрит — воспаление мочеиспускательного канала;
- Трихомониаз — заболевание, которое провоцирует появление болей после мочеиспускания;
- Гонорея — помимо болей после мочеиспускания присутствует воспаление половых желез, отек половых органов.
Как и чем лечить уретрит у женщин
Какой врач лечит уретрит у женщин? Учитывая потенциальную опасность заболевания для женского здоровья, необходима своевременная и полноценная помощь хорошего специалиста. Причем возможные осложнения связаны не с самим уретритом как таковым, но с причинами, его вызвавшими. В нашей клинике девушка с симптомами уретрита может записаться к гинекологу – наши врачи отлично разбираются в особенностях диагностики и эффективного лечения данной болезни!
При назначении схемы лечения воспаления уретры гинеколог обычно решает три основные задачи:
- Восстановление свойств стенки мочеиспускательного канала.
- Коррекция нормальной микрофлоры влагалища. До тех пор, пока будет происходить постоянное инфицирование стенки уретры микроорганизмами из влагалища, болезнь будет возвращаться снова.
- Повышение иммунной системы. При наличии дисбактериоза влагалища страдает иммунитет организма в целом и стенки мочевого пузыря в частности. Если не восстановить его, лечение уретрита у женщины не будет иметь длительного эффекта.
Самым действенным и распространенным методом лечения уретрита врачи считают антибактериальные препараты одного или комбинацией из двух наименований. Антибиотики не используют в схеме лишь в том случае, если болезнь имеет вирусную и грибковую причину. Показаны физиотерапия и другие дополнительные методы лечения в гинекологии, особенно если уретрит у женщины осложнился циститом.
Рекомендуется соблюдение некоторых правил питания: необходимо выпивать по полтора литра чистой воды в сутки, нельзя принимать алкоголь, пряную, острую и сильно солёную пищу. А если воспаление уретры случается после интимной близости, узнайте про возможное решение этой проблемы уколом геля филлера.

Как лечат хронический уретрит?
В отличие от острой формы, терапия хронического уретрита у женщин должна быть длительной и многосторонней. Обычно в таких случаях врачи назначают:
- Антибиотики в зависимости от вида инфекции;
- Инстилляции (промывание уретры) антисептиками;
- Общеукрепляющая терапия, витамины;
- Физиотерапевтические процедуры, массаж уретры.
Что делать если у Вас кровь в моче?
Если Вызаметили кровь в моченеобходимо СРОЧНО обратится к урологу. Появление безболевой макрогематурии. С целью определения источника и выявления причины используются, в первую очередь, лабораторные методы исследования: двухстаканная проба мочи. Она позволяет определить возможный источник кровотечения (уретра / шейка мочевого пузыря / верхние мочевые пути и мочевой пузырь). Наличие, размеры и форма сгустков также позволяют сориентироваться в источнике. Инструментальные методы исследования включают ультразвуковое исследование, уретроцистоскопия/уретероскопя, компьютерная томография с контрастным усилением.
Диагностика цистита
Как правило, симптомы цистита очень характерные, по одним только жалобам можно заподозрить это заболевание. Однако в ряде случаев требуются дополнительные методы диагностики.
Для определения цистита прежде всего назначается анализ мочи. Признаками цистита у ребенка являются повышенный уровень лейкоцитов, избыточное количество плоского эпителия и наличие бактерий. Если в полость мочевого пузыря выделяется кровь, она также может присутствовать в анализе. Сама моча меняет цвет на темный, становится мутной, иногда с добавлением белковых хлопьев.
Кроме общего анализа мочи, назначается также посев на флору, чтобы определить, какими именно микроорганизмами вызвано заболевание.
Очень важно при диагностике отличить цистит от других похожих заболеваний. В частности, от вульвита и вульвовагинита у девочек и фимоза и баланита у мальчиков
Поможет в этом детальный осмотр наружных половых органов. Альтернативный вариант — взять анализ мочи с помощью катетера, чтобы исключить попадание в нее лейкоцитов из половых органов.
По симптомам цистит имеет сходство с пиелонефритом, и выявить отличия бывает очень сложно. Единственный способ — наблюдение пациента в динамике, поскольку по мере развития пиелонефрита клиническая картина меняется.
Патогенез (что происходит?) во время Урогенитальных инфекций у девочек:
Классификация вульвовагинитов у девочек
- Инфекционные.
- Неспецифический вульвовагинит.
- Специфический вульвовагинит:
- гонорейный;
- туберкулезный;
- дифтерийный.
- Первично-неинфекционные.
- Вульвовагинит, вызванный инородным телом во влагалище.
- Вульвовагинит, вызванный глистной инвазией.
- Вульвовагинит, вызванный онанизмом.
- Вульвовагинит, вызванный изменением реактивности организма:
- нарушением обмена веществ;
- дисметаболической нефропатией;
- аллергическими заболеваниями;
- дисбактериозом кишечника;
- заболеваниями мочевых путей;
- острыми вирусными заболеваниями;
- детскими инфекциями.
В 1955 г. Гарднер и Дюк предложили термин «неспецифический бактериальный вагинит» (банальный, негонококковый). Клиника такого заболевания не имела черт специфического воспалительного процесса. В настоящее время деление урогенитальных заболеваний на специфические и неспецифические достаточно условно. В качестве возбудителей вульвовагинитов выступают ассоциации микроорганизмов, в результате чего заболевание утрачивает клиническую специфичность.