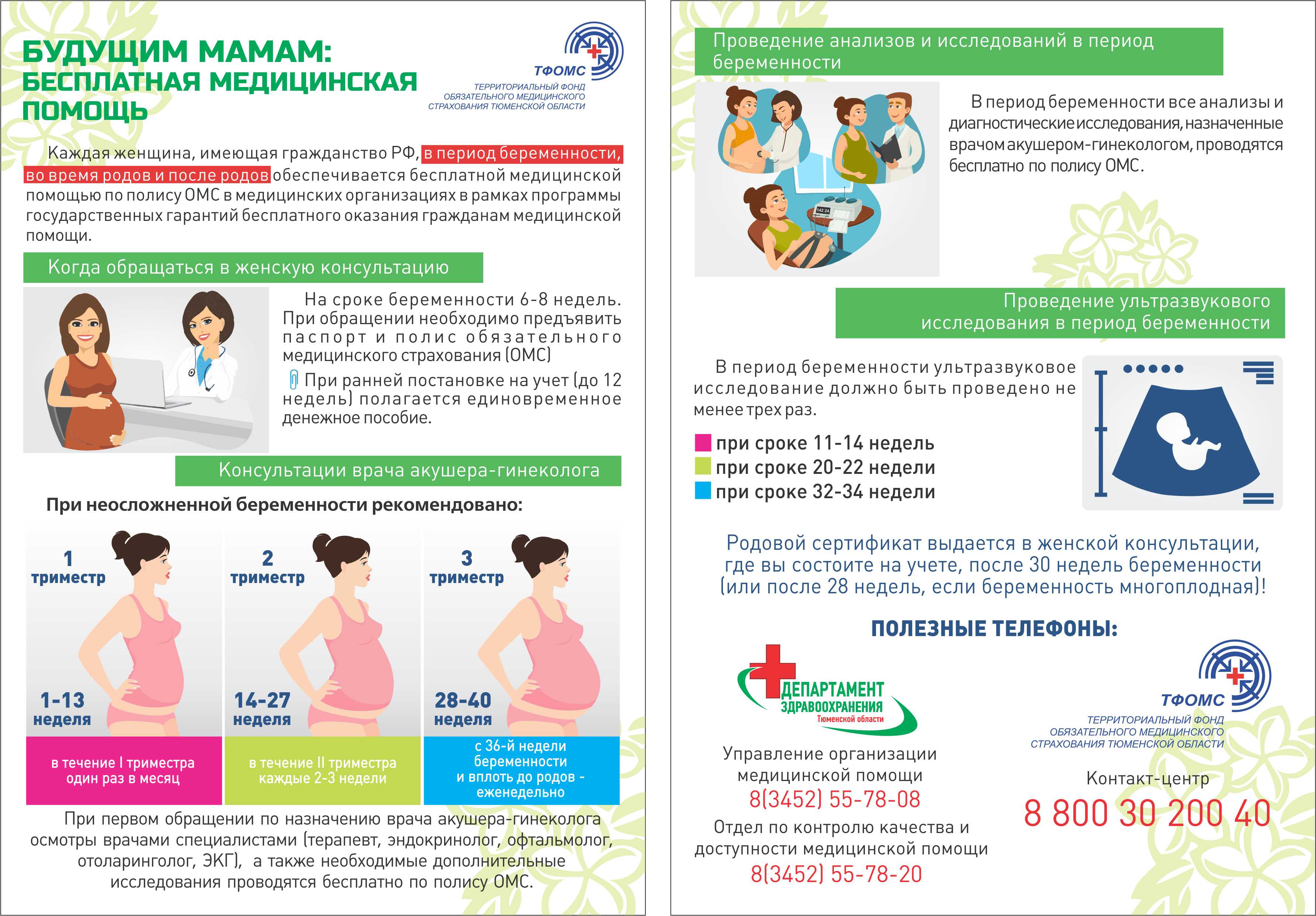
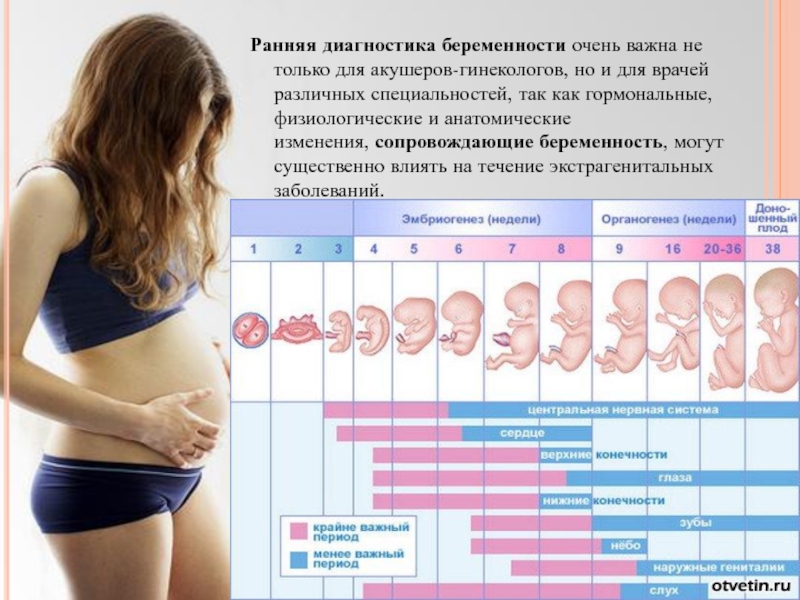
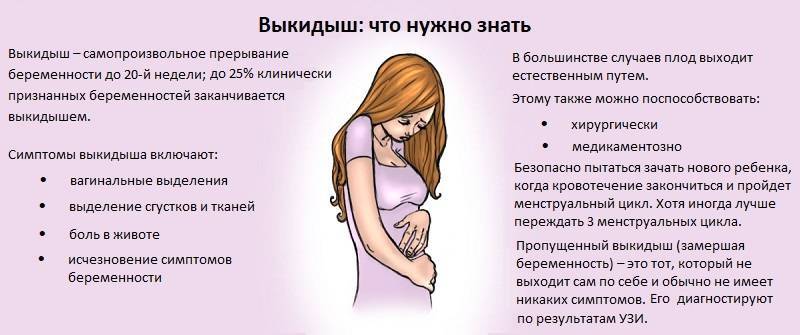
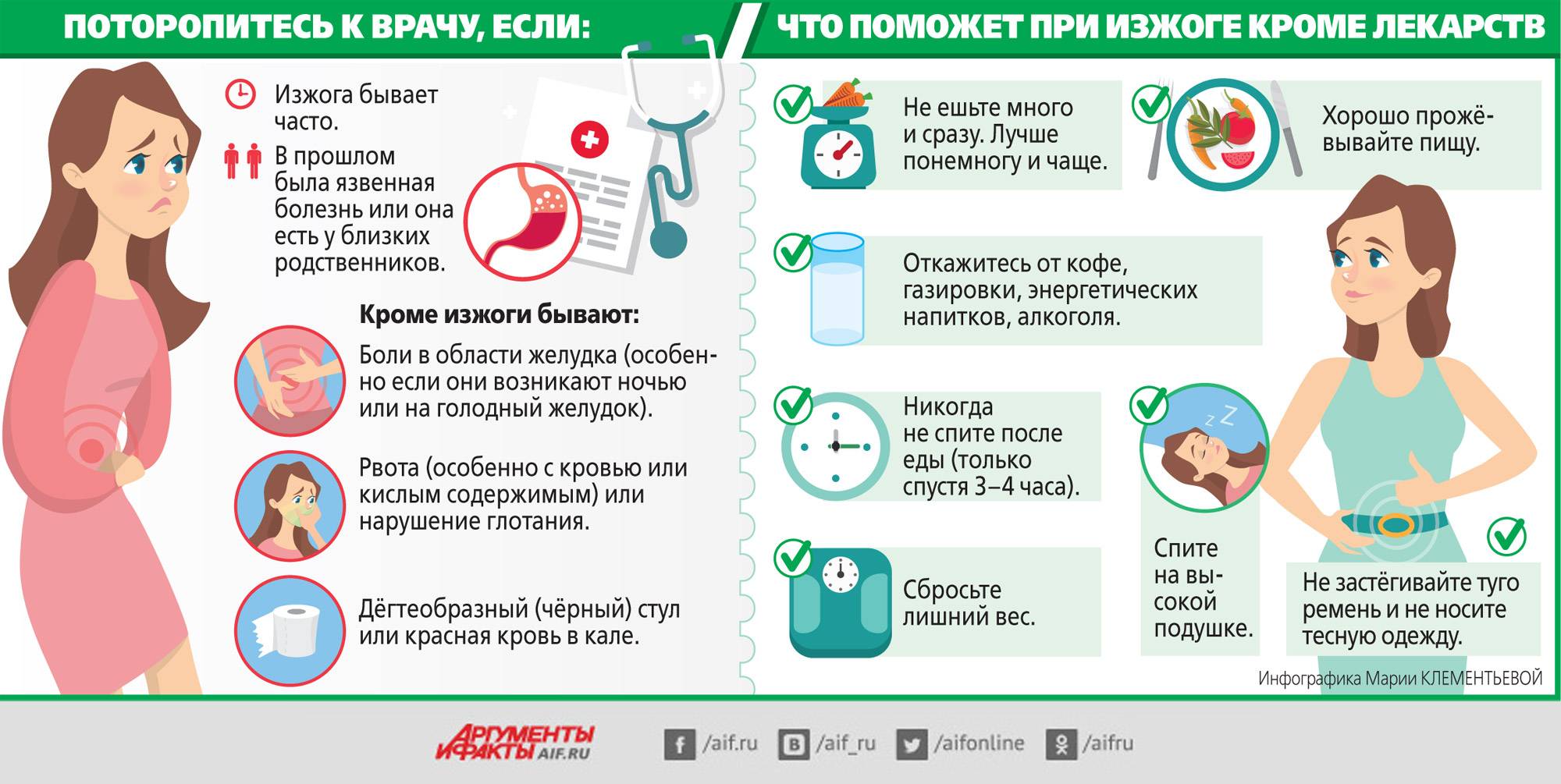
Как часто следует посещать акушер-гинеколога
Будущая мама должна осознавать необходимость обследований во время беременности, ведь от этого напрямую зависит здоровье малыша. Существуют плановые осмотры, о которых пациентку предупреждает лечащий врач. Обычно такие исследования проходят на 12-14 неделе, 18-21 и 30-32. На каждом из этих сроков берут комплексные анализы мочи, крови и проводят УЗИ. Все эти поэтапные обследования называются скринингом. Также на приеме у беременной измеряют артериальное давление, вес, обхват живота и матки. После наступления 35 недели беременности лечащего врача стоит посещать каждую неделю до наступления родов.
Откуда берется гестоз и что это такое? Причины преэклампсии
Преэклампсия или поздний гестоз — опасное осложнение беременности, при котором повышается артериальное давление, образуются отеки, в моче появляется белок. Все это может привести к нарушениям в работе органов будущей матери и навредить плоду, замедлив его развитие.
Почему возникает преэклампсия, точно неизвестно. Предпосылки для ее появления закладываются на раннем сроке беременности, когда плодное яйцо прикрепляется к матке. Если оно прикрепляется недостаточно глубоко, поверхностно, плацента развивается неправильно, нарушается развитие сосудистых каналов, и это влияет на поступление крови к плоду. Из-за этого по мере развития беременности плацента все хуже справляется с обеспечением себя и плода необходимыми питательными веществами. После 20 недель это приводит к появлению симптомов преэклампсии и целому ряду нарушений, из-за которых повреждаются кровеносные сосуды разных органов матери (включая почки, головной мозг, печень) и возникает угроза ее жизни. Преэклампсия опасна и для ребенка. Она может влиять на развитие плода, вызывая гипоксию, а также провоцировать задержку развития и судороги¹.
Дефицит витамина D и риск преэклампсии: есть ли связь?
Витамин D влияет на многие физиологические процессы: с одной стороны, на то, как плод прикрепляется к эпителию матки, с другой – на регуляцию биосинтеза ренина (фермент, связанный с повышением артериального давления). Еще в начале 1990-х годов была выдвинута гипотеза о влиянии уровня витамина D на риск преэклампсии. Позже исследования показали, что это действительно так³.
Низкий уровень витамина D на сроке до 22 недель беременности считают самостоятельным фактором риска развития преэклампсии. При наличии подтвержденного анализами дефицита витамина D его прием с ранних сроков беременности снижает вероятность появления преэклампсии, а также развития ее тяжелых осложнений.
Известно, что некоторые факторы могут увеличивать риск преэклампсии:
- Беременность является первой или после предыдущей беременности прошло больше 10 лет.
- Возраст беременной старше 35-40 лет.
- При предыдущей беременности уже была преэклампсия (с каждым новым случаем тяжесть состояния может нарастать).
- У кровных родственниц была преэклампсия.
- Беременность является многоплодной.
- У женщины есть диабет, ожирение или другие заболевания, связанные с обменом веществ, высокое артериальное давление, болезни почек.
- Беременность наступила в результате ЭКО.
- У женщины есть аутоиммунные заболевания (системная красная волчанка и другие).
Как часто встречается преэклампсия?
От 5 до 10% беременных женщин имеют повышенное артериальное давление. При гипертонии высок риск преэклампсии. Она встречается у 2-8% беременных женщин, и на ее долю приходится 10-15% случаев материнской смертности. Ежегодно в мире из-за преэклампсии умирает по меньшей мере 70 тысяч беременных женщин.
В России умеренную преэклампсию диагностируют у 2,74% от общего числа беременных женщин, тяжелую — у 0,84%.
Количество смертей и тяжелых осложнений, связанных с преэклампсией, постепенно уменьшается. Важную роль в этом играет правильное ведение беременности, постоянное наблюдение в женской консультации и своевременная диагностика².
Возможные последствия и осложнения
Более редкое осложнение, когда один плод из двойни замер, а второй развивается. Обычно это случается на сроке до 10 недель гестации. По прошествии этого времени возникает состояние, которое в медицине называют «бумажный плод» – частички погибшего эмбриона мумифицируются, сжимаются, когда второй эмбрион растёт.
Чистка может повлечь за собой такие осложнения:
- повреждение или разрыв маточных стенок;
- кровотечение как вовремя вмешательства, так и после него;
- инфицирование и воспаление тканей матки;
- после вакуум-аспирации или хирургической чистки в полости могут остаться части эмбриона;
- спаечный процесс.
Если беременность замерла впервые, то процент повторного успешного вынашивания ребенка высок – 9 из 10 женщин не сталкиваются с подобными проблемами во второй раз. Если ситуация повторяется, проводят дополнительную диагностику – изучают микрофлору наружных половых органов, берут иммунограмму, спермограмму у партнера, учитывают результаты гистологического исследования маточного эпителия после выскабливания или вакуум-аспирации, определяют уровень гормонов.
Планирование нового зачатия рекомендуют не раньше, чем спустя полгода. В этот период нужно использовать барьерные методы контрацепции, отказаться от нездорового образа жизни, пройти медицинское обследование, чтобы выявить причину первой неудавшейся беременности.
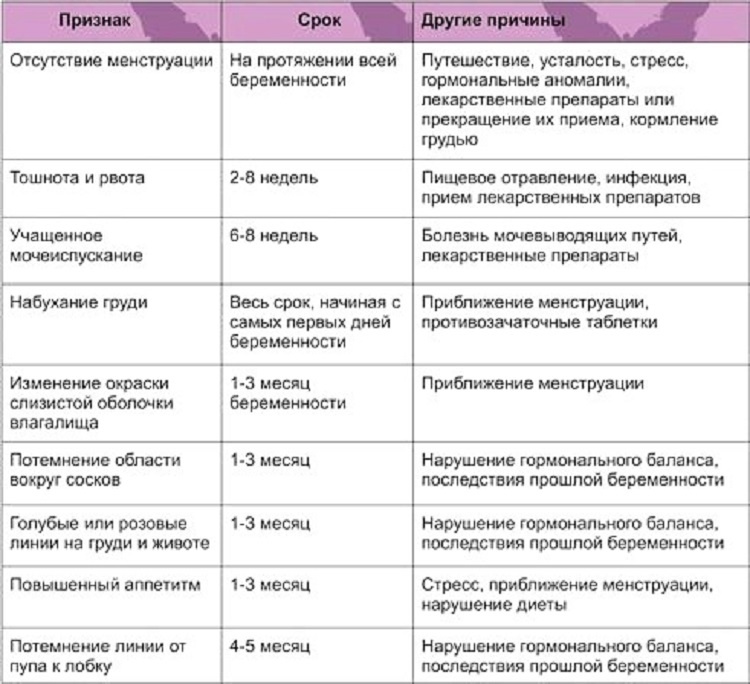
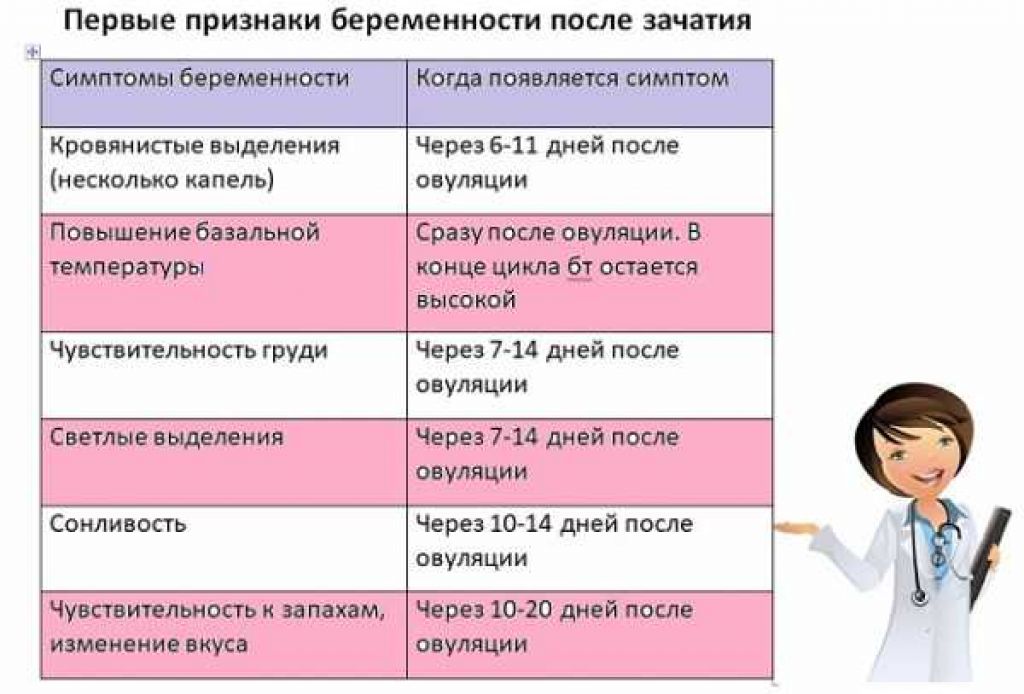
Признаки беременности до задержки месячных

После овуляции яйцеклетка способна к оплодотворению в течение 12 часов. Если это произошло, клетка начинает прикрепляться к стенке матки. Когда эмбрион имплантируется, начинается производство особого гормона, приводящего ко всем изменениям в организме будущей мамы. Это происходит еще до той менструации, которая должна прийти по плану. Поэтому многие женщины могут почувствовать признаки беременности на ранних сроках, до отсутствия месячных.
Базальная температура
Многие женщины контролируют базальную температуру регулярно. Это происходит, если они проходят лечение, готовятся к беременности. Температура повышается в момент овуляции, и снижается перед наступлением менструации. Но если показатели остались на высоком уровне, значит, яйцеклетка не погибла, а оплодотворена. Можно говорить о наступившей беременности.
Состояние молочных желез
Выделение гормона ХГЧ влияет на изменения груди. Она увеличивается, побаливает. Сосок меняет пигментацию, становится более темным и может расшириться. На будущее, стоит позаботиться о смене тесного бюстгальтера. С целью профилактики растяжек нужно носить мягкое белье и ночью. Идет подготовка к будущей лактации, поэтому перемены невозможно не заметить. Хотя у многих болезненное состояние груди относится к симптомам предменструального синдрома, такие ощущения отличаются от состояния груди при беременности.
Аппетит и вкусовые рецепторы
В этой области перемены всегда просто радикальные. Многие будущие мамочки начинают есть те продукты, которые раньше просто игнорировали, или даже не любили. Это может говорить о нехватке определенных микроэлементов в организме. Аппетит может как снизиться, так и повышаться. Ко всему еще прибавляется утренняя тошнота — первый симптом токсикоза. На счастье, у большинства она проходит через несколько недель.
Иногда ухудшение аппетита и другие факторы могут привести к анемии. Чтобы избежать этого, нужно употреблять в пищу такие продукты:
- говяжью печень и сердце, красное мясо — в них содержится железо;
- зелень с огорода, домашние свежие овощи, цитрус — витамин С помогает усвоению железа;
- комплексы витаминов и минералов для беременных.
После консультации с врачом следует составить диетическое меню, и придерживаться его на протяжении всей беременности. Помните, нельзя игнорировать головокружения, или сильные приступы рвоты. Такие симптомы говорят о нарушениях здоровья будущей мамы.
Ароматы и запахи
Беременные становятся супер чувствительны к запахам в своем окружении. Духи, которые ранее очень нравились, вызывают рвотный рефлекс. Аромат свежесваренного кофе утром не бодрит, а раздражает, подаренные цветы пахнут не так, как обычно. Не стоит волноваться, после родов все восстановиться, и ароматы будут снова приносить удовольствие. А пока нужно много гулять на свежем воздухе, а также проветривать комнаты каждые 3-4 часа. Это поможет уменьшить раздражительность.
Мочеполовая система
Повышается частота мочеиспускания. Это отчасти объясняется увеличивающимся давлением на мочевой пузырь со стороны матки. Но такие частые позывы, особенно ночью, может вызывать и гормон беременности — хорионический гонадотропин. Может измениться количество и качество вагинальных выделений.
Психологическое и эмоциональное состояние
Гормональный фон оказывает сильное влияние на все процессы в организме. Выделение новых гормонов не может не сказаться на состоянии женщины. Она становится капризной, быстро утомляется, не может сконцентрироваться. На многих накатывает сонливость, или забывчивость. Такое состояние вызывает незначительное снижение артериального давления, которое возможно при беременности. Совет: сбалансируйте питание и больше времени посвятите прогулкам на воздухе.
Менструация
Отсутствие месячных в положенный срок остается главным показателем наступившей беременности. Но если ранее наблюдались проблемы с периодом, менструация отсутствовала по другим причинам, то этот симптом нельзя назвать надежным.
Важно помнить, что каждый случай — индивидуален. У одной беременной будут в наличии все признаки, другая не ощутит ничего
А между этими двумя крайностями присутствует масса градаций. Женщины любят делиться своим опытом материнства, и если выслушать такие истории, то у каждой найдется необычный симптом, который далек от научных исследований. Но это больше из сферы эмоций. Официальная медицина придерживается теорий, доказанных путем долгих исследований.
Лечение преэклампсии
Преэклампсия опасна и для матери, и для ребенка. Даже если состояние женщины нетяжелое, нужно наблюдение и сохранение беременности в стационаре. При тяжелом состоянии может потребоваться экстренная помощь.
Тактику лечения выбирают в зависимости от тяжести патологии и срока беременности. Лечение ведут в нескольких направлениях².
Снижение артериального давления
Для этого подходят не все антигипертензивные средства. Например, ингибиторы АПФ, антагонисты рецепторов ангиотензина II и некоторые другие препараты не рекомендованы. Врач может назначить метилдопу. Также возможно применение альфа-адреноблокаторов, нифедипина, клонидина. Выбирать препараты для снижения артериального давления и рассчитывать дозировку должен врач. При антигипертензивной терапии нужен постоянный контроль артериального давления, а также периодические УЗИ для контроля состояния плода.
Противосудорожная терапия
Предполагает внутривенное введение сульфата магния. Рекомендовано при тяжелой преэклампсии, но врач может применять магнезию и при умеренной преэклампсии, а также для профилактики, если есть риск ее развития. Магнезиальную терапию применяют не дольше 5-7 дней. Сульфат магния вводится, чтобы предупредить появление новых судорог, а также в течение суток после родов².
Родоразрешение
Преэклампсию нельзя вылечить, и единственный способ избавиться от нее — родить. Пока она остается умеренной, можно контролировать ее под наблюдением врачей, чтобы роды не были слишком ранними. Однако если есть экстренные показания, в неотложном порядке проводят родоразрешение. Оно необходимо при признаках отслойки плаценты, острой гипоксии плода, при кровотечении из родовых путей, при угрозе жизни матери. Состояние женщины стабилизируют до родов. Если возможно, роды проходят естественным путем, если нет, делают кесарево сечение.
 Женщинам с преэклампсией часто рекомендуют экстренное кесарево сечение. Фото: Nasimi / Depositphotos
Женщинам с преэклампсией часто рекомендуют экстренное кесарево сечение. Фото: Nasimi / Depositphotos
Срок беременности, на котором возникла преэклампсия, влияет на тактику лечения:
- до 22-24 недель — считается, что беременность угрожает жизни женщины, и ее прекращают;
- от 25 до 33 недель — беременность сохраняют, если не развивается неконтролируемая артериальная гипертензия, нет опасности для матери или ребенка;
- после 33-34 недель — подготовка к родам и родоразрешение (кесарево сечение).
В каждом случае решение о родоразрешении, сохранении или прерывании беременности должен принимать врач с учетом предполагаемых рисков, динамики состояния матери и плода.
При тяжелой преэклампсии женщине может потребоваться экстренная помощь с госпитализацией в палату интенсивной терапии или реанимации. В течение суток после родов необходимо наблюдение в палате интенсивной терапии. В восстановительный период нужно контролировать содержание белка в моче, показатели функции печени, артериальное давление. Если оно остается высоким спустя шесть недель после родов, нужна консультация терапевта или кардиолога. Кроме этого женщине, пережившей преэклампсию, может быть назначено МРТ головного мозга.
Применение дексаметазона
При тяжелой преэклампсии, развивающейся на сроке до 34 недель, возникает риск преждевременных родов. Для плода это опасно развитием РДС (респираторный дистресс-синдром) — тяжелого дыхательного расстройства, которое возникает в связи с незрелостью легких новорожденного. Для профилактики РДС у ребенка женщине могут быть рекомендованы инъекции дексаметазона, глюкокортикостероида, который ускоряет развитие тканей легких у плода⁵. Терапию желательно закончить как минимум за 48 часов до родов.
Наблюдение после родов
Преэклампсия проходит после завершения беременности, но для женщины сохраняется повышенный риск сердечно-сосудистых заболеваний. После родов в течение нескольких недель нужно измерять артериальное давление. Пока оно не нормализуется, может требоваться прием антигипертензивных препаратов. Если артериальное давление остается высоким спустя 12 недель, нужно обратиться к терапевту или кардиологу для лечения гипертонии.
ХГЧ и тест на беременность
Молекула хорионического гонадотропина (ХГЧ) состоит из двух частей-субъединиц:α и β. α -фрагмент полностью идентичен таким же элементам других половых гормонов и постоянно присутствует в организме женщины. β-ХГЧ вырабатывается клетками плаценты, у мужчин и небеременных женщин уровень гормона находится в пределах от 0 до 5 мЕд/мл. Содержание его после имплантации зародыша постепенно растет, уже через 6-8 дней после оплодотворения β-ХГЧ определяется в крови женщины, а через 10-14 -в моче.
Экспресс-системы для диагностики беременности основаны на химической реакции с β-ХГЧ. При положительном результате в «окошке» отображается две полоски, знак «плюс» или количество недель.
Тесты на беременность различаются и по своей чувствительности — той минимальной концентрации ХГЧ в моче, которая взаимодействует с реактивом и может быть определена невооруженным взглядом. Информация об этом указана на упаковке в виде маркировки: 10, 15, 25. 30 мЕд/мл. Самое низкое значение – признак высокой чувствительности теста, концентрация реактива позволяет предположить беременность еще за несколько дней до менструации.
Ложноположительные результаты встречаются в 1-2% случаев. Ложноотрицательный тест, даже «настроенный» на низкий уровень ХГЧ, не всегда говорит об отсутствии беременности. Чтобы результат был более точным, следует дождаться первого дня задержки менструаций. Если «критические дни» не наступили в срок, причиной может стать простое изменение продолжительности цикла из-за стресса, болезни, авиаперелета. Отрицательный тест может указать на отсутствие беременности или внематочную локализацию зародыша.
В норме содержание ХГЧ в крови удваивается каждые 2 дня, более медленная динамика может сигнализировать о неразвивающейся (так называемой «замершей») или трубной беременности. А более быстрый рост концентрации – о многоплодной.
Для оценки динамики прироста используют анализ крови. В таблице ниже представлены средние значения ХГЧ по неделям.
Срок беременности (от момента зачатия), в неделях | Значение ХГЧ, в мЕд/мл |
1-2 недели | 25-155 |
2-3 недели | 100-4880 |
3-4 недели | 1100-31000 |
4—5 недель | 2600—82200 |
Это обследование назначают только при наличии показаний. Причинами повышения уровня ХГЧ относительно нормативных значений при беременности могут быть:
- ранний токсикоз;
- сахарный диабет;
- несоответствие реального и установленного сроков беременности;
- генетические аномалии у плода;
- прием некоторых препаратов.
Симптомы внематочной беременности
Симптомы внематочной беременности на ранних сроках практически не отличаются от признаков физиологической беременности. Типичными проявлениями при этом являются:
- Повышение базальной температуры.
- Задержка менструации.
- Нагрубание, болезненность молочных желез.
- Тошнота, рвота, отсутствие аппетита.
- Общая слабость и бледность, снижение работоспособности и другие симптомы анемии.
Симптомы, указывающие на развитие патологической беременности, чаще всего возникают между 4 и 12 неделями со дня последней менструации. Они включают в себя:
- Схваткообразную, тупую или тянущую боль внизу живота, зачастую – только с одной стороны.
- Периодические кровянистые выделения из половых путей вне периода менструации.
- Дискомфорт или боль во время мочеиспускания и дефекации, диарею.
- Боль во время полового акта.
При прервавшейся внематочной беременности наблюдаются следующие симптомы:
- Резкая, острая боль в нижних отделах живота, которая может иррадиировать («отдавать») в поясницу, ноги, плечо.
- Обильное кровотечение из половых путей.
- Головокружение, спутанность или утрата сознания.
- Одышка, учащенное сердцебиение, появление холодного липкого пота.
Прервавшаяся внематочная беременность, за счет обильного внутреннего кровотечения, является угрожающим жизни состоянием. Поэтому, при подозрении на ее развитие, необходимо немедленно обратиться в службу экстренной медицинской помощи.
Как отличить кровянистые выделения при внематочной беременности от месячных?
Иногда после наступления нормально развивающейся беременности у женщины могут продолжать идти месячные. Возможно это и в случае внематочной беременности, если оплодотворение случилось в конце второй половины цикла и яйцеклетка не успела имплантироваться до начала менструации по сроку. Еще одна причина месячных – нарушения цикла и срока овуляции.
Менструальные выделения визуально отличаются от выделений, вызванных внематочной беременностью. Последние, как правило, гораздо темнее (от бордового до почти черного), гуще по консистенции, идут неравномерно, могут сопровождаться сильной болью в животе и головокружением.
Когда еще могут возникать кровянистые выделения на ранних сроках беременности?
Кровянистые выделения на ранних сроках беременности могут быть признаком разных заболеваний и состояний. Наиболее частыми патологическими причинами появления выделений по типу месячных, помимо внематочной беременности, являются:
- Самопроизвольный аборт.
- Имплантационное кровотечение.
- Замершая беременность.
- Пузырный занос.
- Незначительные кровянистые выделения на ранних сроках могут встречаться также и при физиологической беременности (красная беременность).
Причины отсутствия признаков беременности
Относительно беременности, при которой нет никаких признаков, было предложено немало теорий. Ни одна из них в полной мере не объясняет причин, почему гестация протекает без симптомов.
Предпосылками к незаметному вынашиванию малыша являются:
- Нерегулярный менструальный цикл – наиболее распространенная причина бессимптомной гестации. Женщины привыкают к нарушению и принимают длительно отсутствующие менструации за последствия переутомления, приема лекарств или гормонального сбоя.
- «Омывание плода» – явление, встречающееся примерно у 30% беременных. Представляет собой скудное кратковременное кровотечение, возникающее в день начала менструаций, а потому ошибочно принимаемое женщинами за месячные. Возникает вследствие образования новых сосудов, необходимых для питания плода, или, что случается реже, отслойки плаценты.
- Комплекция беременной. Живот может быть незаметен у полных и миниатюрных пациенток. Первые принимают увеличение объема талии за простую прибавку в весе. У вторых малыши, как правило, приобретают ту же комплекцию, что и приводит к незначительному увеличению живота.

- Прикрепление плодного яйца к задней стенке матки, из-за чего плод растет «внутрь» брюшной полости. Живот может быть совсем незаметен, если женщина обладает хорошо тренированным прессом. В этом случае мышцы являются каркасом, не дающим плоду выпирать за пределы живота.
- Патологии. Маловодие и гипотрофия плода – распространенные причины беременности без симптомов. Недостаточное количество околоплодных вод и проблемы с внутриутробным развитием приводят к недоношенности и возникновению у малыша различных пороков, поэтому беременным нужно регулярно проходить осмотры у гинеколога.
- Неопытность, из-за которой женщины принимают беременность без признаков за расстройство пищеварения. Такое явление распространено среди пациенток, носящих первенцев и принимающих шевеления малышей за урчание и повышенное газообразование в кишечнике.
Что делать, если нет характерных симптомов и вы думаете, что беременны?
При любых подозрениях, обратитесь к гинекологу. Он сделает анализ на хорионический гонадотропин и УЗИ матки. Ультразвук однозначно обнаружит скрытую беременность, даже если она протекает без симптомов. Чем раньше вы это сделаете,тем больше вариантов прервать нежелательную беременность у вас будет.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Беременность: с чего все начинается
Длится беременность 40 недель, или 280 суток, с последнего дня месячных. У большинства женщин менструальный цикл составляет 28 дней. Однако границы нормы простираются от 21 до 35 дней у взрослых женщин.
Между 11-м и 21-м днями каждого менструального цикла в женском организме идет процесс овуляции, который потенциально может привести к беременности. В период овуляции яйцеклетка, выделяемая яичником, движется по фаллопиевой трубе в направлении матки. В это же время эндометрий (слизистая поверхность) матки готовится к тому, чтобы принять и поддержать будущую беременность: он утолщается, растет его кровоснабжение.
В такой готовности матка будет пребывать еще около 14 дней. Если яйцеклетка не встретилась со сперматозоидом, она в одиночестве продолжает свой путь к матке. В отсутствие оплодотворенного яйца матка избавляется от лишнего слоя эндометрия вместе с яйцеклеткой, и начинается менструация.
Если яйцеклетка и сперматозоид встречаются и сливаются, наступает беременность.
Несмотря на то, что яйцеклетка уже оплодотворена, пройдет еще несколько дней, прежде чем домашний тест на беременность сможет показать положительный результат. Это зависит от гормона ХГЧ (хорионический гонадотропин человека), вырабатываемого плодным яйцом.
Гормон ХГЧ сообщает яичнику, что оплодотворение совершилось, и поддерживает приток крови к слизистой оболочке матки, чтобы плодное яйцо продолжало свое развитие.
Наличие в моче или крови гормона ХГЧ прямо свидетельствует о том, что беременность началась. Подтвердить это на самой начальной стадии могут анализы мочи (домашний тест на беременность) и крови (из вены, лабораторный).
После установления факта беременности и вам самим, и уж тем более вашему доктору необходимо установить ее срок. Как это делается?
Токсикозы
Токсикозы возникают в первой половине срока и проявляются диспепсическими расстройствами и нарушениями всех видов обмена.
Почти в 90% случаев ранние токсикозы первой половины беременности проявляются тошнотой и рвотой. Если беременность протекает нормально, то тошнота или рвота могут возникнуть не более 2-3 раз в течение утра, чаще на голодный желудок. Эти расстройства не требуют лечения и после 12-13 недель должны пройти сами по себе.
Токсикозом считается состояние, при котором тошнота и рвота возникают в любое время суток, независимо от приемов пищи, сопровождаются снижением аппетита, истощением, слабостью и потерей веса.