Применение во время беременности
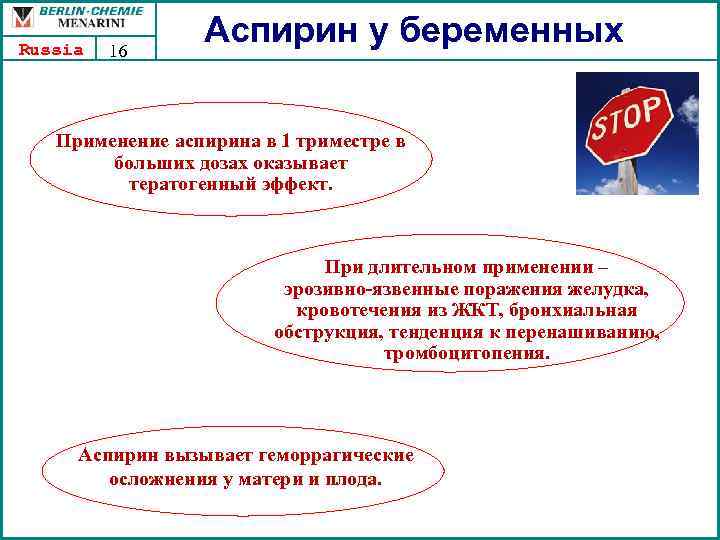
Во время приема Аспирина следует соблюдать особую осторожность, не говоря уже о том, что его категорически запрещено принимать без рекомендации врача. Это связано с тем, что даже при малейшем превышении дозы ацетилсалициловая кислота начинает оказывать неблагоприятные эффекты на плод
Такая опасность особенно велика в первом триместре беременности, поскольку аспирин может вызвать у ребенка:
- расщепление верхней губы и твердого неба;
- врожденное нарушение строения позвоночника и спинного мозга – spina bifida;
- анофтальмию, или отсутствие глазного яблока;
- пороки сердца, и другие врожденные патологии.
Во избежание развития этих осложнений Аспирин при беременности на ранних сроках назначается только в низких дозах.

Почему врачи против назначения Аспирина на поздних сроках беременности? Данный препарат может проникать через маточно-плацентарный барьер, поэтому с 10-12 недели его можно принимать только в том случае, если это действительно необходимо: например, если будущая мама страдает варикозом ног, или у нее диагностирован антифосфолипидный синдром.
На поздних сроках Аспирин при неправильном применении может привести к:
- кровотечениям у матери;
- кровоизлиянию во внутренние органы, в том числе в головной мозг;
- поражению слизистой оболочки желудка;
- серьезному повреждению печени плода, и другим осложнениям.
Можно ли Глицин при беременности?
Препарат содержит природный компонент — аминоуксусную кислоту. Она снижает нервную возбудимость, устраняет раздражительность, апатию и плаксивость.
Поскольку в состав Глицина не входят агрессивные вещества, его без опаски назначают беременным женщинам. Лекарство стабилизирует эмоциональное состояние, облегчает симптомы вегетососудистой дистонии, нормализует сон, снимает мышечный тонус
Тем не менее, необходима осторожность, особенно в первом триместре, и наблюдение врача
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники “Поликлиника+1”, дерматовенерологом, урологом, микологом
Малашенко Владимиром Александровичем
Список разрешенных препаратов
- Препараты, содержащие парацетамол, снижают температуру и болевые ощущения, а также способствуют стиханию воспалительных процессов. Основная часть покидает организм спустя пару часов после приема.
- Препараты на основе ибупрофена работают при зубной боли, неприятных ощущениях в суставах и мышцах. Свечи и таблетки снимают температуру и помогают справиться с симптомами ОРВИ. При применении лекарственных средств в молоко попадает менее одного процента действующего вещества – это совершенно безопасно для младенца.
- Из спазмолитиков, то есть препаратов, расслабляющих гладкую мускулатуру и снимающих спазмы, при грудном вскармливании разрешена но-шпа. Препарат устраняет неприятные ощущения в кишечнике, может быть использован при спазмах в желудке или почечной колике.
- Если кормящей маме нужно полечить кариес или удалить зуб, для обезболивания этих процессов можно использовать инъекции ультракаина или лидокаина. Они быстро обеспечивают обезболивающий эффект и после этого так же быстро выводятся из организма.
- При особо сильном болевом синдроме допускается прием «Кеторола» (он же известен под названиями «Кетанов» и «Кетальгин»). Это нестероидное противовоспалительное средство быстро дает обезболивающий эффект. Применяется при мигренях и менструальных болях. Через два часа после приема попадает в грудное молоко, однако его концентрация настолько мала, что даже американские и европейские медики допускают прием «Кеторола» кормящими матерями.
- Диклофенак. Если боль появилась вследствие ушиба, растяжения или другой «спортивной» травмы, врачи предлагают использовать специальные противовоспалительные обезболивающие мази. Вещество никак не влияет на качество и количество молока, быстро выводится из организма. Диклофенак противопоказан людям с высоким артериальным давлением или язвенной болезнью.
Какими эффектами обладает аспирин?
Действующее вещество аспирина — ацетилсалициловая кислота. К ее основным эффектам относят: анальгезирующий (обезболивающий), противовоспалительный, жаропонижающий и антиагрегационный (кроверазжижающий). Причем изначально были известны только первые три свойства препарата.
Аспирин в дозировке 500 мг — неотъемлемый компонент домашней аптечки, решающий вопросы повышенной температуры, воспаления и болевого синдрома любой локализации.
Со временем выявили еще одно важное действие ацетилсалициловой кислоты — снижение свертываемости крови. Но для проявления данного эффекта использовалась суточная дозировка в 75–150 мг
Лечение горла и насморка при беременности
Если однажды вы обнаруживаете, что у вас болит горло и появился насморк, это особенно неприятно, поскольку это первые признаки простуды. Нужно помнить, что во время беременности многие традиционные средства для лечения заболевания становятся противопоказаны. Например, запрещается:
- прием витамина С в повышенных дозах;
- любые лекарства на спиртовой основе;
- да и в принципе большинство медикаментозных средств, особенно это касается жаропонижающих, за исключением парацетамола.
Даже привычные прогревающие процедуры следует проводить с оглядкой на свое положение, предварительно посоветовавшись с врачом. Если состояние сопровождается температурой, все прогревания строго противопоказаны.
Что можно беременным от горла и насморка:
- спрей для промывания носа, который можно применять беременным, например Аквалор;
- обильное теплое питье, желательно морсы, чаи, компоты, отвары шиповника;
- точечное прогревание носа разогретой солью или яйцом;
- теплое молоко с медом;
- ингаляции (по совету врача);
- держать ноги в тепле (шерстяные носки — ваш лучший друг);
- регулярные проветривания (в это время самой нужно находиться в другом помещении);
- во всех комнатах разложить мелко порезанный лук и чеснок;
- горло можно полоскать отварами календулы, ромашки, эвкалипта, шалфея — делать это каждые два часа. Можно по очереди с соляными растворами, например средством Аквалор горло;
Опасность ОРВИ при беременности
Опасно ли ОРВИ при беременности? Как может простуда повлиять на развитие плода? Вот два вопроса, которые интересуют женщин больше всего.
В Венгрии более 15 лет проводилось масштабное исследование, в процессе которого женщин условно делили на 2 группы. В первую входили беременные, которые перенесли ОРВИ во время беременности, а во вторую – те, кому удалось избежать болезни. По результатам исследования риск появления пороков развития плода в первой группе был выше лишь на 2%. В итоге исследователи пришли к выводу, что вирус ОРВИ не несет серьезных угроз для внутриутробного развития плода.
Рассмотрим различные факторы, сопутствующие болезни, которые чаще всего вызывают опасения у беременных и их родственников:
- Воздействие вируса при беременности. Вирус ОРВИ не агрессивен в отношении плода и крайне редко вызывает пороки развития плода или нарушение формирования плаценты. Простудные болезни не приводят к прерыванию здоровой беременности. Выкидыш на ранних сроках после перенесенного ОРВИ возможен лишь в том случае, если беременность изначально была патологической.
- Воздействие высокой температуры при беременности. Опасность представляет температура выше 38,5 градусов. Причем важна не причина повышения температуры, а ее значения. В связи с этим беременным рекомендовано сбивать температуру, если она поднимается выше 38.
- Интоксикация организма при ОРВИ у беременных. В результате деятельности вируса выделяются вредные вещества, вызывающие интоксикацию. Однако если у женщины нормально функционируют печень и почки, то ее кровь хорошо очищается от токсинов. Это сводит к минимуму их воздействие на плод. Для снижения интоксикации рекомендовано пить больше жидкости (1,5-2 литра/сутки).
- Уменьшение поступления кислорода. Заложенность носа действительно приводит к тому, что в кровь поступает меньше кислорода. Однако если это состояние не продлится дольше 5-ти дней, то риск развития гипоксии минимальный. Для облегчения дыхания врачи рекомендуют промывать нос солевым или физиологическим раствором каждые 1-2 часа. Это задерживает развитие вирусов, предотвращает заселение слизистой бактериями и не дает слизи загустевать.
- Кашель при беременности. Бытует ошибочное мнение, что напряжение брюшной стенки при кашле может вызвать прерывание беременности и плохо повлиять на состояние плода или плаценты. На самом деле ребенок в матке не страдает во время кашля. Опасность появляется в том случае, если на фоне ОРВИ возникает бактериальное поражение бронхов (бронхит) или легких (пневмония). В этом случае безопаснее принимать антибиотики, разрешенные врачом на данном этапе беременности, чем лечить болезнь самостоятельно.
- Частые ОРВИ при беременности. Работа в детских и медицинских учреждениях или в торговле сопровождается контактом с большим количеством людей, среди которых бывают и больные. Это приводит к частым заражениям и болезням. Они не несут значительной опасности для ребенка, если заболевания протекали не с высокой температурой. Риск развития осложнений значительно снижается, если беременная лечится дома, а не переносит болезнь на ногах.
ОРВИ при беременности не представляет серьезной опасности. К сожалению, это нельзя сказать о вирусе гриппа. В том случае, если есть подозрение, что у беременной грипп, стоит без промедления обратиться к врачу. Он назначит комплексное лечение, которое защитит ребенка от вредного воздействия.
Отличить грипп от ОРВИ можно по его проявлениям. При гриппе первым симптомом болезни становится высокая температура, которая сопровождается головной и мышечной болью, слабостью и ломотой в теле. Насморк, кашель и боль в горле появляются на 2-3 сутки болезни.
Диагностика преэклампсии
У вас есть преэклампсия, если у вас высокое кровяное давление и хотя бы один из следующих признаков:
Слишком много белка в моче
Недостаточно тромбоцитов в крови
Высокий уровень химических веществ, связанных с почками, в крови
Высокий уровень химических веществ, связанных с печенью, в крови
Жидкость в легких
Появившаяся головная боль, которая не проходит после приема лекарств
Чтобы подтвердить диагноз, врач может назначить вам анализы, в том числе:
Анализы крови для проверки тромбоцитов и поиска химических веществ в почках или печени.
Анализы мочи для измерения белков
УЗИ, нестрессовые тесты или биофизические профили, чтобы увидеть, как растет ваш ребенок
Зачем Аспирин беременным?
На всем протяжении вынашивания ребенка организм женщины испытывает существенные гормональные перегрузки, а половые гормоны напрямую влияют на вязкость крови. Более того, растущая матка механически сдавливает крупные кровеносные сосуды, что вызывает застой крови в ногах. Оба фактора предрасполагают к развитию периферической венозной недостаточности и тромбоза.
Редкой, но крайне опасной ситуацией у беременных женщин является антифосфолипидный синдром – аутоиммунная патология, сопровождающаяся множественным образованием тромбов в просвете кровеносных сосудов. Данное заболевание представляет непосредственную угрозу здоровью и жизни как женщины, так и ее ребенка, и наилучшее средство профилактики возможных осложнений – терапия, направленная на разжижение крови.
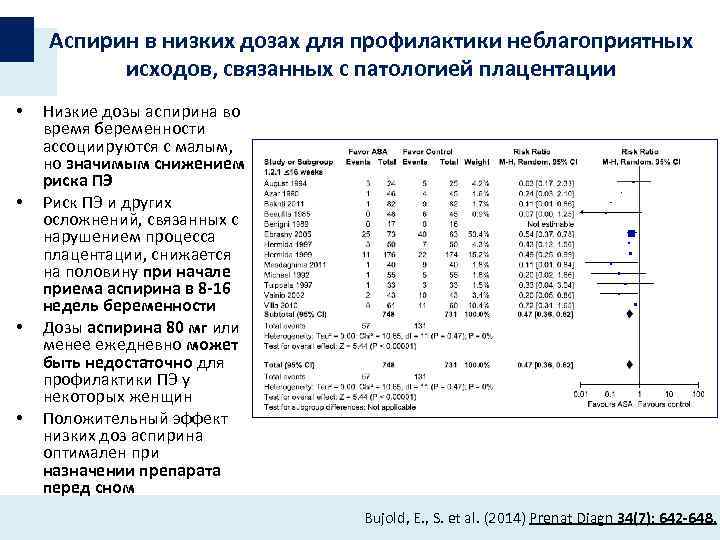
Для чего назначают Аспирин при беременности? Чтобы уменьшить вязкость крови и предотвратить тромбообразование. Это помогает избежать не только таких опасных осложнений, как инфаркт миокарда, инсульт и тромбоэмболия легочной артерии. Аспирин косвенно улучшает кровообращение в маточно-плацентарном кругу, благодаря чему малыш получает больше кислорода.
«Аспирин» и алкоголь: совместимость
«Аспирин» нельзя сочетать с употреблением спиртных напитков, и на то существует ряд причин. Как и любое лекарственное средство, ацетилсалициловая кислота оказывает определенную нагрузку на печень. Алкоголь усиливает гепатотоксичность салицилатов, ввиду чего нагрузка становится еще выше. Другим поводом отказаться от комбинации «Аспирина» со спиртным служит риск желудочных кровотечений, причем даже у людей без предрасположенности. В свою очередь, этиловый спирт может снижать терапевтическое действие НПВС. По этим и другим причинам врачи категорически не рекомендуют пить спиртные напитки одновременно с приемом «Аспирина» и аналогов.
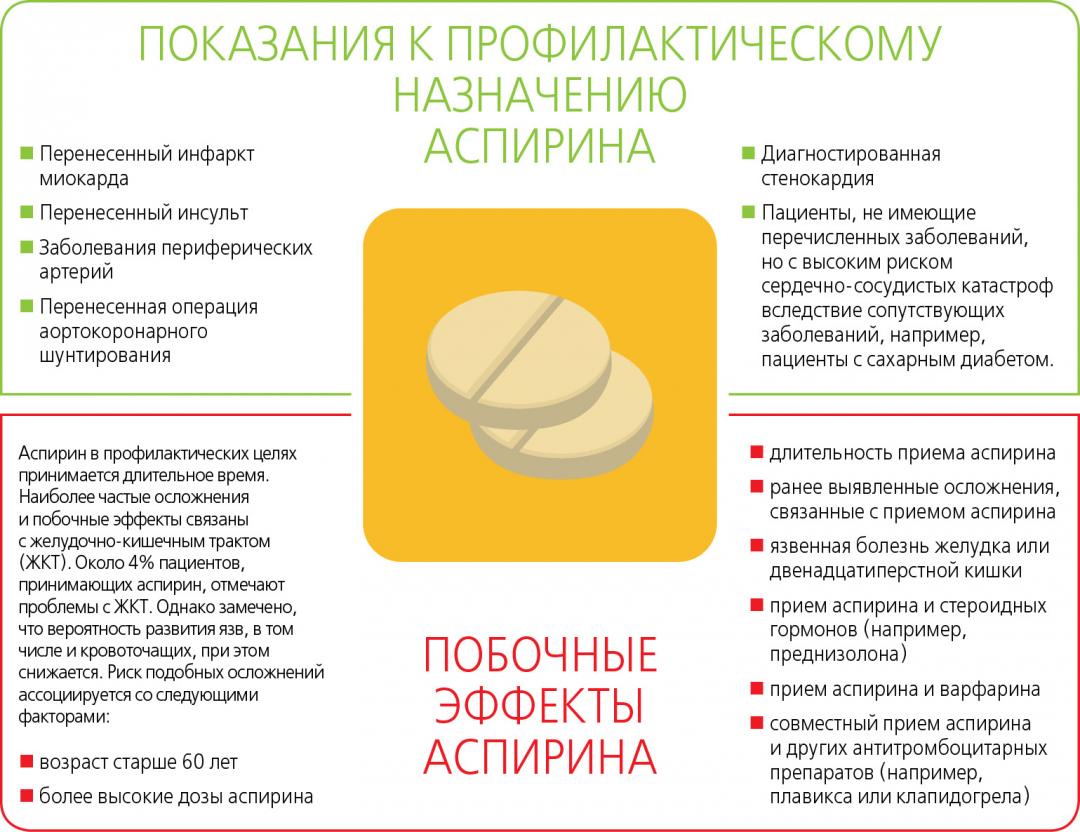
Кому показан прием аспирина
- Пациентам, у которых в анамнезе уже имеется инфаркт или инсульт. У таких людей угроза повторной ситуации увеличивается в 8 раз. АСК помогает предотвратить возникновение новой сердечно-сосудистой катастрофы.
- Больным при стенокардии, со стентом или после аортокоронарного шунтирования.
- Пациентам с мерцательной аритмией, патологиями сердечных клапанов – в этих случаях средство назначается не часто, если отсутствует возможность подобрать более действенный препарат.
- Людям в возрасте 50-69 лет с целью предотвращения патологий ССС, если существует высокий риск их развития. При подсчете риска учитываются такие факторы, как пол, возраст, уровень холестерина, наличие вредных привычек.

Если же серьезных показаний не наблюдается, из-за достаточно высокого риска кровотечений, людям до 50 и старше 70 лет принимать аспирин не рекомендуется. Тем, кому профилактическое лечение все же требуется, но прием АСК оказывается неоправданно опасным, врач предложит другие варианты профилактики.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Инструкция по применению АЦЕТИЛСАЛИЦИЛОВАЯ КИСЛОТА (ACETYLSALICYLIC ACID)

Таблетки белого цвета, слегка мраморные, с характерным запахом, плоскоцилиндрические, с риской, фаской.
| 1 таб. | |
| ацетилсалициловая кислота | 500 мг |
Вспомогательные вещества: крахмал картофельный, лимонная кислота пищевая, тальк, стеариновая кислота, кремния диоксид коллоидный.
10 шт. — упаковки безъячейковые контурные (1) — пачки картонные.10 шт. — упаковки ячейковые контурные (1) — пачки картонные.10 шт. — упаковки ячейковые контурные (2) — пачки картонные.10 шт. — упаковки ячейковые контурные (3) — пачки картонные.10 шт. — упаковки ячейковые контурные (5) — пачки картонные.10 шт. — упаковки ячейковые контурные (300) для стационаров — коробки картонные.10 шт. — упаковки безъячейковые контурные (390) для стационаров — коробки картонные.
Описание лекарственного препарата АЦЕТИЛСАЛИЦИЛОВАЯ КИСЛОТА создано в 2012 году на основании инструкции, размещенной на официальном сайте Минздрава РБ. Дата обновления: 03.07.2013 г.
Опасен ли насморк при беременности?
Сам по себе ринит для женщин в особом положении редко несет угрозу. Как уже отмечалось выше, это нормальное состояние. Однако насморк может сигнализировать о другой, скрытой угрозе, поэтому следует немедленно выяснить его причину.
Первая неочевидная опасность в том, что лечение насморка при беременности не может производиться теми же средствами, что и в обычном положении. Большинство медикаментозных препаратов крайне негативно сказываются на развитии плода, особенно это касается ранних сроков. Следовательно, беременным необходимо подбирать специальные, безопасные препараты для лечения.
Второй важный момент заключается в том, что насморк может быть симптомом какого-то более масштабного заболевания, а вирусная или бактериальная инфекция станут серьезной угрозой для будущего ребенка. Особенно опасны сильный насморк и температура при беременности. Поэтому женщинам не следует игнорировать этот симптом и захватить болезнь в самом начале, когда вылечить ее гораздо проще.
Еще одним аргументом в пользу немедленного обращения к врачу, если у вас появился насморк при беременности на ранних сроках, становится то, что заложенный нос при беременности лишает кислорода не только саму беременную, но и ребенка, что также не может не сказаться на его развитии. В особенно тяжелых случаях недостаток кислорода может привести к недоразвитию нервной ткани и умственной отсталости.
В остальном рекомендации лечения при ОРВИ одинаковы
– терапия, направленная на облегчение симптомов ОРВИ – прием обезболивающих и жаропонижающих,- при необходимости — сильном отёке слизистой носа — сосудосуживающие капли (не более 5 дней),- обильное питье для детоксикации, соблюдения постельного режима.
Для снижения температуры, а также уменьшения мышечной, головной и суставной боли рекомендованы препараты, обладающие жаропонижающим и обезболивающим эффектами, среди которых выделяют парацетамол и некоторые средства класса нестероидных противовоспалительных препаратов (НПВП).
Согласно и российским, и зарубежным рекомендациям, приём обезболивающих и жаропонижающих нужен при повышении температуры выше 38,5°С, сильной суставной и мышечной боли. Впрочем, симптоматическая терапия рекомендована в случае тяжело переносимых симптомов интоксикации и при невысоких значениях температуры тела.
Нестероидные противовоспалительные препараты подавляют болевые рецепторы, уменьшают интенсивность воспаления, расширяют кровеносные сосуды и увеличивают их проницаемость. Тем самым интенсивность симптомов ОРВИ уменьшается. Аспирин – единственный представитель этой группы препаратов, способный уничтожать ферменты, вызывающие боль, что приводит к стойкому продолжительному эффекту.
В исследовании сравнивали анальгетическую эффективность парацетамола и аспирина людей после удаления третьего моляра. Для оценки интенсивности боли использовали визуальную аналоговую шкалу. В результате было установлено, что аспирин в дозировке 900 мг значительно превосходит парацетамол в дозировке 1000 мг по выраженности анальгетического эффекта.
Другое сравнительное исследование по изучению анальгетического эффекта аспирина и парацетамола на зубную боль (204 пациента получали парацетамол, 204-аспирин, 102 -плацебо) и боль в горле, вызванную ОРВИ (71 пациент получал аспирин, 70 – парацетамол, 36 – плацебо) продемонстрировало сопоставимые результаты эффективности, статистически значимо отличные от плацебо, что позволило рекомендовать к применению в качестве анальгетиков оба исследуемых препарата.
Изучалось и эффективность аспирина для купирования симптомов ОРВИ в сравнении с другими лекарствами — парацетамолом, ибупрофеном, а также плацебо. Препараты применялись в эквивалентных дозах. Практически все включенные в анализ исследования, являлись двойными слепыми плацебо-контролируемыми. Было установлено, что эффективность аспирина во всех случаях превосходила плацебо и не уступала эффективности других препаратов. Ни в одном исследовании не было выявлено серьёзных нежелательных явлений со стороны желудочно-кишечного тракта, связанных с приёмом аспирина.
Применение парацетамола включено в клинические рекомендации терапии при повышенной температуре. Однако парацетамол не обладает противовоспалительным действием, а только жаропонижающим и анальгезирующим.
Запрещенные препараты
Все эти таблетки почти наверняка есть в вашей аптечке. Но они строго запрещены женщинам, кормящим грудью. В этот список попали:
- Анальгин. В большинстве стран этот препарат в принципе запрещен к применению (не только кормящими женщинами), так как содержит вещество, провоцирующее развитие агранулоцитоза. При попадании в грудное молоко крайне негативно сказывается на работе почек и кровеносной системы младенца. Анальгин входит в состав «Баралгина», «Темпалгина», «Спазмалгона», «Пенталгина», «Спазгана». Разрешен к применению только в самых крайних случаях, при высоких температурах, которые не сбиваются другими лекарствами. Тогда делается внутримышечная инъекция анальгина с димедролом и папаверином. Однако такие радикальные методы может назначать только врач!
- «Нимесил» («Найз», «Нимид» и другие препараты на основе нимесулида). Оказывает практически мгновенное обезболивающее действие. Но из-за отсутствия достаточного количества клинических исследований запрещен для приема беременным и кормящим женщинам, а также детям до 12 лет.
- Ацетилсалициловая кислота (аспирин и цитрамон). Негативно сказывается на работе желудочно-кишечного тракта грудничка, способствует нарушению работы почек и системы кроветворения.
Это важно!
Как видите, разрешенных препаратов гораздо больше, чем запрещенных. Так что страдать от боли, боясь навредить ребенку единственной обезболивающей таблеткой или инъекцией, не стоит. Конечно же, злоупотреблять лекарствами тоже не нужно: при зубной боли нужно посетить стоматолога, при постоянных головных болях — невропатолога, чтобы выяснить их причину и найти способ эффективного лечения.
(92
оценок; рейтинг статьи 4.7)
Когда мы их применяем
- После переноса на фоне стимуляции овуляции для профилактики синдрома гиперстимуляции яичников (если есть риск развития такого осложнения, и по какой-то причине перенос не удалось отложить);
- В случае подготовки эндометрия к беременности на фоне применения заместительной гормональной терапии с большими дозировками эстрогенов (они обладают достаточно опасным побочным эффектом — риском формирования тромбов);
- При привычном невынашивании беременности (потере от 2 беременностей), особенно если при обследовании в крови выявлены антитела к фосфолипидам, волчаночный антикоагулянт, повышенный уровень д-Димера, мутация Лейдена и другие предрасполагающие к нарушению гемостаза факторы.
- Во время беременности обязательно контролируется уровень д-димера, гемостазиограмма и иные факторы, на основании которых принимается решение о продолжении приема препаратов гепарина (иногда их приходится принимать до самых родов).
В каких случаях аспирин противопоказан?
Как и любой другой препарат аспирин имеет противопоказания к назначению. Будущим мамам стоит внимательно изучить список ограничений, так как во время беременности часто обостряются давно забытые хронические заболевания и дебютируют новые патологии.
К абсолютным противопоказаниям относят:
эрозивно-язвенные поражения желудочно-кишечного тракта;
кровотечения любой локализации;
воспалительные заболевания кишечника в фазе обострения (язвенный колит, болезнь Крона);
заболевания крови (гемофилия, геморрагический диатез) и тяжелая тромбоцитопения;
тяжелые заболевания печени и почек;
отмеченная ранее повышенная чувствительность к салицилатам и другим НПВС.
Когда не пить?
Нельзя принимать таблетку на следующий день, если:
- Знаете или подозреваете, что беременны. Если есть задержка менструации или другие симптомы. Необходимо пройти тест на беременность.
- В анамнезе аллергия или гиперчувствительность к ее ингредиентам.
- Есть недавняя история аномальных или вагинальных кровотечений, причину которых еще не выявлена.
- Использовались некоторые из перечисленных в инструкции по применению лекарственных средств, которые могут снизить эффективность экстренной контрацепции.
Многие женщины используют эту форму экстренной контрацепции, не испытывая при этом каких-либо серьезных побочных эффектов.
Возможные побочные эффекты:
- тошнота;
- боль и дискомфорт в животе;
- усталость;
- головная боль;
- головокружение;
- боль в спине или мышцах;
- менструальные изменения;
- болезненность молочных желез;
- перепады настроения;
- рвота.
Если в течение трех часов после приема лекарства началась рвота, немедленно примите еще одну таблетку.
Кроме того, не исключено, что до предполагаемой менструации идет редкое кровотечение средней продолжительностью от двух до четырёх дней. При этом последствия действия таблетки делает его более или менее болезненным, чем обычно.
У большинства женщин менструация начинается на семь дней раньше или позже ожидаемой даты.
Если наблюдается значительная задержка менструации, необходимо пройти тест на беременность.
Методы лечения головной боли
Врачи Клинического института мозга утверждают — головную боль терпеть опасно. При этом состоянии постепенно развивается гипоксия и некроз нервных клеток. Однако, медикаментозные методы не могут быть полностью безвредными — список лекарств, разрешенных при беременности, довольно узкий и исключает сильнодействующие средства. Врачи Клинического института мозга предлагают простой список правил, которые помогут избавиться от легкой головной боли.
- Массаж — один из лучших способов расслабить напряженные мышцы, наладить кровоток и восстановить обменные процессы в тканях. При этом массировать нужно не только точки головы, в которых возникает болезненность. Лучше обратиться к специалисту и пройти общий курс массажа.
- Компрессы — один из способов быстро снять боль. Для этого можно воспользоваться отрезом ткани, смоченным в холодной воде, либо приложить кубики льда. Действие холода не должно быть длительными, достаточно 5—10 минут. Такие компрессы тонизируют сосуды и оказывают обезболивающее действие.
- Обильное питье — лучше выбрать простую воду или зеленый чай. Даже если наблюдается отечность конечностей, это не повод отказываться от употребления жидкости.
- Медикаменты — их необходимо принимать только с разрешения врача. В продаже есть обезболивающие препараты, разрешенные при беременности. К ним относятся производные Парацетамола (Но-Шпа, Эффералган). Аспирин, Анальгин и их аналоги в этот период не рекомендуются.
При появлении легкой головной боли следует выделить время для отдыха. Далее рекомендуется проветрить помещение, избавиться от источников любых резких запахов. Пешая прогулка в комфортном темпе может помочь наладить кровообращение и избавит от головной боли. Дома стоит постараться уснуть — в большинстве случаев дискомфорт исчезает сразу после пробуждения.
Для правильного лечения необходимо пройти полноценную диагностику. Все условия для ее проведения есть в Клиническом институте мозга. Врачи ежегодно принимают огромное количество женщин с жалобами на головные боли во время беременности, вызванные разными причинами.
Когда мы их отменяем
- При кровянистых выделениях из половых путей;
- Перед любым оперативным вмешательством;
- Перед плановым кесаревым сечением или родами не менее чем за 2 дня, чтобы избежать кровотечения.
Я прекрасно знаю, насколько вы грамотны и начитаны. Вы практически в деталях наслышаны о тромбофилиях, мутации Лейдена, повышении уровня д-Димера и прочих (достаточно сложных!) вещах, когда приходится прибегать к вмешательству в процесс гемостаза. И многие девушки, приходя на прием, сами просят назначить Клексан, прочитав на форумах, насколько он полезен и важен. И часто их в этом поддерживают доктора из женских консультаций, которые назначают антикоагулянты, мониторя уровень д-димера на фоне беременности, пугая при этом и без того запуганных женщин возможными осложнениями. Но вот тут хотелось бы малость притормозить ваше рвение. Несмотря на те хвалебные слова препарату, что я написала выше, я прошу вас не применять его без назначений врача и не повышать рекомендуемые дозировки!
Однажды мне довелось присутствовать на очень поучительной лекции врача гематолога, кандидата медицинских наук Виноградовой Марии Алексеевны. Тогда она поделилась несколькими случаями из своей практики, когда неоправданный прием гепаринов только на основании анализа крови на тромбофилии и мониторинга уровня д-Димера привел к тяжелым осложнениям во время беременности: формированию пневмонии из-за внутрилегочного кровотечения, носовых и ушных кровотечений. Все это удалось устранить путем отмены лишних препаратов. Но, по ее словам, борьба с аналогичными ситуациями в ее практике происходит постоянно.
Всегда важно помнить, что у любой медали две стороны. Благоприятный эффект препарат дает лишь тогда, когда правильно подобрана дозировка, и проводится адекватный мониторинг его эффективности
Нет необходимости применять гепариновые препараты в качестве профилактической терапии (за несколько месяцев до протокола, например). С такими случаями мне тоже приходилось сталкиваться, когда женщина применяла Клексан «для подготовки к беременности» в связи с тем, что у нее выявлены несколько форм так называемых тромбофилий. Гепарины действуют, только пока вы их колете. Накопительным эффектом эти лекарства не обладают, поэтому такая подготовка ни к чему кроме потери средств и провоцирования осложнений не приведет.
Дозировка препаратов подбирается индивидуально, исходя из веса пациента и под строгим контролем гемостазиограммы. Длительность приема препарата определяется также индивидуально, в зависимости от показаний — от нескольких дней до нескольких месяцев.
И еще один момент, который важно знать: препараты гепаринов входят в список ОМС и выдаются в программе ЭКО по ОМС бесплатно (правда количество ампул в этом случае ограничено).
Будьте здоровы!