Краснуха
Краснуха – это острое вирусное заболевание, которое поражает эпителий верхних дыхательных путей, регионарные лимфатические узлы и кожу. Возбудитель заболевания – вирус краснухи. Источником заболевания является только больной человек. Передача инфекции осуществляется преимущественно воздушно-капельным путем.
В настоящее время во многих развитых странах краснуха практически устранена. Этого удалось добиться благодаря массовой иммунизации населения.
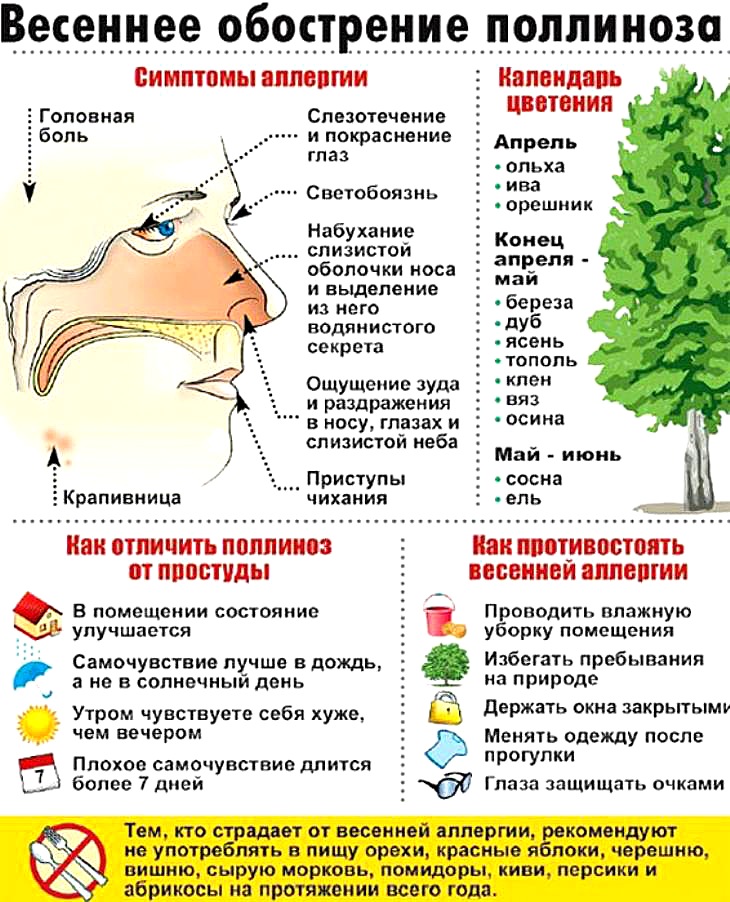
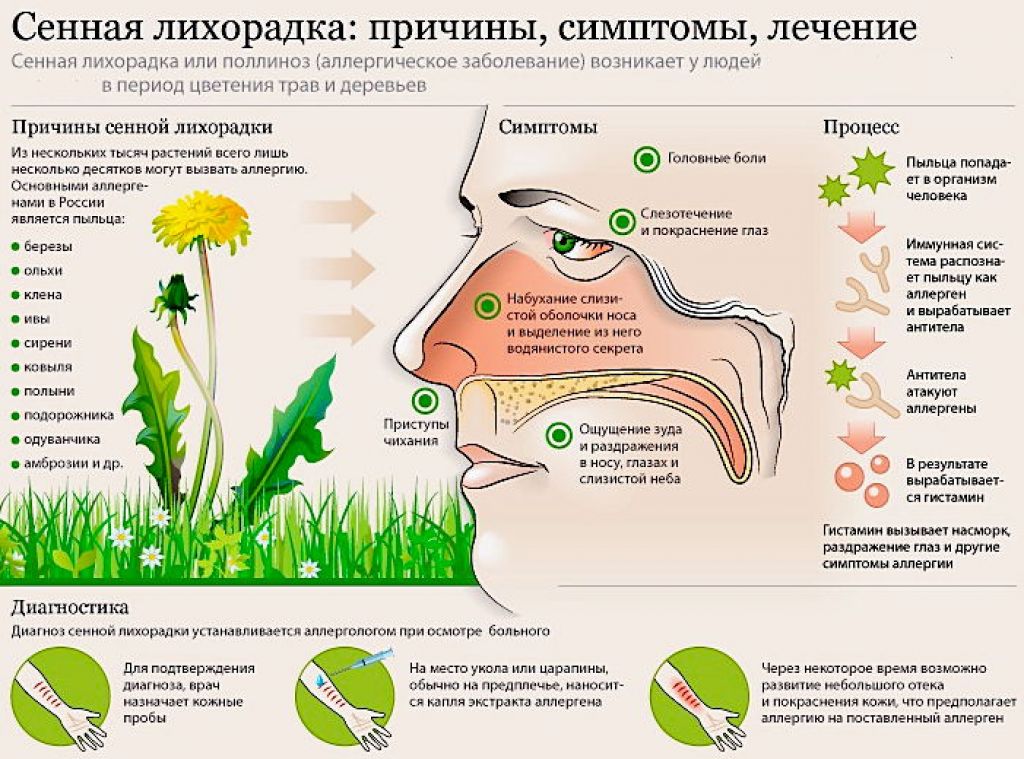
Симптомами заболевания являются:
- мелкая пятнистая сыпь на коже;
- явления интоксикации;
- высыпания на слизистых оболочках;
- поражение верхних дыхательных путей (симптомы фарингита);
- конъюнктивит;
- увеличение лимфатических узлов;
- увеличение печени и селезенки.
Сыпь при краснухе появляется к концу первого дня. Одновременно с ней нарастает выраженность синдрома интоксикации, усиливается воспаление слизистых оболочек. Сыпь локализуется на всем теле за исключением подошв и ладоней. Многие пациенты с краснухой имеют вид «ошпаренного кипятком». Высыпания угасают через 3-4 дня без вторичных проявлений.
Диагностика краснухи основывается на сборе анамнеза и лабораторных методах диагностики.
В настоящее время не существует специфического лечения заболевания, проводится симптоматическая терапия. Обязательно помещение больного в отдельный бокс инфекционного отделения.
Основной способ профилактики краснухи – это вакцинация.
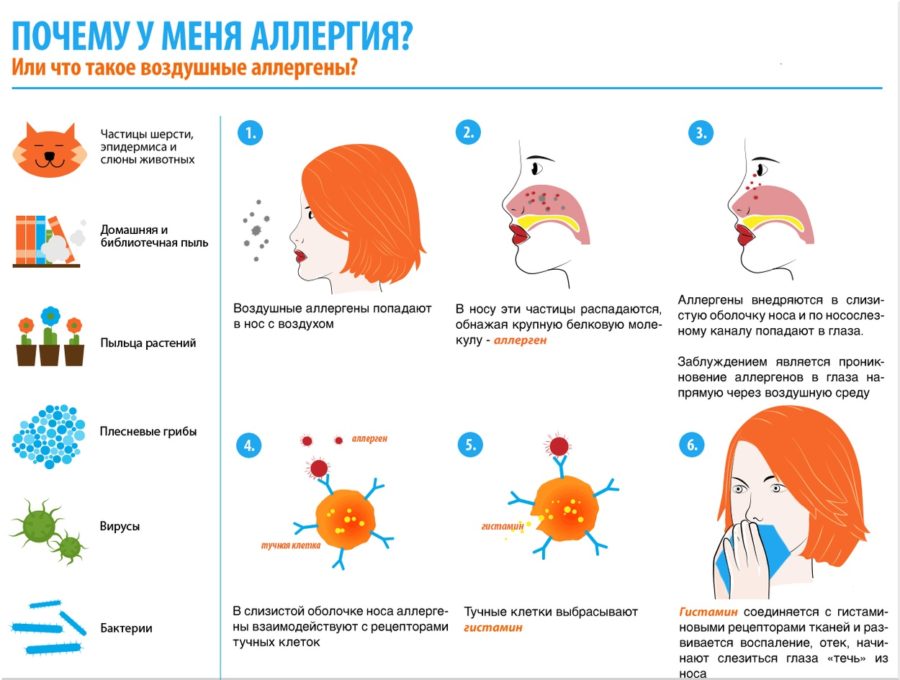
Откуда берётся пыль?
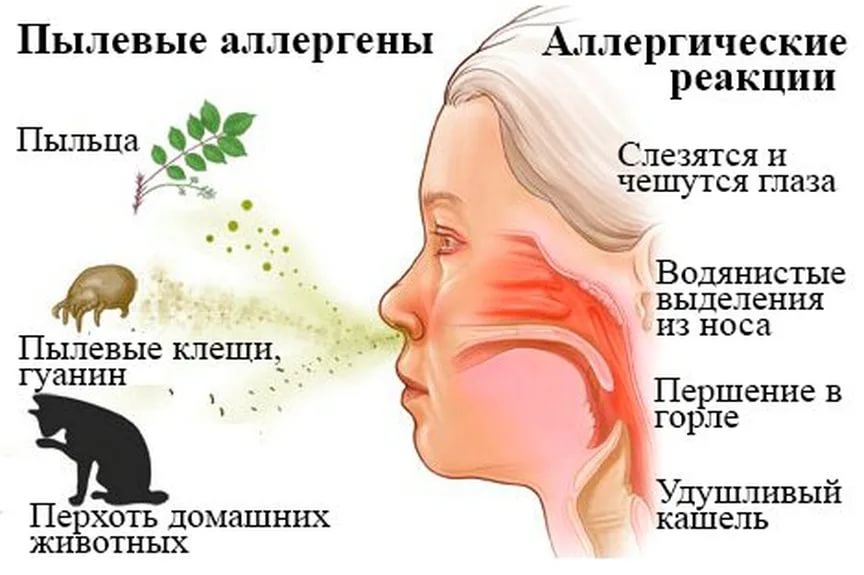
Даже в доме самой педантичной хозяйки, содержащей своё жильё в идеальном порядке, присутствует домашняя пыль. Мало кто знает, но примерно 30% пыли образуется в процессе жизнедеятельности человека — это частички кожи человека и шерсти животных. 70% пыли прилетает в наши дома издалека. Учёные считают, что главные источники пыли на планете — пустыня Сахара и японский вулкан Сакурадзима.
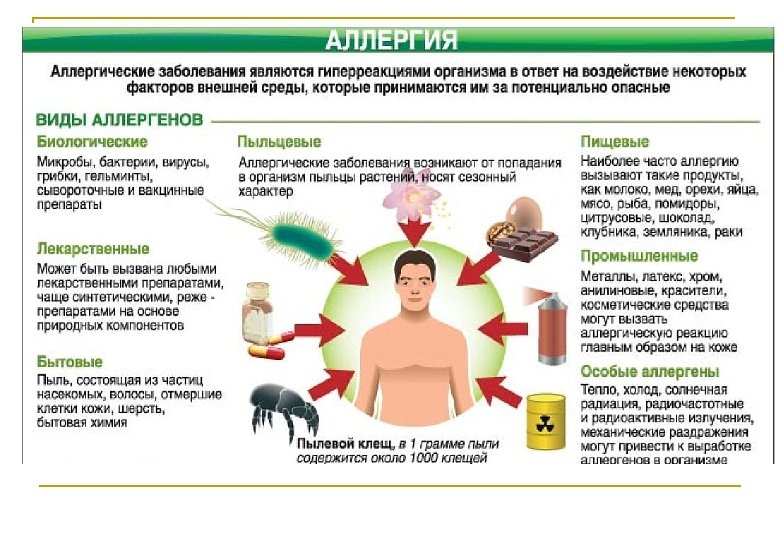
Пыль бывает бытовой, то есть связанной с бытом человека, или производственной. Частицы пыли различаются между собой по составу и происхождению, но вызывают у аллергика одинаковые симптомы на коже и слизистых оболочках.
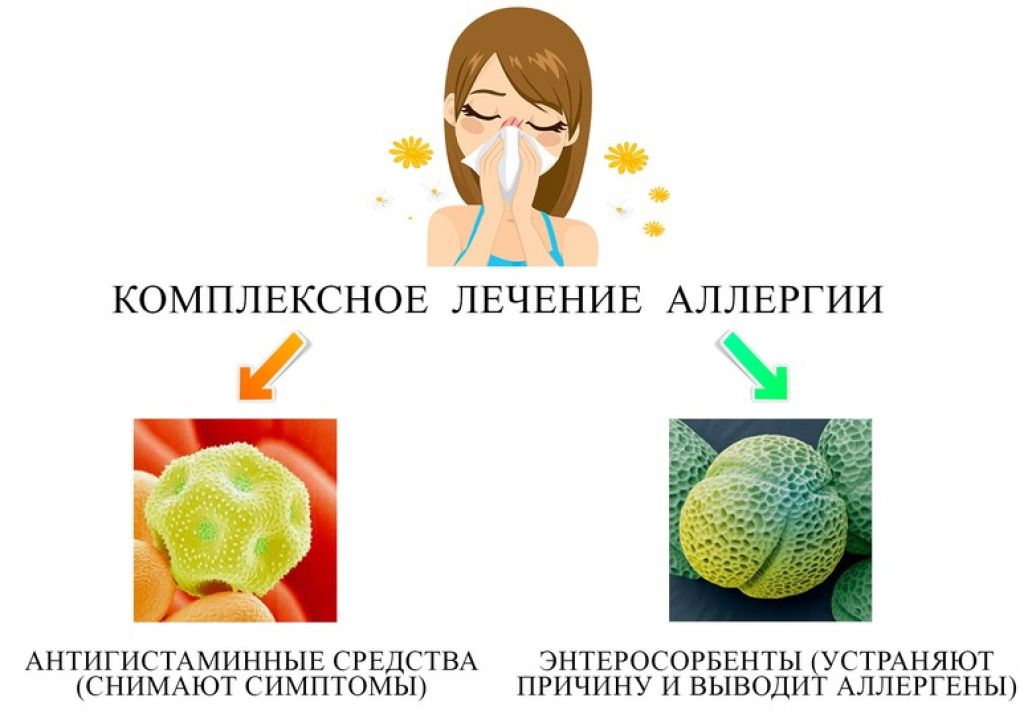
Эффективное лечение аллергии на пыль у детей и у взрослых в наши дни обязательно включает в себя выведение аллергена из организма при помощи современного и безопасного энтеросорбента — речь о популярном препарате Энтеросгель. Неоднократно доказано, что энтеросорбция — отличный способ прекратить контакт с аллергеном, а это, как известно, самое первое, с чего необходимо начать лечение аллергии. Но не будем забегать вперёд и разберёмся в том, откуда, собственно, берётся аллергия.
В каких случаях стоит обратиться к врачу?
К врачу стоит обратиться, как только у вас появились подозрения на то, что насморк у ребенка может быть не от простуды, а от аллергии: если он длится больше недели, усиливается, когда ребенок играет рядом с зелеными насаждениями.
Немедленно нужно отправляться на прием или вызвать скорую – в зависимости от тяжести симптомов, – если у ребенка появилась одышка, свистящее дыхание, отекли веки или все лицо.
Не пытайтесь самостоятельно лечить и другие проявления поллиноза. Не давайте ребенку без рекомендации врача лекарства от аллергии и не применяйте народные средства. Правильно поставить диагноз, выявить причину заболевания и назначить лечение может только врач-аллерголог.
Делаем выводы:
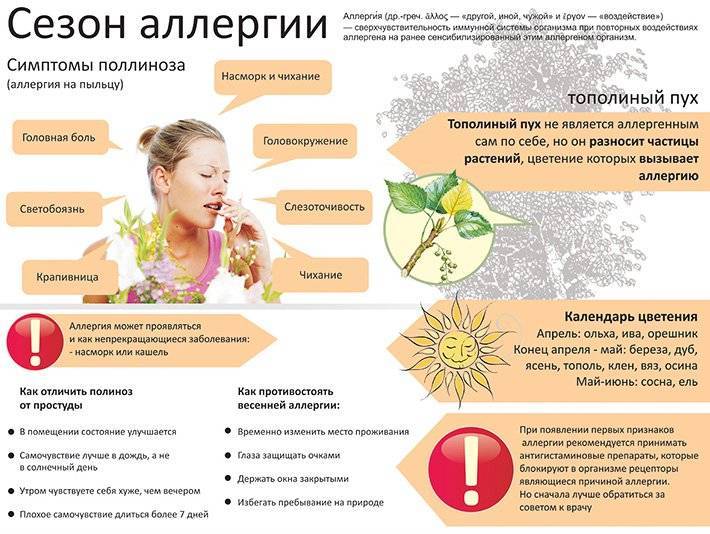
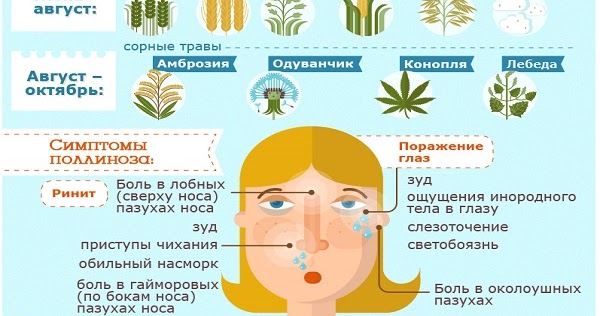
- Аллергия на цветение и пыльцу растений называется поллиноз.
- Симптомы поллиноза – аллергический ринит и конъюнктивит, бронхиальная астма, обострение атопического дерматита, крапивница. Могут быть нетипичные индивидуальные проявления. Яркий признак поллиноза – сезонность проявлений.
- Аллергия на пыльцу у детей чаще всего стартует в старшем дошкольном возрасте.
- Больше всего распространена аллергия у детей на цветение тех трав и деревьев, которые растут в их населенном пункте.
- Самостоятельно можно уменьшить проявления поллиноза, ограничив контакт ребенка с аллергеном – пыльцой растений.
- К врачу нужно обратиться в любом случае, как только вы заметили сезонные проявления аллергии. Врач поможет уточнить причину заболевания и назначит адекватное лечение.
(1
оценок; рейтинг статьи 5.0)
Профилактика и лечение
Систематическая терапия — что делать, когда аллергия уже началась. Необходимо убрать аллерген или снизить контакт с ним. Начать прием антигистаминных препаратов, использовать капли в нос и глаза, спреи в горло. Такая терапия поможет снять форму остроты и тяжесть момента, но не решить проблему.
«Все зависит от конкретных случаев проявления аллергии. Одно дело, когда у ребенка только аллергия на березу, и то не ярко выраженная. И совсем другое, когда реакция на все, и у ребенка не просто заложен нос, и он чихает, а у него и конъюнктивит, и астма, и отек Квинке, и крапивница. В этом случае медицинская медикаментозная активность будет совершенно другая, вплоть до назначения гормональных препаратов, капельниц, домашнего или стационарного режима. Есть люди, у которых очень сильная реакция, и они вынуждены просто не ходить на улицу в тот момент, когда сухо, ветрено и когда теплая погода вначале задерживается, а потом резко теплеет», — сообщила руководитель центра педиатрии GMS Clinic.
Иммунотерапия — профилактика с помощью уколов, капель или капсул, содержащих аллерген. Еще когда растения не начали пылить, в организм ребенка вводится небольшое количество аллергена, например, березы. В организме образуются защитные факторы, и ребенок не проявляет аллергической реакции на данный аллерген. Считается, что три года такой терапии избавляют человека на 12 лет от сильных проявлений или, как минимум, от значимой медикаментозной агрессии.
«Если у человека не очень много аллергенов, и он в нужный момент соблюдает диету и следует рекомендациям врачей, то в скором времени он может вообще забыть, что такое аллергия, что нужно всегда носить с собой капли в нос и антигистаминные средства», — отметила педиатр-аллерголог Надежда Магарина.
Растворы Аквалор в ирригационной терапии
Для удаления аллергенов из полости носа используется ирригационная терапия. Она представляет собой промывание полости носа и является простым и безопасным методом лечения и профилактики возникновения аллергии на домашнюю пыль. Для промывания носа широко используются продукты Аквалор.
Продукты Аквалор — это растворы на основе натуральной океанической воды. Они выпускаются в различных формах: в виде капель, дозированного спрея и спреев с непрерывным распылением, снабженных анатомической насадкой для носа.
Людям с аллергией на бытовую пыль рекомендовано промывать нос спреем на основе изотонического раствора морской воды Аквалор Софт. Он очищает полость носа и увлажняет слизистую, облегчает разжижение слизи и ее удаление, а также повышает эффективность действия местных лекарственных препаратов для лечения аллергического насморка. Аквалор Софт может применяться у детей с полугода, беременных женщин. Если имеется сильная заложенность носа, можно использовать гипертонический раствор морской воды — спрей Аквалор Форте, разрешенный с 1 года, который снижает отечность слизистой.
Для детей с рождения разработаны спрей и капли Аквалор Беби. Они бережно промывают полость носа у малышей и могут применяться как для ежедневного ухода, так и для комплексной терапии аллергического насморка.6
Литература:
- Коровкина Е.С., Мокроносова М.А. Аллергия к клещам домашней пыли с позиций молекулярной аллергологии. Медицинская иммунология, 2012, Т. 14, № 4-5, стр. 279-288.https://cyberleninka.ru/article/n/allergiya-k-klescham-domashney-pyli-s-pozitsiy-molekulyarnoy-allergologii
- С. В. Царев Аллергия к клещам домашней пыли: клинические проявления и методы терапии // Астма и аллергия. 2017. №3.https://cyberleninka.ru/article/n/allergiya-k-klescham-domashney-pyli-klinicheskie-proyavleniya-i-metody-terapii
- М. А. Макарова Домашняя пыль – круглогодичный аллерген // Астма и аллергия. 2017. №3.https://cyberleninka.ru/article/n/domashnyaya-pyl-kruglogodichnyy-allergen
- Аллергический ринит. Клинические рекомендации Российской ассоциации аллергологов и клинических иммунологов, Национальной медицинской ассоциации оториноларингологов и Союза педиатров России, 2021 г.https://raaci.ru/dat/pdf/allergic_rhinitis-project.pdf
- Себекина О.В., Ненашева Н.М. Барьерные методы защиты слизистой оболочки носа у пациентов с аллергическим ринитом // Эффективная фармакотерапия. 2019. Т. 15. № 15. С. 8–16.https://umedp.ru/articles/barernye_metody_zashchity_slizistoy_obolochki_nosa_u_patsientov_s_allergicheskim_rinitom.html
- Инструкции по медицинскому применению препаратов Аквалор Норм, Аквалор Софт, Аквалор Форте, Аквалор Бэби.
Пищевая аллергия
Может ли быть аллергия на грудное молоко? Увы, от этого не застрахован даже новорожденный младенец. Если опустить наследственные факторы, аллергия на грудное молоко чаще всего связана с рационом питания кормящей мамы. Поэтому основа лечения в данном случае — тщательный анализ и корректировка маминого меню. В первую очередь, исключаются потенциальные аллергены: коровье молоко (иммунная система малыша рассматривает коровий белок как чужеродный), куриные яйца, рыба и морепродукты, грибы, орехи, мед и ярко окрашенные овощи и фрукты. В первые 2–3 месяца жизни у крохи только формируется пищеварительный тракт и отсутствуют защитные ферменты, поэтому молодая мама должна быть крайне внимательна к тому, что она ест. Еще лучше — при первых же признаках аллергии начать записывать свое ежедневное меню. Этим вы значительно облегчите дальнейшую работу с аллергологом при постановке диагноза и назначении лечения.
Помощь врача также необходима, если малыш находится на искусственном питании и у мамы есть подозрения, что аллергическую реакцию вызывают компоненты детской смеси. В таком случае, после проведенного обследования, аллерголог назначит ребенку гипоаллергенное питание.
Какие же симптомы аллергии у грудного ребенка? Попадание в организм малыша чужеродного антигена может выражаться по-разному:
разнообразной сыпью;
шелушением кожи на щечках;
опрелостями;
постоянной заложенностью носа;
обильными срыгиваниями;
рвотой и жидким стулом;
затрудненным дыханием;
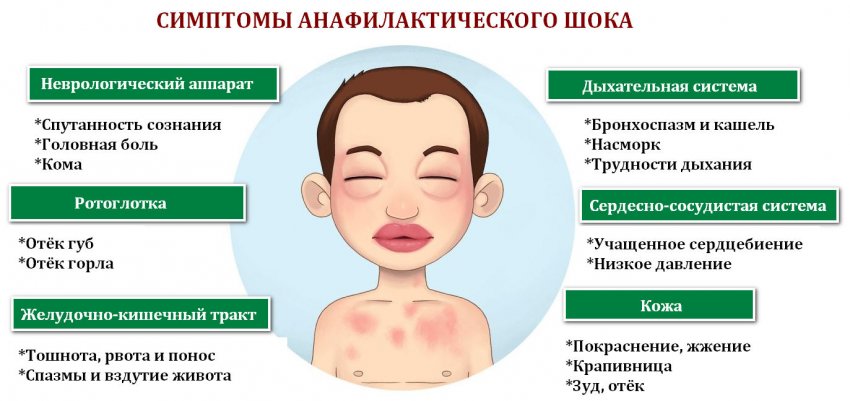
отеком Квинке (в крайне редких случаях).
Согласитесь, некоторые из этих симптомов крайне схожи с потницей и диатезом. Как же правильно их идентифицировать? Потница в виде мелких пузырьков в складках кожи и на шее обычно не доставляет дискомфорта малышу и бесследно проходит через 2–3 дня (при условии отсутствия перегрева в дальнейшем). Диатез же не что иное, как первый звоночек, заставляющий маму серьезно задуматься о склонности ребенка к аллергии. Он непосредственно связан с адаптацией крохи во внешней среде и формированием его желудочно-кишечного тракта. Самыми распространенными причинами диатеза являются сухой воздух, хлорированная вода, стиральные порошки и, конечно же, неправильный рацион мамы. Диатез проявляется жидким стулом, яркой сыпью, красными щеками, но при правильной терапии проходит бесследно уже в первые годы жизни.
Можно ли вылечить аллергию на пыль?
Лечение аллергии подразумевает комплексный подход. Первым делом необходимо исключить или хотя бы минимизировать контакт больного с аллергеном. В случае с бытовой пылью это сделать непросто, но регулярная влажная уборка способна существенно облегчить состояние аллергика.
Медикаментозное лечение включает прием антигистаминных препаратов, которые дадут улучшение самочувствия, значительно или полностью снимут симптомы.
Самым эффективным на сегодняшний день способом избавления от аллергии является АСИТ-терапия. В отличие от лекарств, аллерген-специфическая иммунотерапия борется не с симптомами болезни, а с ее причинами, снижая чувствительность организма к раздражителям. Терапия заключается во введении небольших доз аллергена или нанесения его на кожу для постепенного привыкания организма. АСИТ проводится в период клинической ремиссии аллергической реакции, для бытовых аллергенов терапия возможна в любое время года.
После курса, который может длится три-пять лет, наблюдается обычно устойчивая ремиссия. Лечить аллергию необходимо под контролем врача.
Понятие потницы
Она характеризуется образованием точечных пятнышек, которые затем превращаются в маленькие прыщики розового цвета. Чаще всего появляются они у новорожденных в кожных складках или у детей до года, которым не оказывается должный гигиенический уход.
Никаких тяжелых симптомов у младенцев не наблюдается. Однако, при поражении больших участков малыш крайне беспокойно себя ведет, отказывается от еды. У маленьких деток может возникать зуд, отечность, возможно незначительное повышение температуры тела.
В некоторых случаях сыпь представляется в виде мелких пузырьков, наполненных жидкостью, которые самостоятельно вскрываются, образуя сухую корочку. Она со временем самостоятельно отпадает, не оставляя следов.
Подходящие лекарства от аллергии
Аллерголог определит и объяснит, что будет включать лечение. Если требуется принимать лекарства в течение всего периода воздействия аллергенов, например, в течение месяцев опыления растений, не следует прекращать лечение даже после исчезновения тревожных и назойливых симптомов.
Антигистаминные средства. Основные лекарства, используемые сегодня при аллергии, – антигистаминные препараты, противодействующие избытку гистамина, выделяемого организмом. Антигистаминные препараты устраняют симптомы аллергии.
Стероиды. Препараты, содержащие стероиды, составляют отдельную группу препаратов, применяемых при аллергии. Хотя их название звучит похоже, их не следует путать с анаболическими стероидами, которые неправильно используются некоторыми спортсменами. Стероиды — это средства с сильным противовоспалительным действием. Они облегчают симптомы аллергического ринита — чихание, зуд, заложенность носа и уменьшают количество выделений из носа. Стероиды также являются активным ингредиентом противоаллергических препаратов для глаз (аналогичных препаратам для носа, они представляют собой как капли, так и спреи), мазей и кремов от аллергических поражений кожи, а также ингалянтов, используемых при астме.
Кромоны. Некоторые препараты применяют при аллергии профилактически. Так действуют кромоны — препараты, предотвращающие аллергическую реакцию. Кромоны содержат капли и спреи, используемые в глаза и нос. Люди с пищевой аллергией принимают их в виде таблеток. К сожалению, действуют они с опозданием, поэтому начинать их использование следует заранее. В зависимости от того, какое именно действующее вещество использовалось в том или ином препарате — эффект проявится через неделю или даже через 3-4 недели. Эффект от их действия зависит от того, используются ли они систематически, как рекомендовано, несколько раз в день в течение всего периода лечения.
Комбинированные препараты. Что касается мазей и кремов от атопического дерматита, они чаще всего содержат вещества, обладающие антигистаминными, увлажняющими и противозудными свойствами. Однако стоит упомянуть, что стероиды, применяемые на коже в течение длительного времени, могут вызывать, среди прочего, местную атрофию
Важность стероидов в лечении аллергических заболеваний, особенно астмы, невозможно переоценить. Введение ингаляционных стероидов стало настоящей вехой в лечении бронхиальной астмы.
Кромоны — препараты предотвращающие аллергическую реакцию
Ученые видят большие возможности в препаратах, содержащих антилейкотриены, которые особенно эффективны при лечении астмы. Для получения соответствующего терапевтического эффекта их необходимо использовать систематически. К сожалению, эти препараты не заменяют стероиды, они действуют только как вспомогательное средство.
Симптомы у малыша
Проявления аллергии могут быть разными. Условно все симптомы делятся на группы в соответствии с их локализацией.
- Кожа. На лице и теле малыша могут появиться покраснения, сыпь и шелушения, которые часто сопровождаются зудом. На коже могут часто возникать и длительно не проходить опрелости.
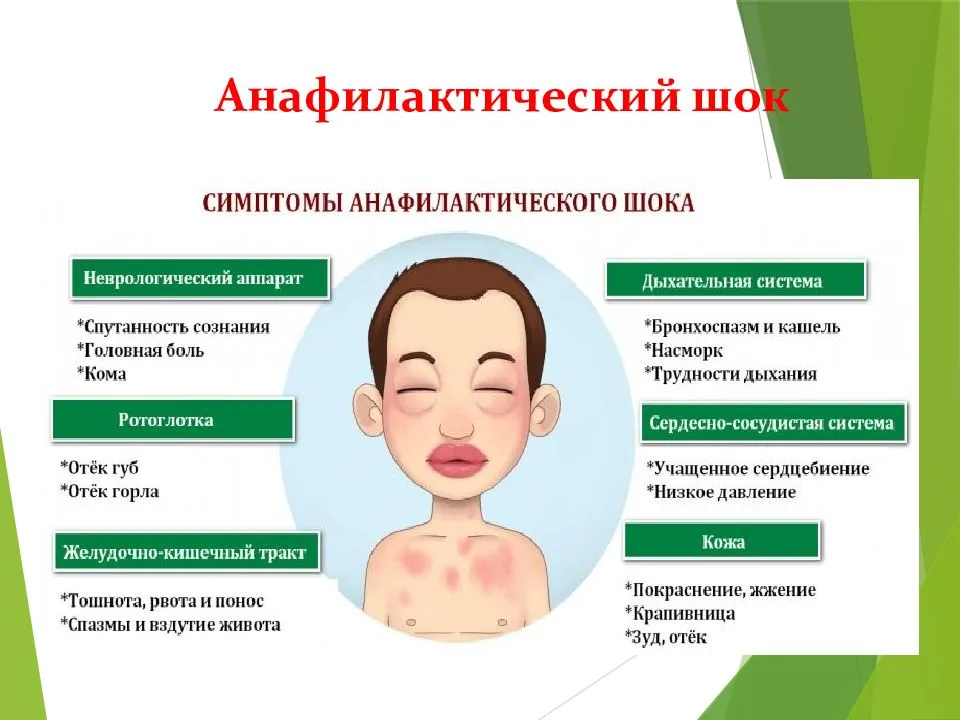
- Слизистые оболочки и легкие. У младенца, страдающего аллергией, иногда бывают водянистый насморк, затруднение дыхания, сухой кашель, покраснение век, слезотечение. В тяжелых случаях могут наблюдаться отеки губ, языка, неба и горла. Иногда пищевая аллергия в последствии приводит к бронхиальной астме. Самым грозным проявлением аллергии является анафилактический шок.
- Пищеварительная система. Выраженные и длительно сохраняющиеся младенческие колики, метеоризм, диарея или наоборот запор, плохой аппетит, отставание в росте и наборе массы тела- могут быть симптомами аллергии.
Как определить причину симптомов
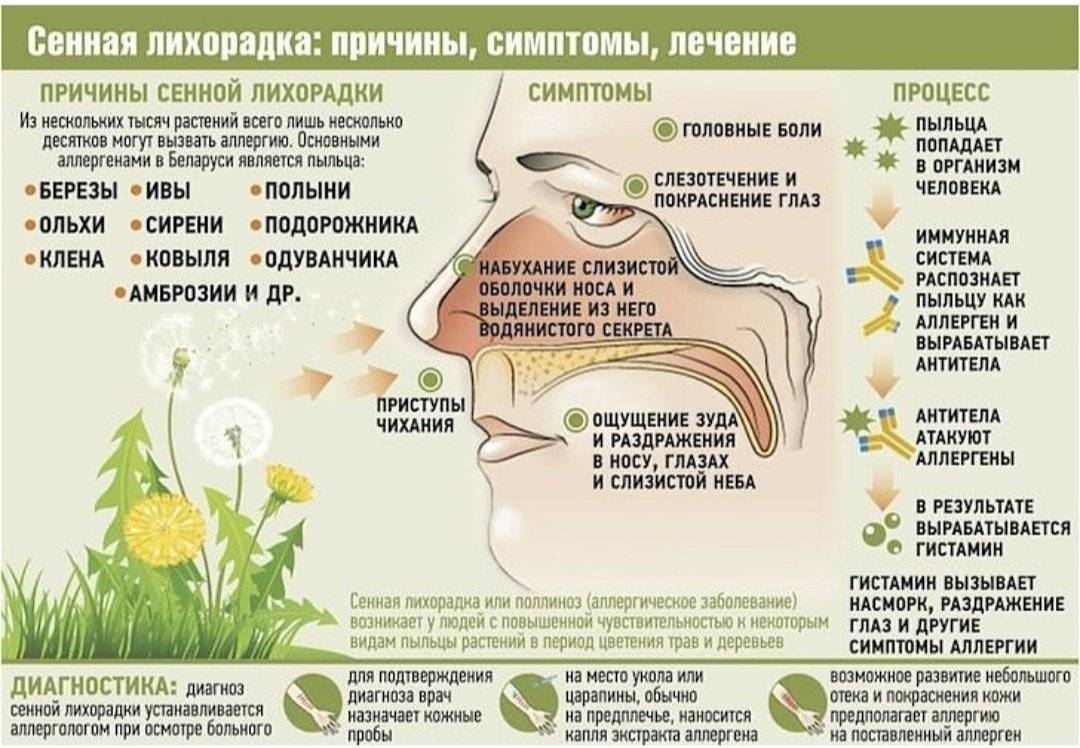
Поставить диагноз перекрестной аллергии можно только после консультации с аллергологом-иммунологом, так как из-за похожих симптомов сложно определить истинную причину реакции организма.
Перекрестная аллергия может быть вызвана разными представителями одно и того же вида, например, березой и ольхой. Деревья разные, но пыльца ольхи несет в себе антигены березы, поэтому возникает перекрест — это вызовет аллергию и на березу тоже.
На консультации врач выясняет историю аллергического заболевания, спрашивает, какие проявления вызывают аллергены, и при необходимости может направить на исследования. Это поможет разобраться, истинная это аллергия или перекрестная, и подобрать схему лечения.
Есть системы, которые позволяют отличить перекрестную аллергию от непосредственной, поэтому в случае сомнений нужно идти к врачу, он назначит необходимые тесты.
При перекрестной аллергии некоторые вещества могут ухудшить самочувствие. Выделяют несколько групп аллергенов, которые могут вызывать схожую реакцию у других веществ:
На пыльцу
Деревья → яблоко, груша, абрикос, персик, слива, морковь, киви, вишня, черешня, банан, картофель, орехи, петрушка, укроп, сельдерей, тмин.
Злаковые → зерновые, бобовые, помидоры, кукуруза, пшеничный и ржаной хлеб, булочные изделия, рис, пшено, макароны, мюсли, пшеничная водка, пиво, квас, рожь, овес, тимофеевка, пшеница.
Полынь → тмин, ромашка, фенхель, анис, семечки подсолнечника, кориандр, стручковый перец, картофель, укроп.
Подсолнечник → майонез, растительное масло, халва, горчица.
На продукты
Коровье молоко → молоко других животных, молочные продукты, говядина, соя.
Куриные яйца → молоко других животных, молочные продукты, говядина, соя, перья птиц, некоторые вакцины.
Косточковые плоды → груша, чернослив, миндаль, яблочный уксус, латекс, пыльца березы, черешни или персика, полынь, злаки.
Бобовые → арахис, чечевица, пыльца злаковых трав.
Бананы → киви, авокадо, дыня, латекс.
Рыба → другие виды рыбы, моллюски, ракообразные.
Орехи → пыльца деревьев и трав.
На лекарства
Пенициллин → цефалоспорины, полусинтетические пенициллины.
Тетрациклин → доксициклин, морфоциклин.
Аспирин → другие нестероидные противовоспалительные препараты (анальгин, цитрамон, аскофен).
Новокаин → местные анестетики и сульфаниламидные препараты.
На другие вещества
Латекс → бананы, киви, авокадо, каштан.
Пылевые клещи → морепродукты.
Плесневые и дрожжевые грибы → квашеная капуста, сыры, сметана, йогурт, кефир, виноград, сухофрукты, пиво, квас, сухие вина, шампанское, пенициллиновые антибиотики, витамины группы В, пивные дрожжи.
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы А и протекает с симптомами острого тонзиллита.
Источником заболевания может быть больной человек или бессимптомный носитель стрептококковой инфекции. Передача бактерии происходит преимущественно воздушно-капельным путем. Место входа инфекции – полость рта. Алиментарный путь заражения (через пищу) наблюдается при несоблюдении гигиенических норм при приготовлении продуктов. А контактно-бытовой путь передачи инфекции актуален только для маленьких детей. Одна из опасностей стрептококка – это высокая выживаемость во внешней среде, на бытовых предметах и в молочных продуктах они могут сохраняться до нескольких месяцев.
Наиболее часто скарлатиной болеют дети в возрасте от 2 до 10 лет, особенно если они пребывают в скученных коллективах. После болезни формируется стойкий иммунитет, а повторные случаи заболеваемости возможны при развитии иммунодефицита.
Скарлатина начинается с резкого повышения температуры до 39 С°, появляется головная боль, рвота. Уже в первый день заболевания появляется боль в горле, которая усиливается при глотании. Близлежащие лимфатические узлы уплотняются и становятся болезненными.
Мягкое небо при осмотре ярко-красного цвета, а на миндалинах появляется фибринозно-гнойный налет. К 4-5 дню заболевания налет на языке сменяется явлением «малиновый язык» (ярко-красный с крупными сосочками).
Сыпь на теле у ребенка появляется на 1-2 день заболевания. Это ярко-розовые пятна на фоне общей гиперемии кожи. Сыпь появляется одномоментно по всему телу, единственный участок, который не поражается ей, – это треугольник Филатова (носогубный треугольник). К 4-5 дню заболевания сыпь становится бледной, а затем начинает активно шелушиться.
У новорожденных случаи заболевания скарлатиной наблюдаются редко. Однако, при отсутствии лечения они могут осложняться стрептодермией (гнойно-воспалительным поражением кожи), пневмонией, сепсисом и менингитом. У детей старшего возраста также могут развиваться серьезные осложнения при этом состоянии:
- инфекционно-токсический шок;
- острая ревматическая лихорадка;
- кардит;
- артрит;
- хорея;
- PANDAS-синдром;
- Гломерулонефрит.
Многие из этих осложнений развиваются не сразу, а спустя несколько месяцев после выздоровления.
Диагностика скарлатины основана на данных анамнеза и лабораторных исследований. Для быстрой диагностики стрептококка и выбора подходящей антибиотикотерапии даже существует специальный тест.
Лечением скарлатины занимается детский врач-инфекционист. Терапия может проводиться как в домашних условиях, так и в стационаре. Этот выбор основывается на степени тяжести заболевания. Для борьбы со стрептококковой инфекцией используются антибиотики, а для облечения самочувствия подбирается симптоматическая терапия. Лечить скарлатину народными методами нет смысла, это лишь приведет к развитию серьезных осложнений.
В настоящее время нет прививки против скарлатины, а единственные методы профилактики – это частое мытье рук и объяснение ребенку правил личной гигиены.
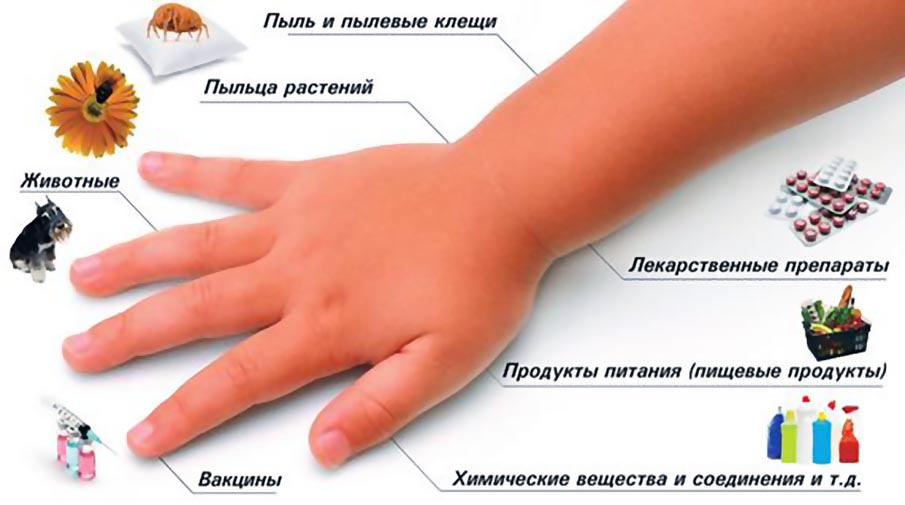
Аллергия на пыль: причины
Домашняя пыль состоит из многих компонентов:
- Пыльца. Причем не только комнатных растений, но и тех, что растут вне дома;
- Частички эпителия, непрерывно осыпающиеся с кожи жильцов и гостей дома;
- Остатки жизнедеятельности насекомых, их экскременты;
- Пух и шерсть домашних животных;
- Микроорганизмы и вирусы.
- Избавьтесь от набивных матрасов, наполненных натуральными материалами, которые так любят клещи. Лучшим вариантом будет синтетика;
Используйте специальные защитные чехлы, предотвращающие проникновение аллергенов из постельных принадлежностей в окружающую среду и препятствующие развитию пылевых клещей. - Постельное белье стирайте при высокой температуре воды (90°C). Так у клещей будет меньше шансов выжить;
- Не забывайте о регулярной уборке помещения при помощи пылесоса, а также о влажной уборке. Используйте специальные противоаалергенные средства в виде спрея( для обработки мягкой мебели), порошков, пенки, шампуни для моющих пылесосов.
- Откажитесь от тканевых штор, ковров и мягких игрушек. Если стиль помещения не позволяет убрать гардины, стирайте их каждые 10 дней;
- Следите за влажностью. Ее показатель не должен превышать отметку в 55%.
- Избавьтесь от набивных матрасов, наполненных натуральными материалами, которые так любят клещи. Лучшим вариантом будет синтетика;
Патогенез (что происходит?) во время Пищевой аллергии ребенка:
Важным фактором развития чувствительности при истинной пищевой аллергии у детей является нарушение иммунного барьера кишечника, в который поступает большое количество антигенов. На иммунной системе желудочно-кишечного тракта лежит важная роль защиты от проникновения микроорганизмов и аллергенов в слизистую кишечника. Если органы ЖКТ и гепатобилиарная система функционируют нормально, реакция на пищевые продукты не наблюдается.
При нормальном процессе в ЖКТ пищевые продукты расщепляются до соединений, которые не вызывают аллергии. Кишечная стенка защищает организм от нерасщепленных продуктов, которые могут вызывать псевдоаллергические реакции или истинную пищевую аллергию. Переваривание и всасывание пищевых продуктов зависит от строения и функции ЖКТ, состояния нейроэндокринной системы, функционирования гепатобилиарной системы, состава кишечной микрофлоры, состава и объема пищеварительных соков, состояния местного иммунитета кишечника.
Сенсибилизация к пищевым аллергенам может произойти внутриутробно, в младенчестве и раннем детском возрасте, у детей, подростков и у взрослых. При внутриутробной сенсибилизации аллерген передается плоду через высокопроницаемую кожу плода, через амниотическую жидкость и т.д. Ребенок рождается в большинстве случаев с универсальной склонностью к первоначальному ответу Т-лимфоцитов в сторону Th2 цитокинового профиля, повышенной продукции интерлейкина-4 и снижением продукции интерферона γ.
Пищевая аллергия может иметь механизм замедленный или немедленный. В основе истинных аллергических реакций на пищевые продукты лежит сенсибилизация и иммунный ответ на повторное введение пищевого аллергена. В механизме развития пищевой аллергии важную роль играют IgE-антитела и антитела класса IgG4. В развитии аллергических симптомов принимают участие не только IgЕ, но и другие изотипы иммуноглобулинов, такие как иммунные комплексы и клеточно-опосредованные реакции.
Ложные аллергические реакции на пищевые продукты (псевдоаллергия у детей)
Чаще непереносимость пищевых продуктов протекает по механизмам псевдоаллергических реакций. От истинной пищевой аллергии пневдоаллергия не отличается по симптомам, но отличается по механизму. В основе развития псевдоаллергических реакций на пищу лежит неспецифическое высвобождение медиаторов (в основном гистамина) из клеток-мишеней аллергии, т. е. в их реализации принимают участие те же медиаторы, что и при истинной аллергии, но высвобождение из клеток-мишеней происходит без участия антител или сенсибилизированных лимфоцитов. Деление пищевой аллергии у детей на истинную и ложную довольно условно.
В последние годы отмечается рост псевдоаллергических реакций у детей на примеси с высокой физической и биологической активностью:
- фторсодержащие соединения
- хлорорганические соединения
- пестициды
- аэрозоли кислот
- сернистые соединения
- продукты микробиологической промышленности
Диагностика и лечение
При появлении любых признаков аллергии не стоит заниматься самолечением или ждать, что все пройдет и так. Необходимо срочно обращаться к специалисту медицинского центра «Таврия», только опытный врач после осмотра ребенка и беседы с родителями, может отличить аллергическую сыпь от других кожных патологий, возникающих при инфекционных заболеваниях.
Главное в лечении аллергии — выявить аллерген, который дает такую бурную реакцию иммунной системы, и, по возможности, исключить его из жизни ребенка.
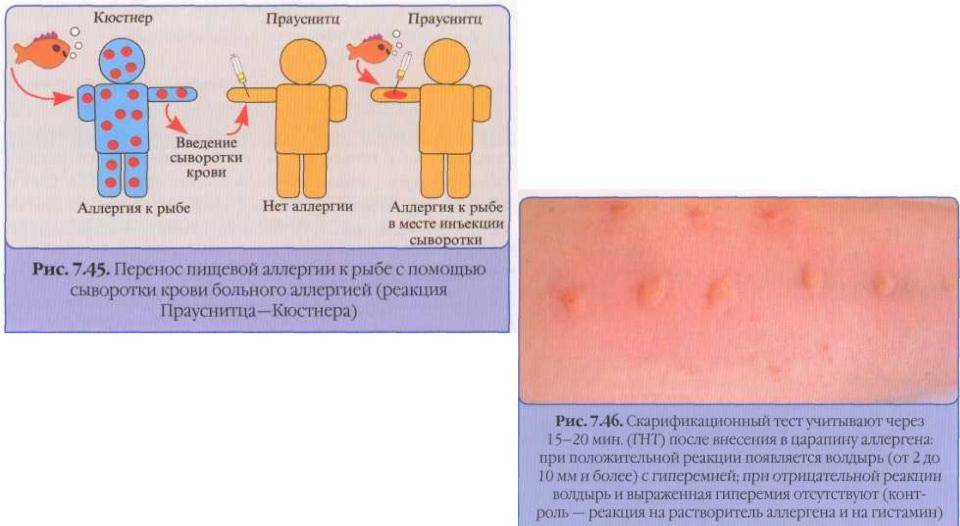
Существуют два основных метода диагностики — это кожная проба на аллергены и иммунологическое исследование крови.
Медицинский центр «Таврия» располагает современным оборудованием для проведения любых видов обследования и анализов. Специалисты центра помогут точно определить причину заболевания ребенка и обеспечить безопасное и эффективное лечение.
Профилактика аллергии
Первый и самый лучший способ профилактики аллергии у детей — это грудное вскармливание, только молоко матери дает ребенку все необходимое для укрепления иммунитета.
- Вот несколько несложных правил, которые помогут снизить риск возникновения патологии:
- продолжать грудное вскармливание как можно дольше;
- аккуратно вводить прикорм, контролируя реакцию ребенка;
- соблюдать чистоту в доме (до стерильности доводить не обязательно);
- пользоваться специальной детской бытовой химией;
- одевать ребенка в одежду из натуральных материалов;
- побольше гулять с самого раннего возраста;
- не бояться проветривать детскую комнату.
Сохранить ссылку на статью: