Лечение бронхита
Какие меры могут принять родители:
- обеспечить ребенку обильное питье, чтобы мокрота не скапливалась в бронхах и не присыхала к их стенкам;
- обеспечить прием рекомендованных врачом жаропонижающих препаратов при определенном уровне температуры тела (38-38,5 градусов);
- не стремиться согреть ребенка бытовыми обогревателями – они делают воздух слишком сухим и горячим, а при бронхите микроклимат должен быть прохладным (не выше 21 градуса) и с повышенной влажностью (примерно 70%);
- врач может научить вас специальному массажу, который нужно проводить с рекомендованной периодичностью (но не при высокой температуре!);
- не кормить ребенка силой, если он не хочет, – он и так испытывает большой стресс, плохо себя чувствует, поэтому не стоит усугублять.
Когда минует острая фаза, ребенку нужно гулять и дышать свежим воздухом. Причем даже при острой форме, когда больному тяжело выходить на улицу, можно и нужно организовывать «сеансы» свежего воздуха и солнечного света: например, выходить на балкон, предварительно тепло одев ребенка. Хорошая вентиляция легких снижает активность вирусов.
Какие препараты рекомендуются врачами?
Специалисты действуют очень осторожно с муколитическими средствами. При слабой грудной мускулатуре ребенку трудно отхаркивать большое количество мокроты, и она может буквально «залить» легкие
Препараты от кашля необходимы лишь в некоторых случаях:
- если у ребенка есть серьезные патологии легких (врожденные аномалии, малая выработка ферментов для разжижения мокроты и др.);
- при наличии обструктивного бронхита назначаются лекарства для расширения просвета бронхов;
- короткий курс муколитического препарата может быть назначен, если болезнь протекает тяжело, эта мера сочетается с массажем для отвода мокроты и лекарствами, которые стимулируют откашливание.
Помимо пероральных препаратов, могут быть прописаны ингаляции. Но только с использованием рекомендованных врачом лекарств и специальных приборов!
При бронхите исключить:
- горячие паровые ингаляции;
- перегрев грудной клетки горячими ванными, компрессами, одеждой, разогревающими мазями, горчичниками.
Меры профилактики
- Не курите рядом с ребенком, а лучше вообще в квартире.
- Своевременно делайте прививки от пневмококка и других бактерий-возбудителей этого недуга.
- Обеспечьте ребенку профилактику ОРВИ (не перегревайте его, надевайте ему одежду по погоде, проводите закаливания).
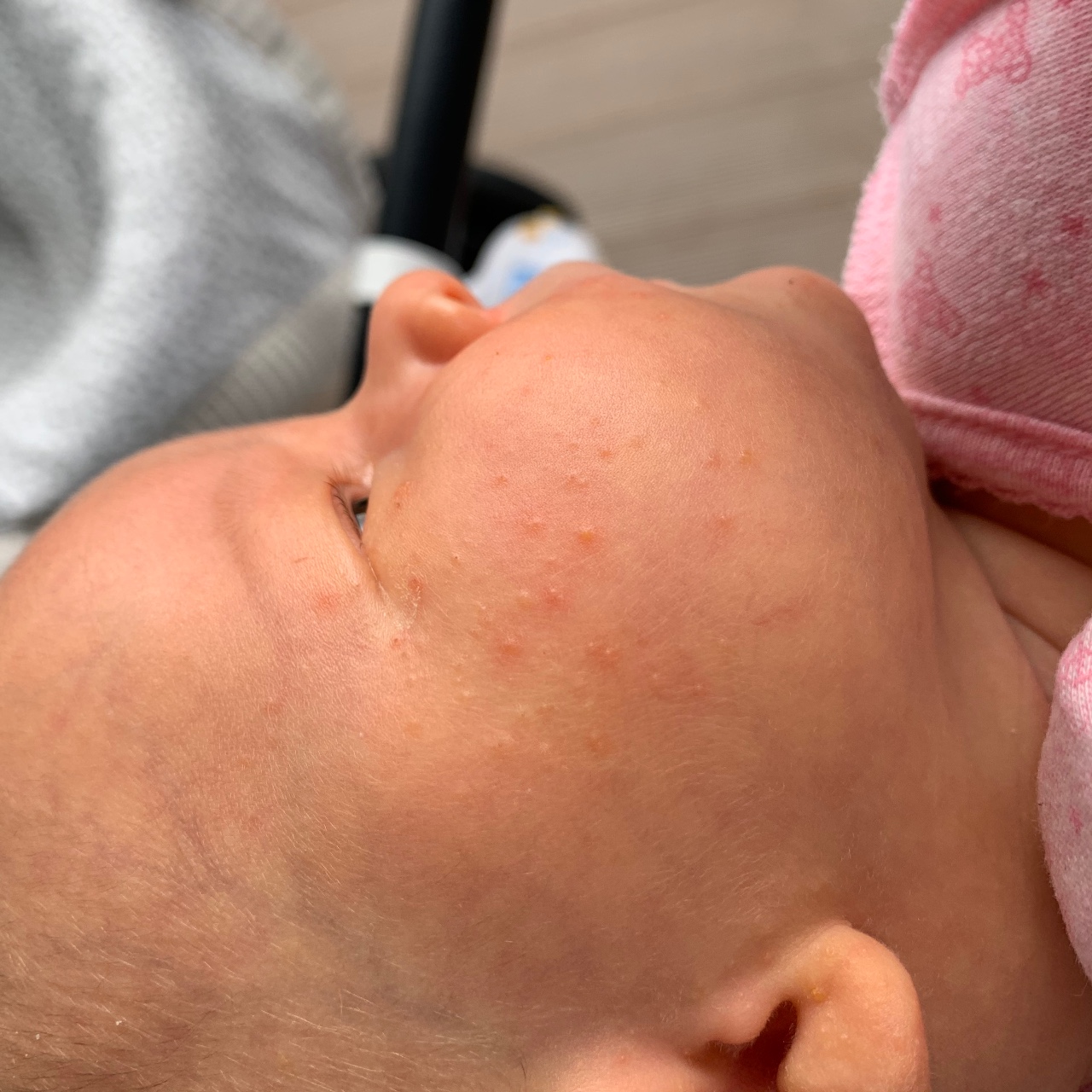
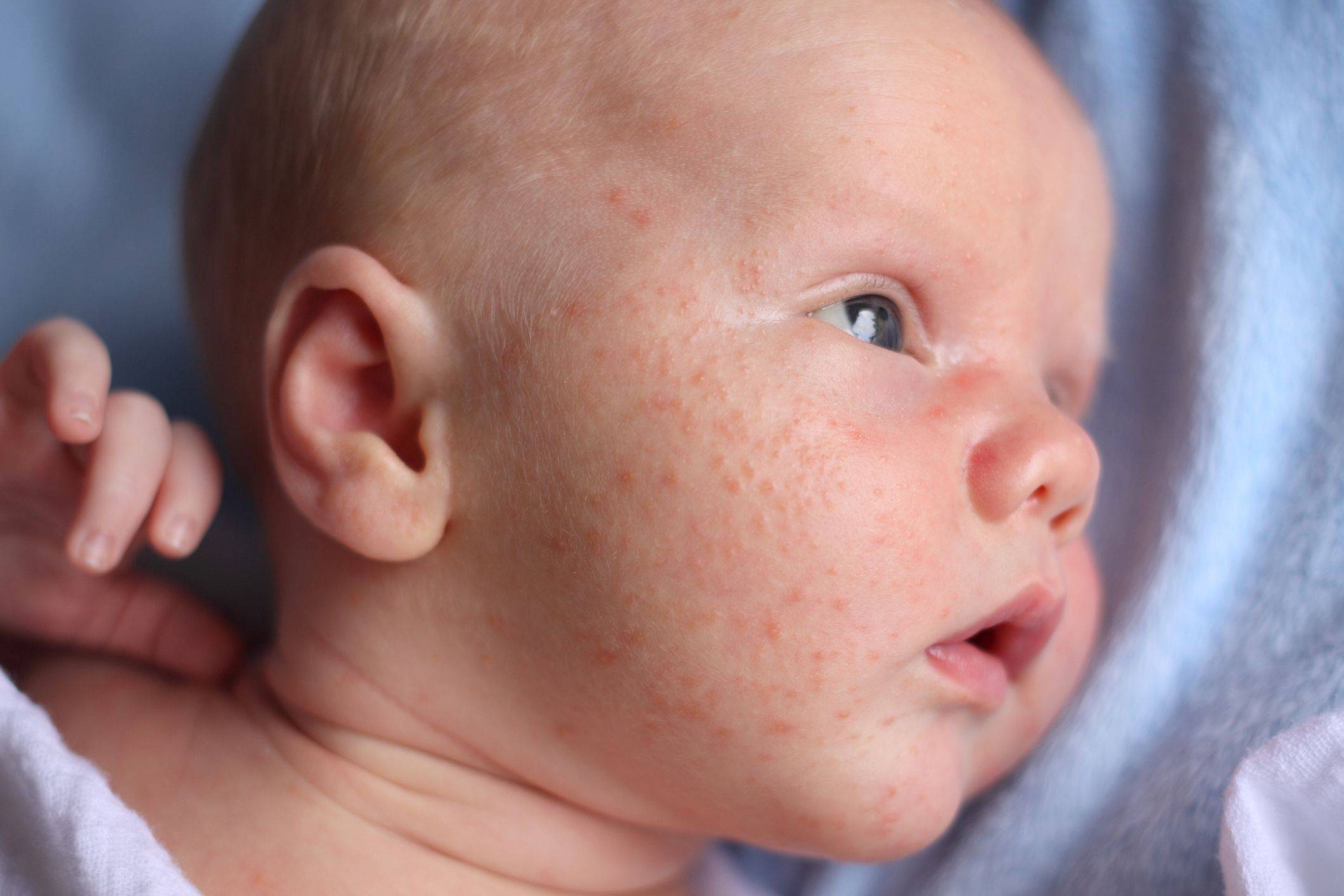
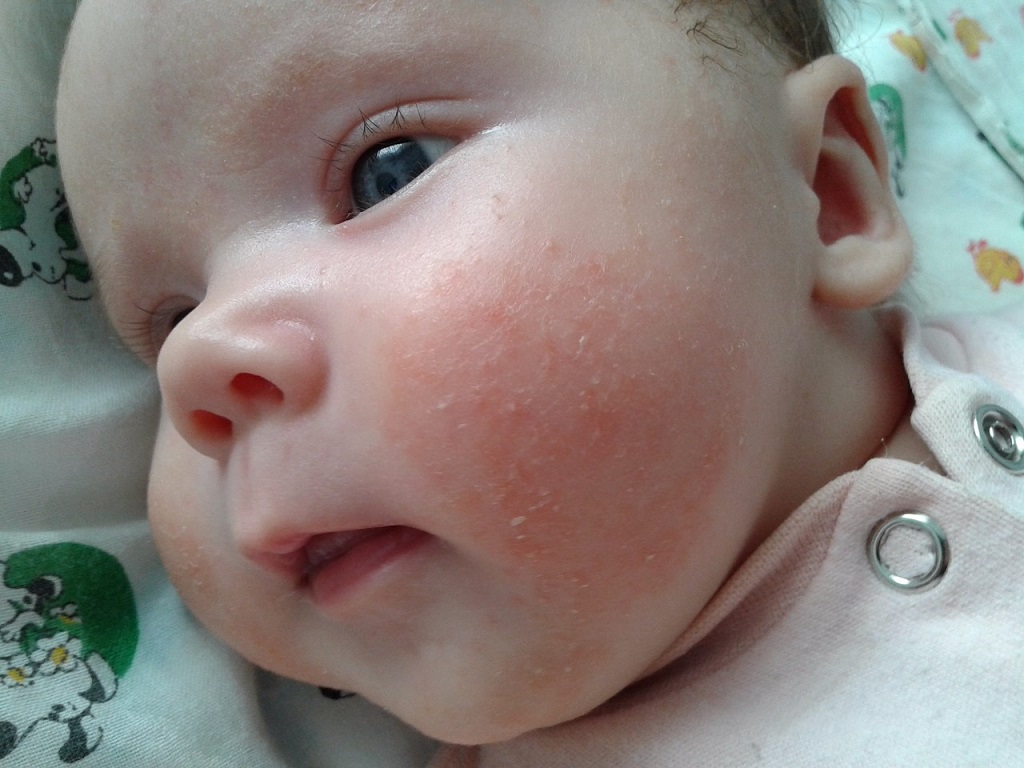
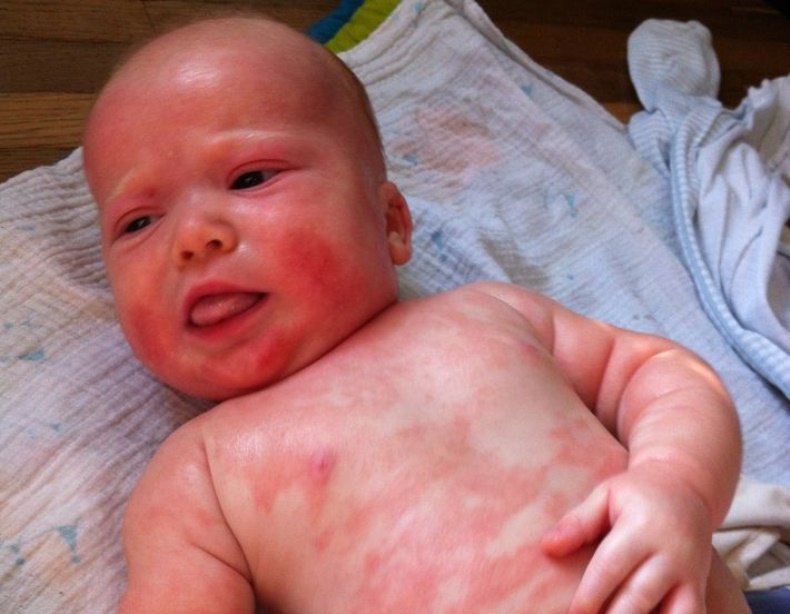
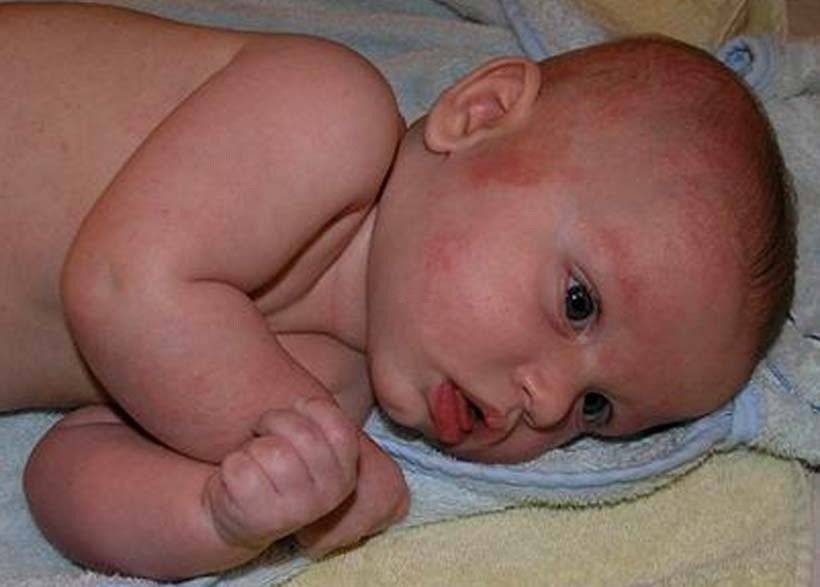
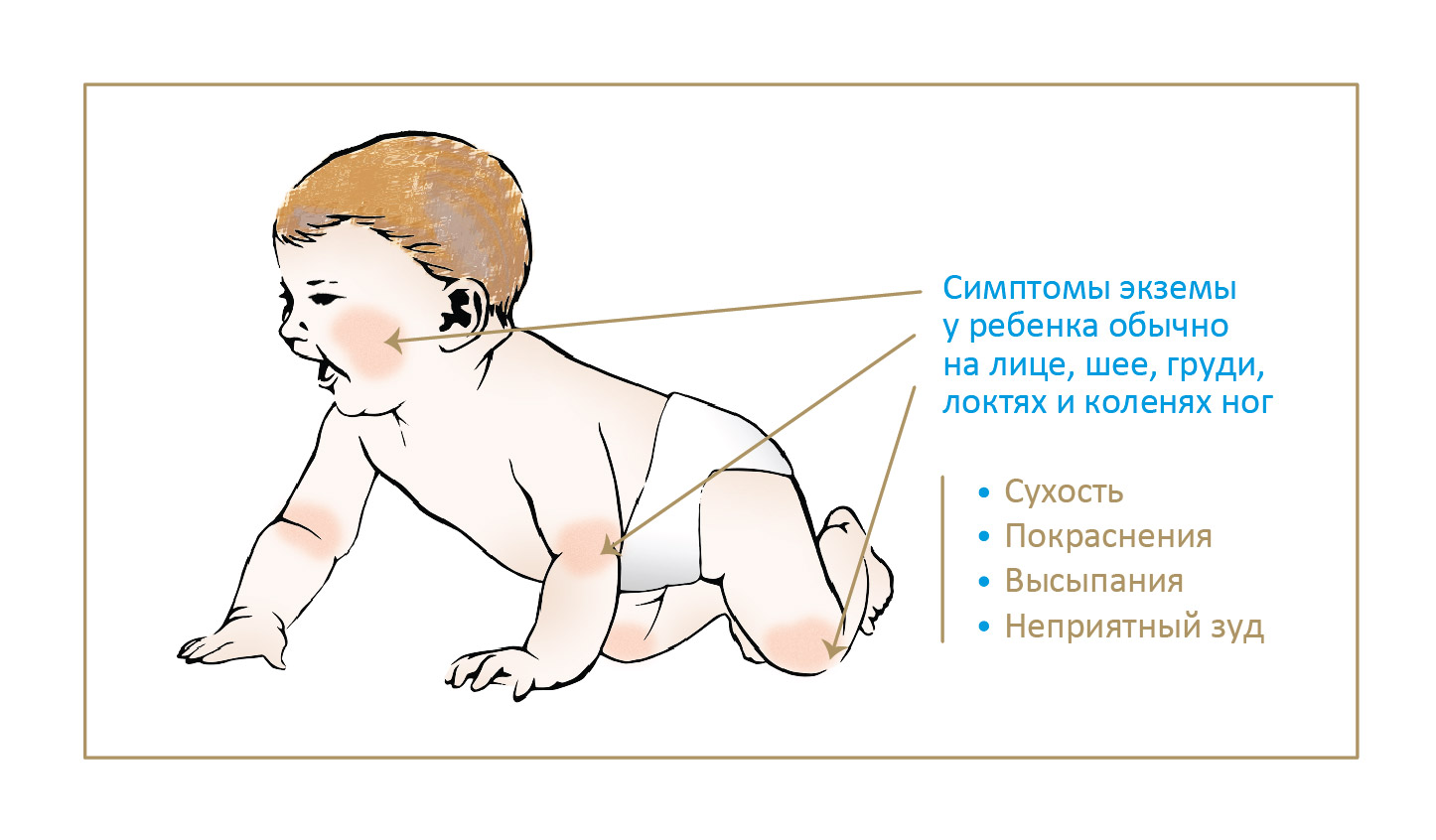
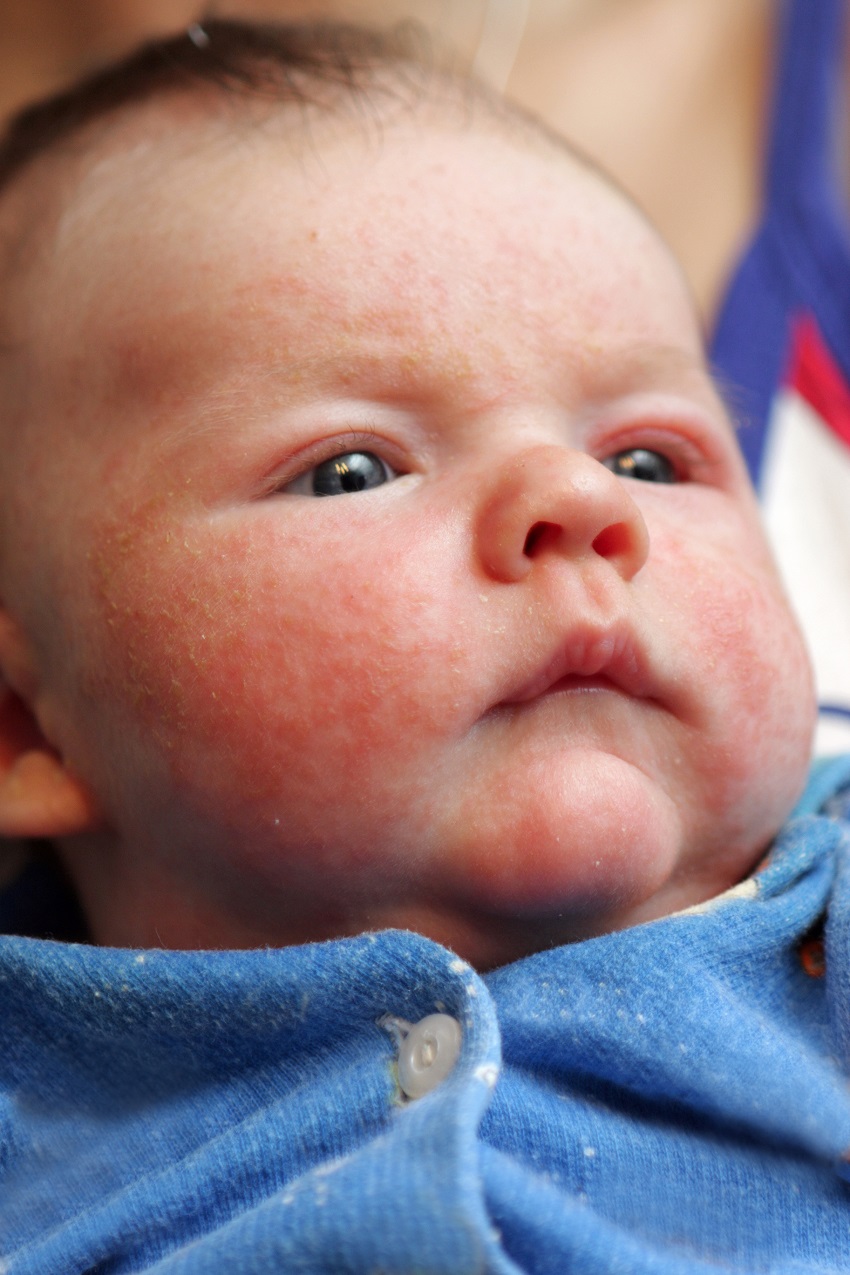
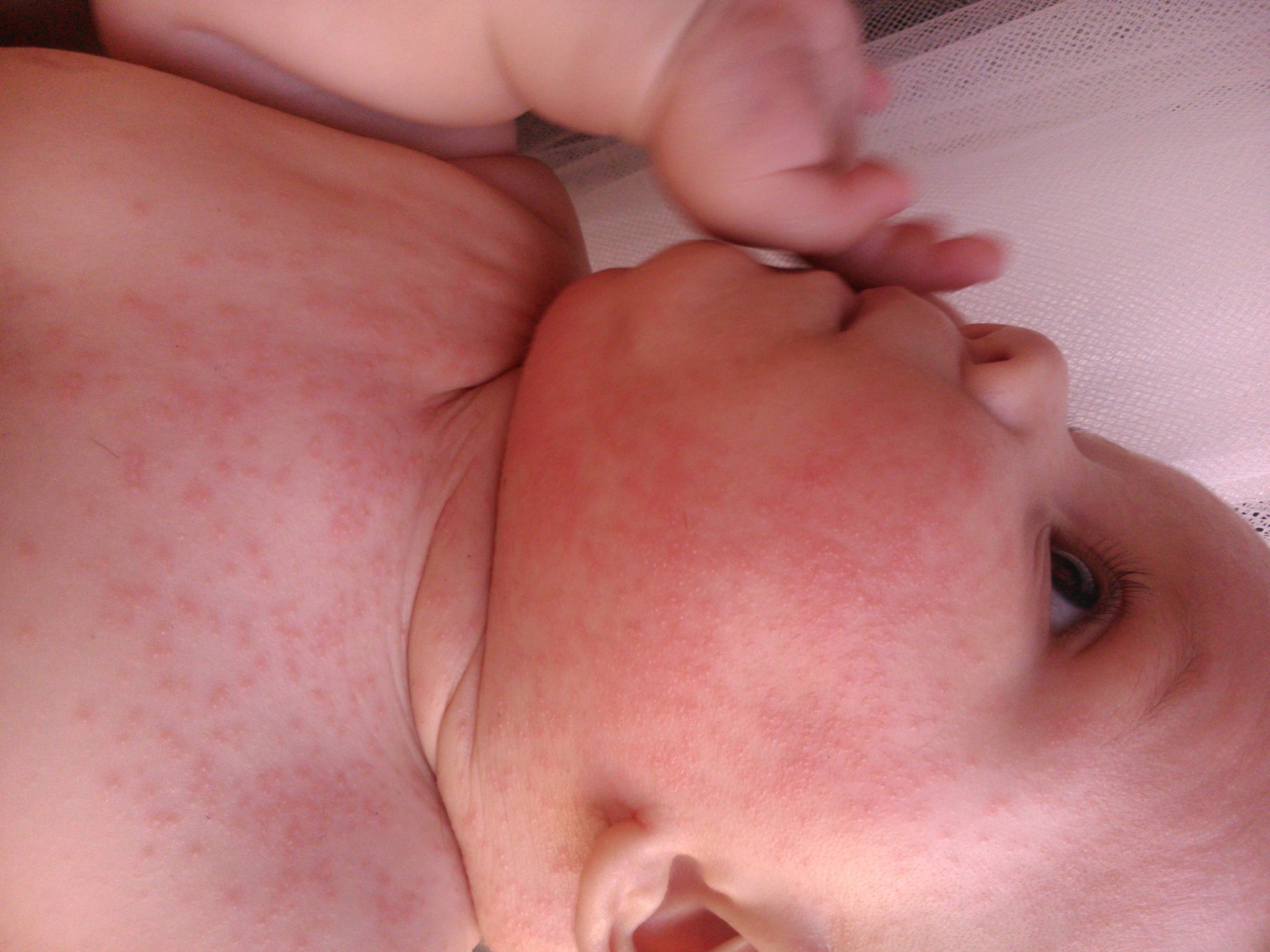
Как проявляется аллергическая реакция?
Симптомы непереносимости материнского молока проявляются достаточно ярко, а в некоторых случаях могут развиваться до состояния, угрожающего жизни ребенка, поэтому их необходимо знать и уметь дифференцировать с проявлениями других патологий и заболеваний. К признакам аллергической реакции первой и второй степени у грудничков относятся:
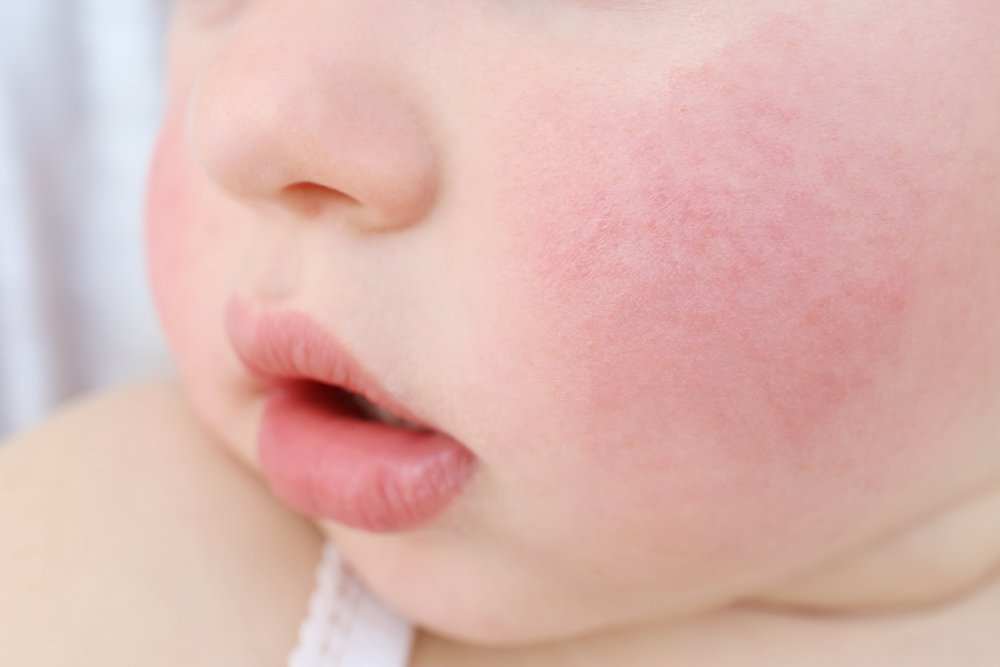
- кожная сыпь, чаще всего имеющая вид мелких бледно-розовых точек и локализованная в области шеи, живота, локтевых сгибов и внутренней поверхности бедер;
- зуд кожи и слизистых оболочек рта, глаз и половых органов (малыш постоянно пытается расчесать пораженное место);
- беспокойство во время кормления вплоть до полного отказа от груди;
- бледность кожи.
По поведению новорожденных детей сложно понять, что именно их беспокоит. Даже если ребенок страдает сильным зудом, он не сможет почесать кожу из-за сильно выраженных врожденных рефлексов, которые в данный период преобладают. Единственным симптомом зуда у младенцев до 2-3 месяцев является беспокойное поведение, не связанное с голодом, усталостью или потребностью во сне.

На какие продукты «грешить»?
Каждый грудной ребеночек индивидуален. Его развитие, реакции на различные раздражители, в том числе и пищевые — тоже.
Я уже сказала, что чужеродным маленький организм может посчитать белок совершенно любого продукта.
Но есть определенная группа, употребление продуктов из которой вызывает реакции чаще всего:
- куриные яйца и мясо (читайте о мясе при грудном вскармливании>>>);
- коровье молоко;
- цитрусы;
- шоколад;
- продукты, содержащие глютен (некоторые крупы и хлеб и другая выпечка);
- орехи;
- продукты пчеловодства (прежде всего – мед);
- соя;
- экзотические фрукты или морепродукты.
Попробуйте отказаться от них и проследите, что будет происходить с малышом.
Непищевая аллергия
Итак, мы вплотную подошли к появлению у грудничка аллергических реакций, не связанных с едой. В подавляющем большинстве случаев их причина кроется в наследственности и постоянном контакте с аллергеном. Чаще всего реакцию организма могут вызвать:
пыль и пылевые клещи;
шерсть животных;
пыльца растений;
бытовая химия;
детская косметика.
Чтобы выяснить, что конкретно послужило причиной аллергической реакции, доктор проводит кожные пробы. Для этого на кожу малыша наносят тот или иной предполагаемый аллерген и следят за реакцией. Если спустя определенное время кожные покровы не изменились, переходят к следующему возможному «виновнику»… и так, пока не будет выявлен аллерген. Задача мамы после всего этого — найти способ изолировать грудничка от контакта с аллергеном и подобрать оптимальное лекарственное сопровождение.
Отдельным пунктом хотелось бы отметить аллергическую реакцию малыша на подгузники. В таком случае сыпь представляет собой мелкие точки с покраснениями, зуд, отечность, что неизменно вызывает массу вопросов у родителей. Первым делом нужно исключить пеленочный дерматит, который проявляется при редкой смене подгузника, и фактор механического раздражения (неудобные липучки и резинки). В остальных случаях аллергия может возникнуть из-за:
использования дешевых подгузников из некачественных материалов или подделки;
частой смены марок подгузников;
дополнительных компонентов в составе подгузников (ромашки, алоэ).
Избавьтесь от аллергии, подберите заживляющую мазь и переходите на Huggies — подгузники с натуральным 100% хлопком и гипоаллергенными пористыми материалами, которые позволяют коже малыша дышать. Здесь вы найдете еще несколько полезных советов о том, как выбрать лучшие подгузники для малыша.
Лечение аллергии у грудничка
Аллергенные продукты
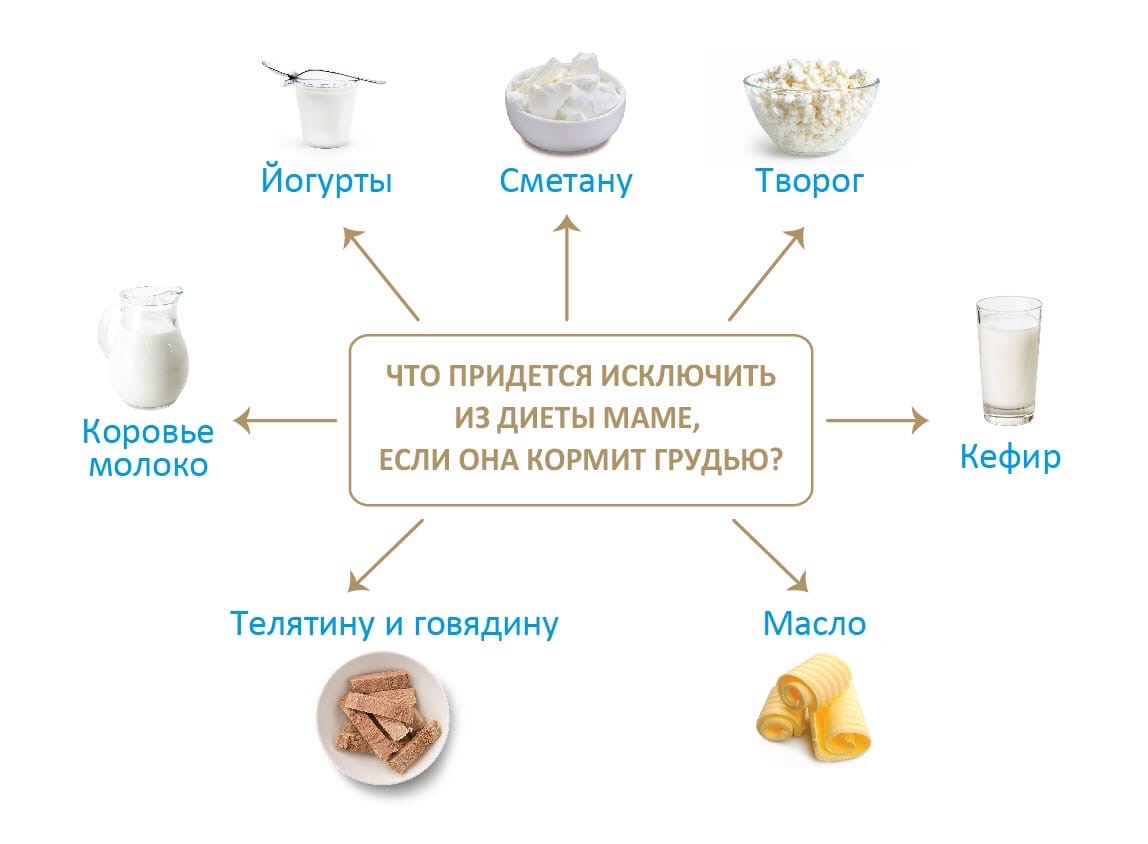
Основным принципом лечения пищевой аллергии новорожденного является гипоаллергенная диета женщины. Необходимо сбалансированное питание и полное исключение продуктов, на которые у ребенка возникла аллергия, а также продуктов, содержащих красители, ароматизаторы, консерванты.
Исключаются: пряные, острые и соленые блюда, маринады, копчености, коровье молоко, куриные яйца, рыба и морепродукты, мед, орехи, шоколад и цитрусовые.
Диета доктора Комаровского – один из вариантов гипоаллергенной диеты при кормлении грудью.
Вариант меню при гипоаллергенной диете:
| Время дня | Рекомендуемые блюда |
| Завтрак | Творог 5% с фруктовым джемом, овсяное печенье, чай зеленый |
| Первый перекус | Хлебцы рисовые, йогурт, яблоко |
| Обед | Куриная грудка отварная/тушеная; картофель отварной; салат из овощей, зелени с оливковым маслом; чай черный с медом |
| Второй перекус | Фруктовый салат (без цитрусовых) |
| Ужин | Гречневая каша, индейка на пару |
Второй вариант меню:
| Время дня | Рекомендуемые блюда |
| Завтрак | Каша пшенная с маслом на воде, зефир, чай черный |
| Первый перекус | Творог нежирный с медом или джемом |
| Обед | Рис бурый, говядина тушеная/ на пару |
| Второй перекус | Йогурт, яблоки |
| Ужин | Куриная грудка, запеченная с овощами |
В период обострения аллергии, помимо гипоаллергенной диеты матери к лечению могут быть добавлены противоаллергические (антигистаминные) препараты (Фенистил), а также энтеросорбенты – препараты, способные связывать и выводить вредные вещества, в том числе аллергены, из желудочно-кишечного тракта ребенка (Смекта, Энтеросгель)
Полезные видео
Аллергия на грудное молоко и питание матери — мнение доктора Комаровского.
Заболевания, при которых образуется мокрота
Густая слизь образуется при разных патологических состояниях и болезнях, которые вызывают существенный дискомфорт у человека. Острые респираторно-вирусные инфекции, синусит и бронхит сопровождаются появлением плотной и вязкой мокроты. Такие же процессы возникают у людей, которые курят. Голос становится хриплым, им нужно постоянно отхаркивать. Важен тип мокроты, которая отделяется в верхних или нижних дыхательных органах.
Слизь – это вещество, которое выделяется во время откашливания, имеет неоднородную консистенцию. Это реакция естественных резистентных функций организма на атаки вирусов, грибков, болезнетворных микроорганизмов. Также благодаря отделяющимся частичкам происходит нейтрализация смоляных соединений, которые присутствуют в сигаретах. При обильном количестве этой жидкости, которая скапливается на задней стенке горла, появляются определенные проблемы, состояние человека ухудшается.
В норме избытки мокроты отделяются в процессе кашля. Так дыхание облегчается. Но есть состояния, при которых отмечается избыточное количество слизи. Причинами этого становятся воспалительные, инфекционные, экологические факторы:
- Болезни носовых ходов, пазух и глотки. Секрет, который скапливается на задней стенке глотки, стекает из носовых ходов и пазух, свидетельствует о простуде, острой респираторно-вирусной инфекции. Это может быть ринит, синусит, аденоидит, гайморит, эпиглоттит, трахеит, ларингит.
- Патологические состояния в легких и бронхах. Густой налет начинает образовываться, когда развивается бронхит, пневмония, рак легких, туберкулез, муковисцидоз, бронхиальная астма, легочная тромбоэмболия.
- Аллергические реакции. При хронической аллергии секрет в дыхательных путях находится в избытке, особенно в период обострения патологического состояния, при непосредственном влиянии аллергенов и раздражителей.
- Стероидные препараты. При лечении бронхиальной астмы применяются ингаляционные средства, в состав которых входят стероиды. Побочным эффектом при таком лечении является избыточная выработка слизи.
- Воздействие сигарет – никотина и смолянистых соединений. В таком случае слизь является естественное реакцией на влияние вредных веществ. Так организм очищает дыхательную систему и увлажняет глотку.
- Болезни органов пищеварительной системы. Слизь в горле, которая появляется после приема пищи, является одним из симптомов гастроэзофагита, при котором из полости желудка в область пищевода происходит заброс кислоты.
- Психосоматика, неврологические заболевания. Одним из симптомов является чувство кома в горле. Слизь является следствием невроза.
Есть и другие факторы, которые влияют на образование мокроты:
- воздействие на голосовые связки, сильное их перенапряжение;
- изменения в гормональном фоне – развитие гипотиреоза и некоторых аутоиммунных заболеваний;
- искривление носовой перегородки врожденного или приобретенного характера;
- негативные экологические факторы – загрязненный воздух.
Окрас слизи во многих случаях дает возможность врачу заподозрить вероятные причины:
- При появлении прозрачной слизи врачи подозревают тромбоэмболию легочной артерии, аллергическую реакцию, хроническую обструктивную болезнь легких.
- Если появляется слизь желтого или желтоватого цвета, это может свидетельствовать о наличии гнойных, вирусных либо бактериальных процессов в органах дыхательной системы. Таким образом организм очищается от инородных агентов, которые атакуют иммунную систему.
- Зеленоватый оттенок слизи – можно судить о наличии длительной респираторной инфекции, вирусной либо бактериальной инфекции, пневмонии, абсцессе легких, муковисцидозе.
- Если из горла выделяется желто-зеленая мокрота, это говорит о вирусной либо бактериальной инфекции.
- При появлении розовой или красной слизи с примесями крови врачи подозревают бронхит, рак легких, эрозию в дыхательных путях.
- Мокрота ржавого цвета говорит о наличии пневмонии, возбудителем которой является пневмококк. Также это один из симптомов туберкулеза легких.
- При появлении белой, молочной и непрозрачной слизи можно говорить о развитии бронхиальной астмы, аллергической реакции, вирусной инфекции.
- При наличии пенистой мокроты можно судить об отеке легких.
- Слизь, окрашенная в темный цвет, говорит о наличии грибковых инфекций.
Только по окрасу слизи невозможно поставить правильный диагноз
Важно своевременно обратиться к доктору и пройти необходимые обследования. Только врач может назначить эффективное отхаркивающее средство, которое поможет избавиться от проблемы.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Профилактика
Любое заболевание легче предотвратить, чем лечить. Поэтому, если вы желаете избежать любых аллергических проявлений у вашего крохи, придерживайтесь следующих правил:
не вводите прикорм ранее, чем это рекомендует ВОЗ (с 6 месяцев) и только после консультации со специалистом. Многие мамы стремятся «побаловать» малыша вкусненьким как можно раньше, не задумываясь о том, как на это отреагирует организм грудничка;
любой теоретически аллергенный продукт кормящая мама должна пробовать по чуть-чуть и внимательно следить за реакцией крохи. Исключить из рациона цельное молоко, орехи, мед, яйца, копчености, кофе и продукты с усилителями вкуса;
при выборе детской смеси четко придерживаться указаний педиатра;
поддерживать оптимальный климат в детской комнате (с температурой не выше 20–22 ˚С и влажностью 60–70%) и как можно чаще проводить в ней влажную уборку;
одевать ребенка по погоде. Давно доказано, что перегрев намного хуже, чем переохлаждение;
по возможности ограничить контакт ребенка с домашними животными;
стирать детскую одежду специальными порошками и тщательно выбирать уходовую косметику.
Эти несложные рекомендации позволят значительно снизить риск развития аллергии у грудничка и станут лучшим подспорьем в борьбе с уже существующим заболеванием.
Потребности малыша
В первые дни после родов у мамы выделяется молозиво — густая жидкость желтоватого цвета. Молозиво чрезвычайно богато витаминами, но главное — иммуноглобулинами и прочими иммунопротекторами, которые заселят стерильный кишечник малыша и будут обеспечивать защиту организма от рождения и до тех пор, пока у него не выработается собственный иммунитет.
На 4 – 5-й день у мамы начинает появляться «переходное» молоко. Малыш хоть и совсем немного, но уже подрос, его потребности изменились, а вместе с ними — и молоко: в нем больше жира и углеводов, а белков меньше.
К концу 2-й недели появляется «зрелое» молоко. В его составе меньше всего белка (по сравнению с молозивом и переходным молоком).
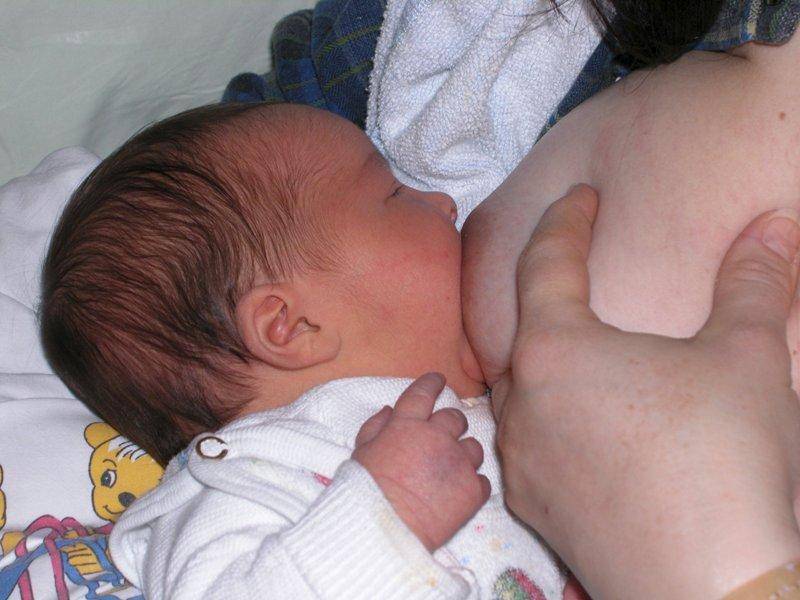
Прикладываем малыша к груди
Не все мамы знают, что для налаживания грудного вскармливания специалисты советуют как можно раньше прикладывать малыша к груди, в идеале — сразу после родов. Первое грудное вскармливание младенцев – очень полезный и важный шаг. Считается, что ребенок должен оказаться в контакте с мамой «кожа к коже» в течение не менее двух часов после рождения. Начало грудного вскармливания малыша поможет адаптироваться к новой среде, получить правильную флору кожи и слизистых, сохранять необходимый температурный баланс. Биение маминого сердца, ее тепло и ласка дадут ему ощущение спокойствия. А мамин организм получает сигнал к усиленному производству гормонов окситоцина и пролактина, которые отвечают за прочную эмоциональную связь с новорожденным и выработку молока соответственно.
Как правило, малыш в течение получаса после рождения сам может взять грудь. Но не стоит переживать, если процесс кормления грудью не удается наладить сразу, — в первые дни после родов и вам, и малышу предстоит научиться очень многому. Сейчас оба ваших организма настраиваются на крайне важную работу, и на это уйдет определенное время.
- Если по каким-то причинам вы не можете приложить малыша к груди, воспользуйтесь молокоотсосом: это и снимет напряжение с набухающей груди, и стимулирует выработку молока;
- Ребенок должен непременно находиться в правильном положении: помимо прочего, это поможет избежать трещин и ссадин на сосках. Кормить малыша нужно в удобной позе, в которой с комфортом можно расположиться на долгое время. Некоторые специалисты рекомендуют кормить в позе лежа, чтобы малыш мог «помочь» маме. Но есть кормящие мамы, которые советуют и другие позы при грудном вскармливании. Попробуйте все и выберите удобную вам;
- Нежно прижмите малыша, развернув его к себе. Вся ареола соска должна быть в ротике малыша, нижняя губа вывернута, а подбородок и кончик носа ребенка упираются в мамину грудь. Этот процесс может потребовать времени и терпения;
- Предлагайте малышу сначала одну грудь, и только если он не наелся — вторую. Это позволит младенцу получить «заднее», богатое жирами молоко. При этом стоит дождаться, пока ребенок сам отпустит ее — он будет интуитивно знать, когда пора заканчивать. Предоставьте сыну или дочке самим регулировать продолжительность кормления, не ограничивая время пребывания у груди. Со временем вы привыкнете и будете четко знать, когда стоит предлагать новорожденному вторую грудь.
Медикаментозные средства
Противоаллергический и энтеросорбентные препараты, какие можно при грудном вскармливании? Противоаллергические препараты делятся на три группы: на препараты первого, второго и третьего поколения.
К препаратам первого поколения относятся те препараты, которых нельзя принимать без прерывания от груди. Они могут сказаться на ребенке очень негативно. К этой категории относятся димедрол, супрастин и некоторые другие.
Препараты второго поколения типа цетиризин, лоратадин, эбастин и другие являются не опасными в период кормления. Их принимают один раз в день без причинения вреда грудничку.
Препараты третьего поколения типа левоцетиризин, дезлоратадин. Эта группа препаратов полностью безопасна, как для матери, так и для ребенка.
Сорбентные препараты (активированный уголь, смекта, энтеросгель) принимать при отравлении матери во время лактации не запрещаются.
Несмотря на то, что при отравлении кормящей женщины, её высокая температура и диарея могут перейти и к малышу, но лучше не прерывать кормление в таких случаях.
Как устроена околососковая область
Эта часть отличается от всей остальной женской груди более тонкой, чувствительной кожей, имеющей множество нервных окончаний. По степени чувствительности ее можно сравнить с половыми органами.
На ореоле имеется несколько возвышений, похожих на небольшие прыщики. Это железы Монтгомери, выделяющие специальную жидкость, не дающую пересыхать нежной коже. На соске открываются отверстия, называемые млечными порами. Через них выделяются молозиво и молоко.
Ореола может иметь разный цвет, зависящий от количества гормонов и пигмента в коже. Поэтому у некоторых женщин она достаточно светлая, а у других – темная. Цвет этой зоны может меняться в течение жизни – в молодости он более светлый, а к старости темнеет. Потемнение ареолы также наблюдается во время беременности.
Поэтому равномерное изменение оттенка этой области, а также наличие беловатых возвышений считается нормой. Но на соске и возле него могут появляться патологические очаги, имеющие различные причины.
Факторы риска, способствующие развитию аллергии на молоко
Факторы риска, приводящие к врожденной аллергии на молоко:
- наследственная предрасположенность;
- употребление матерью во время беременности высокоаллергенных продуктов;
- излишнее употребление молока во время беременности;
- интенсивная медикаментозная терапия во время токсикозов;
- недостаточность секреторного иммунитета;
- особенности иммунного ответа;
- изменение врожденного баланса провоспалительных и противовоспалительных цитокинов;
- повышенная чувствительность периферических тканей к медиаторам аллергии;
- нарушение ферментативной деятельности фагоцитов;
- врожденное нарушение процессов дезактивации биологически активных веществ.
Интенсивная медикаментозная терапия во время токсикозов беременности
воспаление легкихциститсинуситантибиотикижаропонижающиеобезболивающиемолоко, клубника, шоколад и др.холод, тепло, физическая нагрузка, солнечный свет и др.
Врожденное нарушение процессов дезактивации биологически активных веществ
Факторы риска, приводящие к аллергии на молоко в первый год жизни:
- срыв гипоаллергенной диеты во время кормления грудью;
- позднее прикладывание к груди;
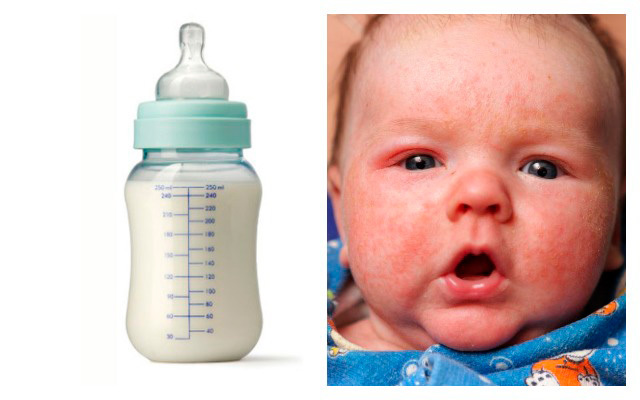
- раннее искусственное вскармливание.
Раннее искусственное вскармливание
инфекцииФакторы риска, приводящие к приобретенной аллергии на молоко после первого года жизни:
- патология желудочно-кишечного тракта;
- болезни печени;
- глистная инвазия;
- необоснованный прием иммуностимуляторов;
- агрессивные средовые факторы;
- приобретенные гиповитаминозы;
- длительный прием ингибиторов АПФ.
Чтобы негативных последствий от посещения общественного пляжа не возникло, родители должны следовать следующим правилам:
Надевать на ребенка купальный костюм, плавки. Отдыхая на пляже, замечали ли вы, как дети без купальников, трусиков бегают по пляжу? Ответ однозначный: да. Многие родители думают, что в этом нет ничего страшного, ведь это же дети
Запомните, что именно от этого важного пункта, у крохи могут быть дальнейшие проблемы с мочеполовой системой, с развитием половых органов. Понятное дело, что сейчас дети ничем не отличаются от своих сверстников, но в будущем купание без купальника, трусиков может нехорошо откликнуться на здоровье ребенка
Необходимо правильно выполнять интимную гигиену новорожденных мальчиков и девочек — подмывать после купания чистой водой и пользоваться только мягкими детскими средствами.
Обязательно надевать панамку на голову малыша. Попадание солнечных лучей на голову, кожу детей обычно не приносит пользы. Ребеночек может перегреться, играя на солнышке. Головной убор – главная вещь на пляже! Если же вдруг вы забыли о панамке, бандане, то первые симптомы солнечного удара таковы: слабость, головная боль, тошнота, высокая температура, шум в ушках.
Следите за временем для купания. Лучшее время — с утра и до 12 часов дня. В обед лучше сходить домой, покушать и отдохнуть. С 16 часов можно вновь отправляться в плавание. Если следовать такому распорядку, то вы вряд ли перегреетесь.
Приобретите солнцезащитный крем, чтобы ребенок не обгорел. Лучше выбрать водостойкий, его не нужно наносить несколько раз.
Следите за временем, которое малыш тратит на купание. Крохам можно находиться в воде не более 10 минут, иначе могут переохладиться и заболеть.
Купать в день можно 4-5 раз. Главное следите, чтобы ребенку было комфортно в воде. Если малыш не хочет купаться, не заставляйте.
После выхода с воды накиньте на свое чадо полотенце, обязательно оботрите его, вытрите уши, в которых может быть водица.
После купания переоденьте ребенка в сухую одежду. Сырые плавки могут стать причиной разных болезней.
Купать малышей лучше спустя час после еды. На отдыхе кормите детей овощами, фруктами, ягодами.
Обязательно имейте в запасе питьевую воду.
После купания врачи рекомендуют купать ребенка с мылом. Так вы смоете микробов, которые могут попасть в организм малыша и заразить его.
Из чего состоит грудное молоко
Молоко на 87 % состоит из воды, остальные 13 % составляют белки (1 %), жиры (4 %), углеводы (7 %) и витамины с микроэлементами (около 1 %).
Макронутриенты в грудном молоке
- Белки. Это строительный материал и основа для роста. Из белков, поступающих с грудным молоком, в организме малыша синтезируются гормоны, вырабатываются антитела, а также благодаря им формируется иммунитет. Белки очень важны в первый год жизни ребенка, ведь в это время малыш растет очень интенсивно. Грудное женское молоко состоит из белков (а они — из аминокислот). Пища, попадая в организм, расщепляется на аминокислоты, которые являются строительным материалом для тела человека. Один из таких «кирпичиков» — таурин — способствует развитию мозга и нервной системы. Другой из них — казеин — усваивается сложнее, зато в женском грудном молоке, в отличие от коровьего, его совсем мало;
- Жиры являются незаменимым компонентом рациона малыша. Они входят в состав клеточных мембран, участвуют в формировании нервной системы, что делает их незаменимыми в период роста крохи, и именно поэтому грудное молоко относительно жирное. Холестерин, тоже один из компонентов жиров грудного молока, необходим для развития мозга, участвует в синтезе гормонов и витамина D. Жиры материнского молока легко усваиваются детским организмом. Наибольшее количество жира содержится в «заднем» молоке, поэтому специалисты по грудному вскармливанию рекомендуют кормящей маме добиваться того, чтобы малыш за один «прием пищи» обязательно опорожнял грудь, иначе ему будет доставаться «переднее» молоко, которое служит больше питьем для ребенка, чем едой. Содержание жиров в молоке меняется и в течение дня (увеличивается к вечеру), и на протяжении всего периода вскармливания (снижается по мере роста ребенка). Диетой общий объем жиров в материнском молоке не регулируется, но режим питания мамы влияет на качественный состав жирных кислот;
- Углеводы. Основная функция углеводов — энергетическая подпитка организма. Они представлены в грудном молоке матери лактозой — молочным сахаром. Лактоза расщепляется в кишечнике на ферменты глюкозу и галактозу, участвующие в усвоении кальция. Глюкоза особенно востребована мозгом, для деятельности которого она жизненно необходима.
Нуклеотиды, содержащиеся в грудном молоке, — это основа для строительства ДНК, поэтому они очень важны в период интенсивного роста малыша.
Микронутриенты в грудном молоке
- Минеральные вещества. Все необходимые минеральные вещества и витамины содержатся в мамином молочке. Причем они находятся в идеальной форме для усвоения организмом малыша. До года все необходимое ребенок получает с маминым молоком. Только маме нельзя забывать, что от того, как она питается, зависит качество и состав ее молока;
- Иммунологически активные вещества. Малыш пока не производит сам иммунные клетки и антитела, а получает их с маминым молочком. Материнское молоко — идеальная пища для ребенка на первом году жизни. Его состав характеризуется балансом питательных веществ, ферментов, гормонов, факторов иммунитета и других компонентов. Оно содержит в оптимальных количествах и соотношениях полноценные белки, при помощи которых осуществляется транспорт витаминов, гормонов и других физиологически активных веществ. Помните: грудное молоко — это лучшее питание для ваших деток. Но если выбор детской смеси становится необходимостью, обязательно учитывайте возрастные рекомендации, указанные на упаковке. Также перед первым использованием необходимо проконсультироваться с врачом-педиатром.
Помните: грудное молоко — это лучшее питание для ваших деток. Но если выбор детской смеси становится необходимостью, обязательно учитывайте возрастные рекомендации, указанные на упаковке. Также перед первым использованием необходимо проконсультироваться с врачом-педиатром.
Аллергия на продукты или на мамино молоко?
Так может ли быть у ребенка аллергия на грудное молоко? До этого момента мы с вами говорили о том, что ее может вызвать какой-то продукт в вашем рационе.
Но возможно ли такое, что реакция у крохи возникнет на ваше молоко? То есть бывает ли аллергия на белок самого грудного молока?
Нет, так не бывает. Ведь если бы это было так, все дети с подобной реакцией просто умирали бы!
Природа позаботилась о том, чтобы мамино грудное молоко содержало оптимальное количество тех компонентов, которые необходимы именно ее ребенку. Его состав всегда индивидуален.
Именно поэтому ни одна смесь в мире не сможет на 100% его повторить. Может лишь до некоторой степени приблизиться к общему составу.
Так что, если доктор скажет, что у ребенка реакция именно на белки вашего молока — смело идите к другому.
А чтобы снизить нежелательные последствия для животика малыша, соблюдайте следующие простые рекомендации:
- Кушайте часто, но понемногу. Большая порция одного продукта — сильная нагрузка даже на взрослую пищеварительную систему, что говорить о грудных детках?
- Внимательно следите за принимаемыми препаратами — далеко не все лекарства разрешеныпри ГВ и безопасны для маленьких. Это же правило касается и травяных чаев.
- Старайтесь не употреблять продукты, содержащие много химических компонентов (красители, консерванты, загустители, разрыхлители и т. д.). Даже, если они не вызовут аллергии, полезными для малыша их назвать уж точно нельзя.
- Пейте в день не менее 2 литров жидкости, при этом старайтесь, чтобы большая часть ее была именно простая вода.
Надеюсь, главное, что вы вынесли из этой статьи — в природе не существует аллергии на грудное молоко родной матери!
Поэтому лучше выяснить, какие конкретно продукты дают нежелательные последствия, и отказаться от них.
Если первые месяцы после родов хотите питаться разнообразно и не вызвать аллергию у ребенка, то смотрите интернет-курс Питание кормящей мамы без вреда для ребенка>>>
Питайтесь правильно!
- Что можно пить кормящей маме
- Какие обезболивающие можно при грудном вскармливании
- Аспиратор для новорожденных
Лечение младенца при аллергии на грудное молоко
Основа лечения грудничка – соблюдение кормящей мамой сбалансированного гипоаллергенного питания. Прикорм и докорм способны отрицательно отразиться на защитных качествах детского организма, при этом выбрать молочную смесь бывает затруднительно.
Какие препараты можно давать грудничку?
Во время обострений деткам можно давать антигистаминные лекарства, Смекту, Фенистил. Это поможет вывести аллерген из ЖКТ малыша. Для устранения зуда и кожной сыпи используются лечебные кремы/мази (Д-пантенол, Бепантен). Подобные медикаменты купируют воспалительный процесс, заживляют ранки, трещинки на кожном покрове.
Когда стоит обратиться к народной медицине?
Кожные высыпания можно устранить с помощью травяных ванночек. В качестве целебных растений отлично подойдет ромашка, череда, шалфей. Из подготовленного сырья необходимо сделать отвар, после чего смешать его с обычной теплой водой в ванночке и искупать в полученной жидкости младенца.
При возникновении каких-либо болезненных признаков у новорожденного необходимо обратиться за помощью к педиатру, также кормящая женщина должна исключить из своего питания все продукты, содержащие аллергены. Настоятельно не рекомендуется заниматься самолечением, поскольку симптомы пищевой аллергии схожи с другими болезнями.
Лечение аллергии на молочный белок
Лечение аллергии на молочный белок нужно начинать с выведения аллергена из организма. Родителям необходимо полностью исключить из пищевого рациона малыша молочные продукты.
При смешанном вскармливании из рациона ребенка убираются смеси на основе коровьего молока. Маме лучше вернуться к естественному вскармливанию или перевести ребенка на гипоаллергенные смеси.
Кормящей грудью женщине желательно уменьшить или исключить молочные продукты из своего меню.
Не нужно забывать о том, что сухое молоко и его компоненты входят в состав многих продуктов: шоколада, хлеба, кондитерских изделий, мороженого, майонеза, колбас.
При погрешностях в диете и первых признаках аллергии используются энтеросорбенты, связывающие аллергены в кишечнике и препятствующие их поступлению в кровь.
Кому показан прием витаминов Витрум?
Считается, что каждая женщина после родов во время лактации в той или иной степени страдает авитаминозом. Однако на этот факт необходимо посмотреть и с другой стороны. Основным источником витаминов для кормящей мамы должно быть правильное рациональное питание. В таком случае дополнительный прием витаминно-минеральных комплексов не потребуется. Необходимость дополнения питания синтетическими витаминами должна определяться только совместно с врачом.
Существуют ли неоспоримые показания к приему препарата Витрум Пренатал? По мнению многих врачей, дополнительный прием нутриентов необходим только в следующих случаях:
- недостаточное по разнообразию или составу питание матери во время беременности и в период грудного вскармливания;
- авитаминоз у ребенка, подтвержденный клинико-лабораторными данными;
- выявленный в результате анализов недостаток витаминов или микроэлементов у мамы.
Состав витаминно-минерального комплекса Витрум Пренатал подобран очень грамотно, с учетом потребности организма кормящей женщины. В него входит 13 витаминов и 10 минеральных компонентов. Основным плюсом является то, что этот комплексный препарат содержит усиленную дозу железа, помогающую справиться с физиологической анемией после родов. Также препарат содержит 150 мг йода, который также необходим для организма лактирующей женщины.
Витрум Пренатал: инструкция по применению
Основным плюсом применения этого витаминно-минерального комплекса является его сбалансированность по своему составу. Известно, что некоторые нутриенты нельзя принимать совместно, а некоторые наоборот усваиваются только при совместном приеме. В этом плане Витрум Пренатал считается идеальным препаратом, так как ни один его компонент не мешает действию другого.
Для восполнения дефицита полезных веществ, необходимых организму кормящей грудью женщины, достаточно употребления одной таблетки за сутки. Принимать препарат необходимо утром после еды. Таблетка при этом должна проглатываться целиком, так как при разжевывании могут потеряться свойства некоторых компонентов под воздействием ферментов слюнных желез ротовой полости.
При соблюдении инструкции по применению Витрума вероятность побочных явлений сводится к нулю. Единственным нюансом данного вопроса может считаться появление аллергических реакций на какой-либо компонент препарата. Однако этот фактор сугубо индивидуален для каждой женщины, предугадать его возникновение невозможно.
У препарата существует всего 2 противопоказания:
- гиперчувствительность к любому из компонентов состава этого витаминно-минерального комплекса;
- пернициозная анемия.
Поэтому прием этого витаминно-минерального комплекса должен согласовываться с врачом, который учтет эти противопоказания, а также определит необходимую длительность курса применения препарата.
Женщины, принимающие этот препарат во время лактации, отмечают значительное улучшение состояния волос, ногтей, а также кожи. Также многие отметили, что прием данного витаминно-минерального комплекса помог им справиться с послеродовой анемией.
Также значительным плюсом Витрума девушки отмечают его более низкую цену по сравнению с аналогами, содержащими такой же состав витаминов и минералов. Еще одной из положительных черт данного витаминного комплекса является то, что ежедневно нужно принимать только одну таблетку. Это способствует практически полному исключению пропуска употребления препарата.
Анастасия Красикова, акушер-гинеколог, специально для Mirmam.pro