Причины ацетонемии
Кетоны оказывают повреждающее действие на все системы, вызывают сбой обмена веществ и нарушают кислотно-щелочное равновесие. Если в крови повышенное количество ацетона, он начинает выводиться из организма с мочой.
Ацетонемия появляется по следующим причинам:
- преобладание в рационе белков и жиров на фоне недостатка углеводов;
- голодание или следование строгим диетам с целью похудения;
- врожденная или приобретенная недостаточность ферментов, перерабатывающих углеводы;
- физическое переутомление;
- хронические психотравмирующие ситуации;
- глистные инвазии;
- осложнения после полостных операций;
- аутоиммунные болезни;
- авитаминоз и недостаточное поступление важных для организма микроэлементов;
- онкологические проблемы.
Ацетонемия может быть также обусловлена хроническими болезнями печени и поджелудочной железы. Кроме того, ацетон в крови возникает при обезвоживании на фоне кишечных инфекций со рвотой и поносом, при высокой температуре и интоксикациях. Причиной ацетонурии может быть неправильный питьевой режим с ограниченным поступлением жидкости, особенно в жаркую погоду.
Ацетон в крови характерен для диабетиков при неадекватной дозировке инсулина, а также на фоне хронической почечной недостаточности. Появление метаболитов ацетона у грудничка связано с нефропатией матери во время вынашивания плода.
Основные этапы лечения
- Обнаружив ацетон в моче у ребенка, врачи, прежде всего, советуют родителям откорректировать питание малыша. Ему назначается обильное питье и строгая диета. Пить жидкость ребенку необходимо понемногу. Но лучше всего использовать аптечные растворы, такие как Орсоль и Регидрон, которые нормализуют водно-щелочной баланс в организме и восполняют количество утраченной ребенком жидкости.
- Можно употреблять самостоятельно приготовленные отвары изюма или сухофруктов, а также негазированную минеральную воду и настой ромашки. Обязательным является и прием абсорбентов – препаратов, выводящих из организма токсины. С этой целью можно использовать активированный уголь, Сорбекс и другие средства.
- Облегчить состояние малыша можно с помощью обычной клизмы, которая позволит вывести из кишечника продукты распада.
- В тяжелых случаях лечение предусматривает обязательную госпитализацию детей с последующим введением им физиологического раствора и глюкозы внутривенно через капельницу для снятия основных симптомов отравления организма кетоновыми телами.
- Что касается питания, то после снятия симптомов ацетонурии, ребенку назначается строгая диета, которая полностью исключает употребление им любых сладостей, мучных изделий, в том числе хлеба и макарон, пряностей, консервации, жирной и жареной пищи, а также цитрусовых и бананов.
- Разрешает диета кушать нежирное мясо (вареное, тушеное), нежирную рыбу, овощные супы, борщи и разнообразные каши, а также овощи и фрукты (кроме запрещенных) в любом виде, так как они являются кладезем витаминов и микроэлементов.
При отсутствии результатов во время лечения в домашних условиях ребенка могут положить в стационар. Терапия проводится под наблюдением врача.
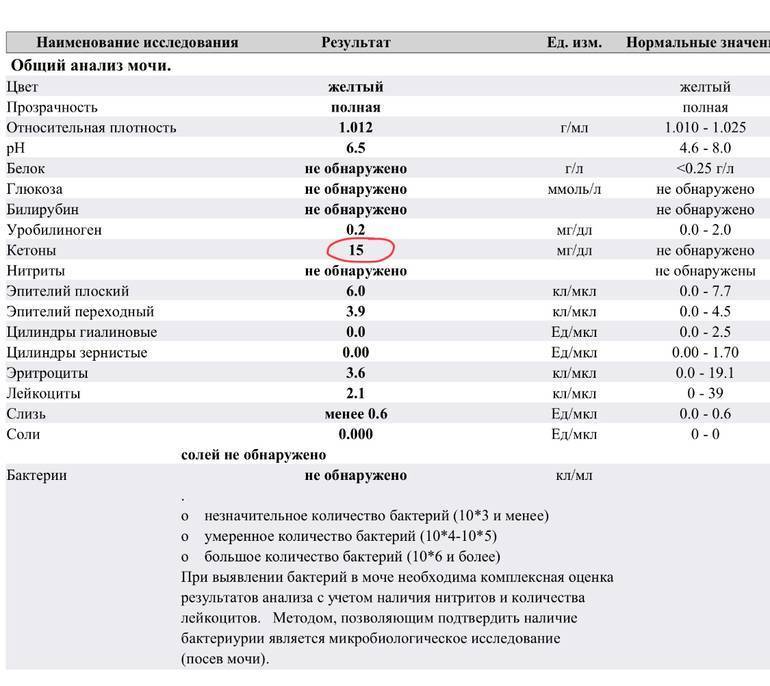
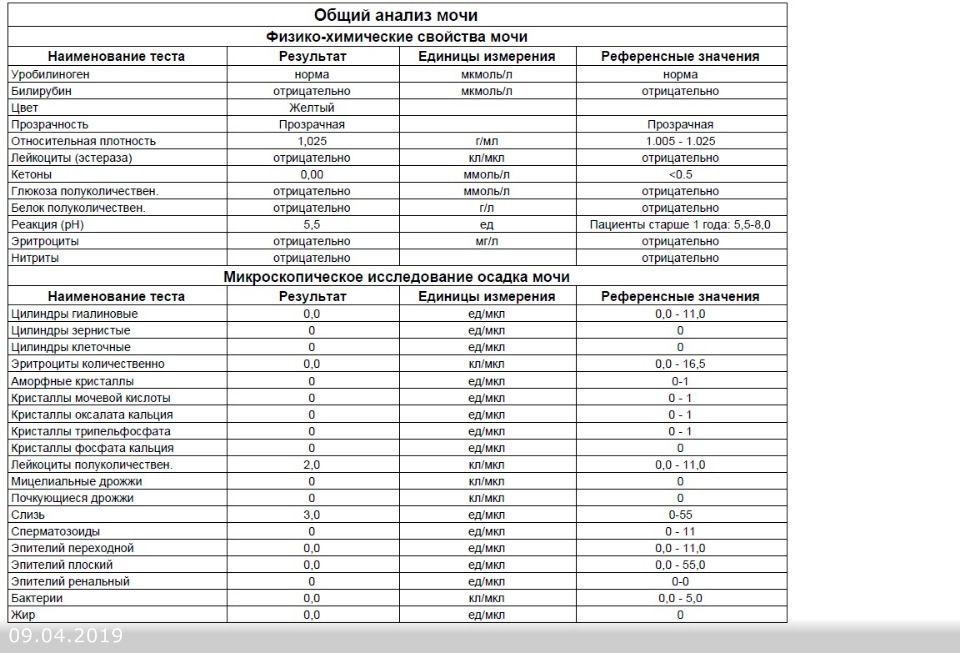
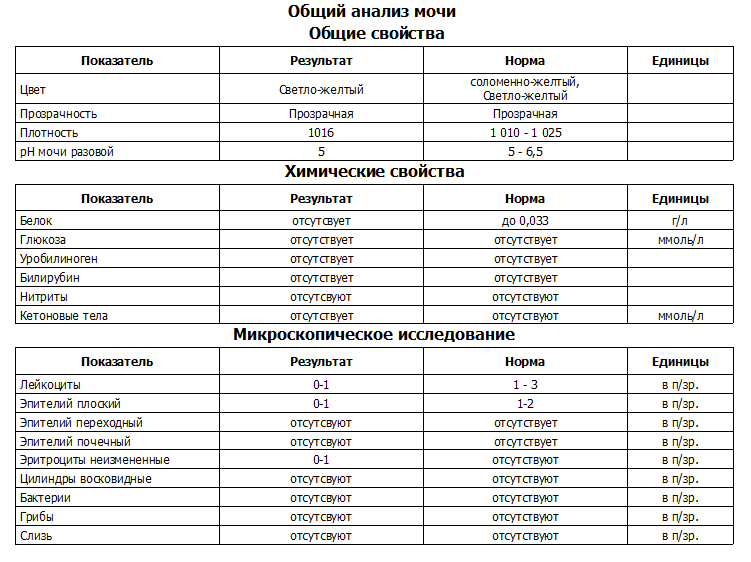
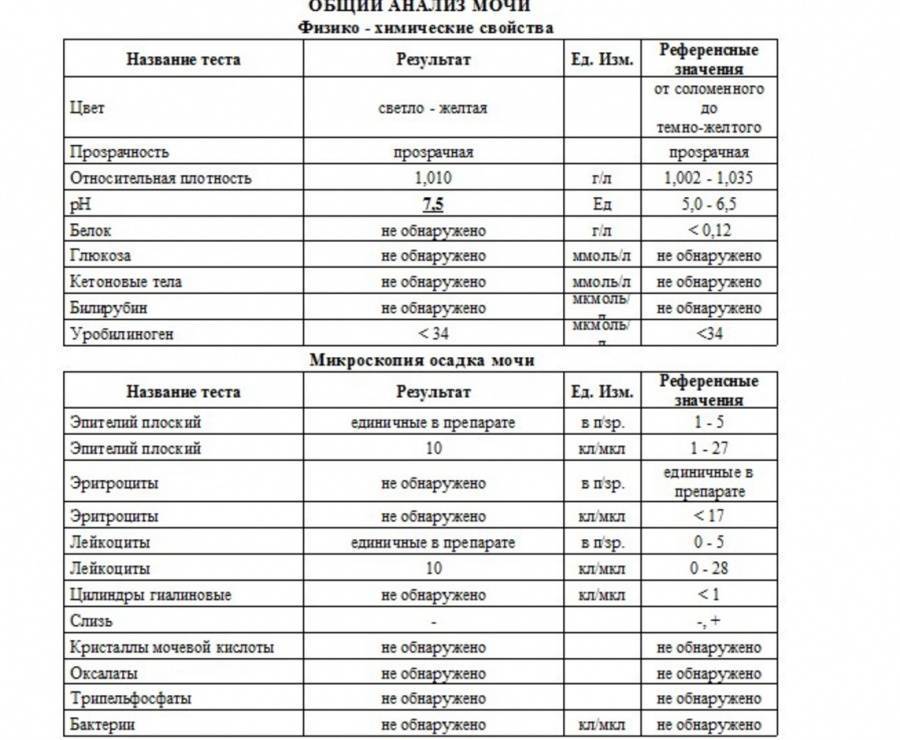
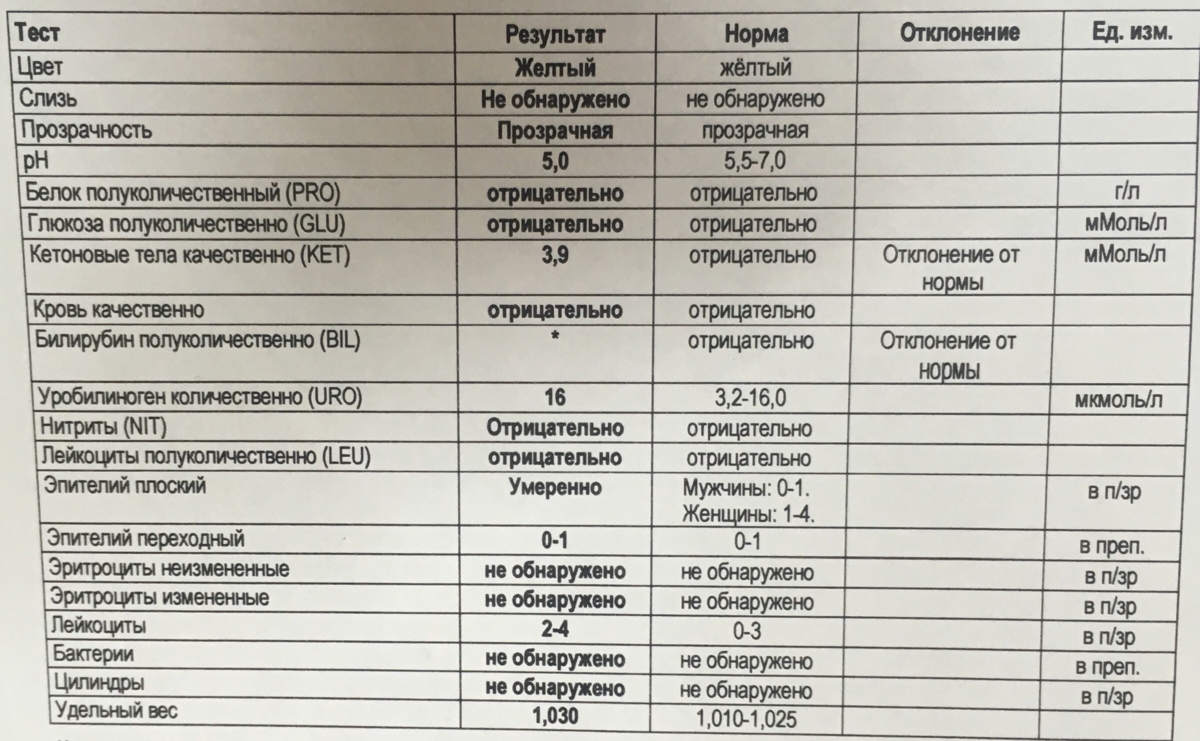
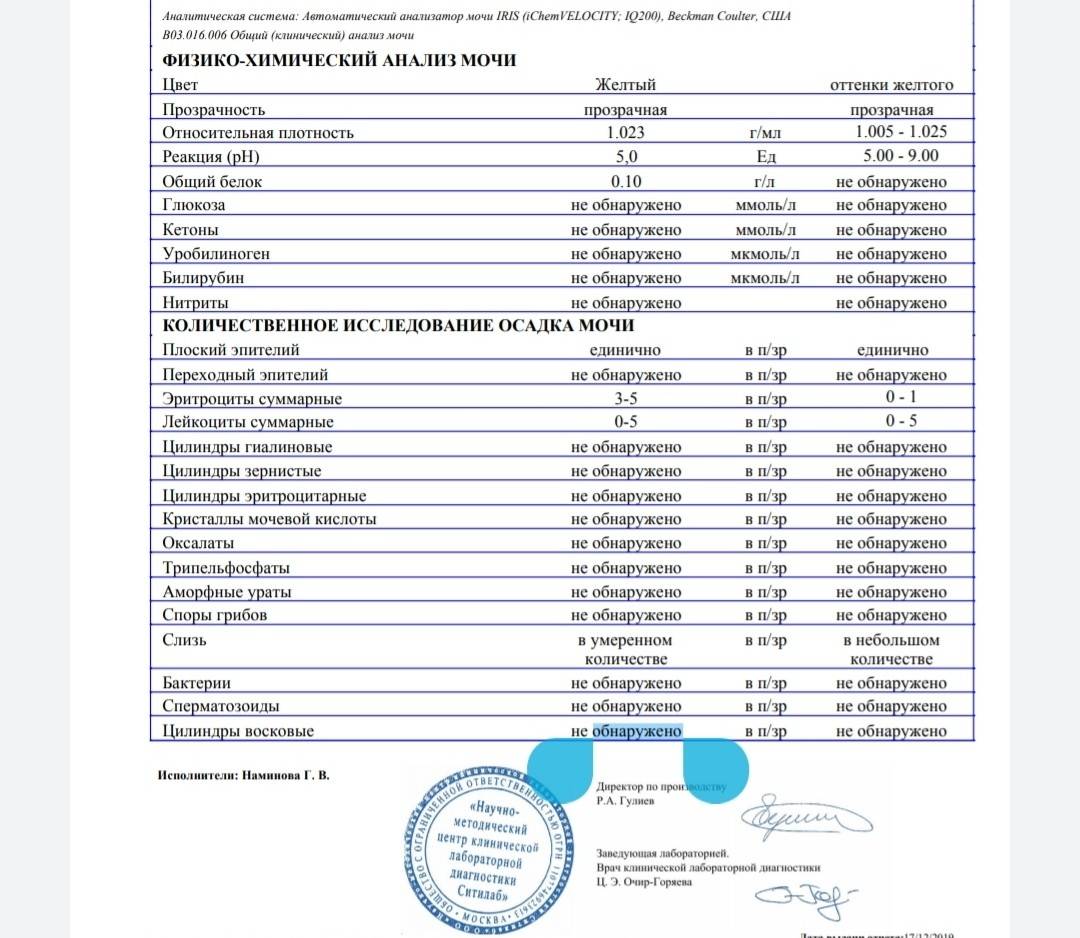
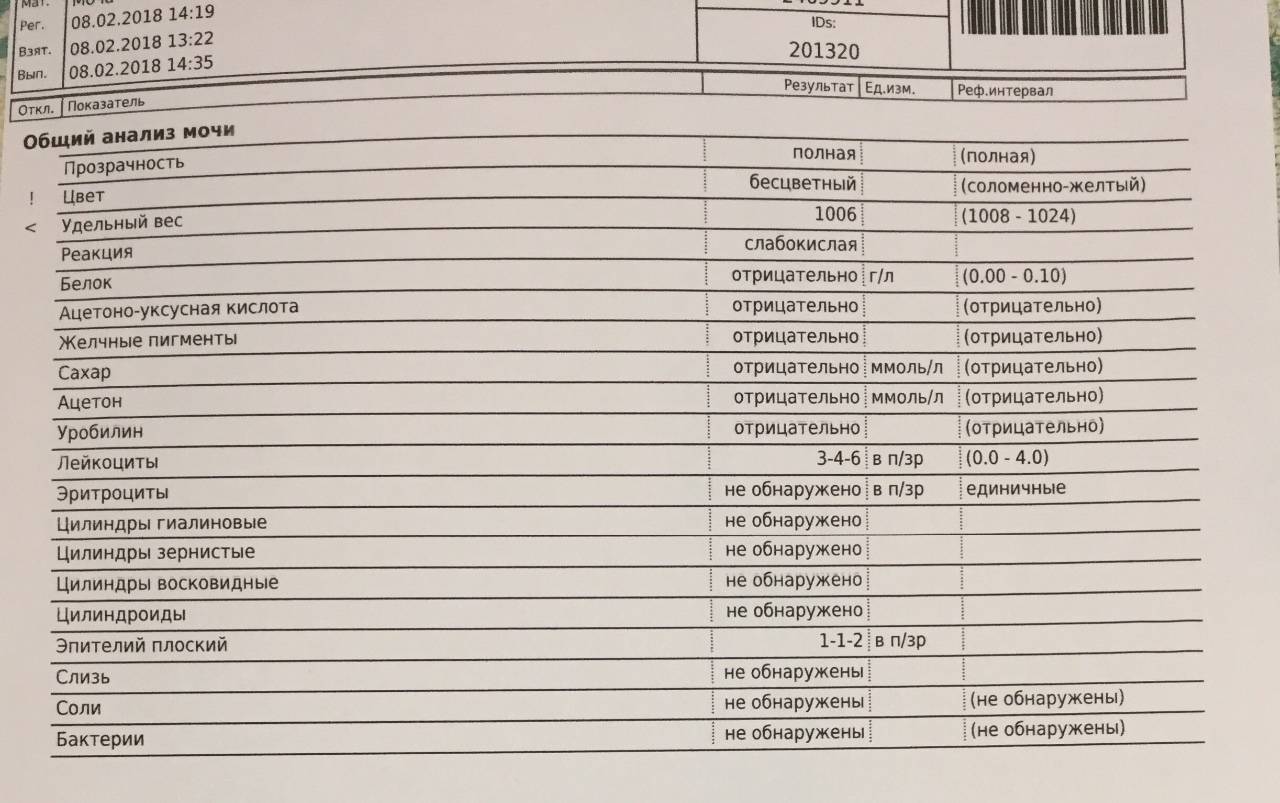
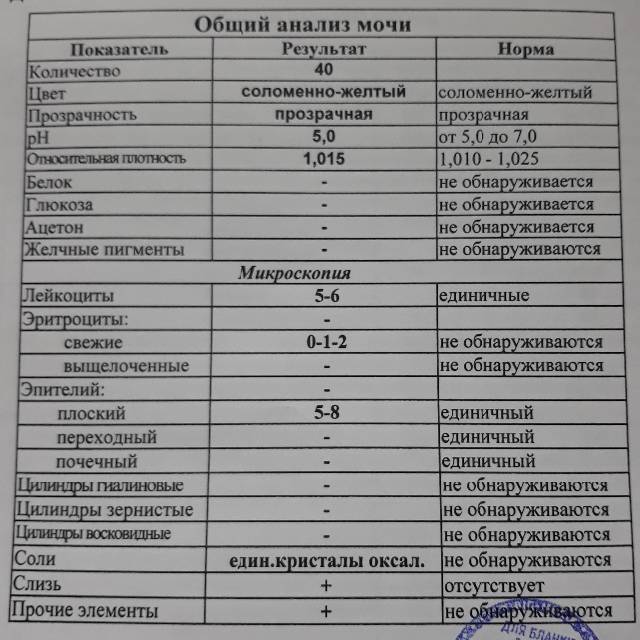
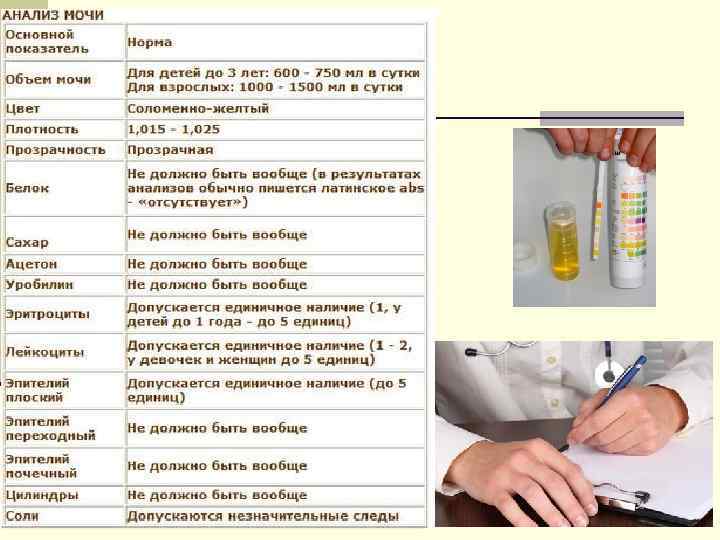
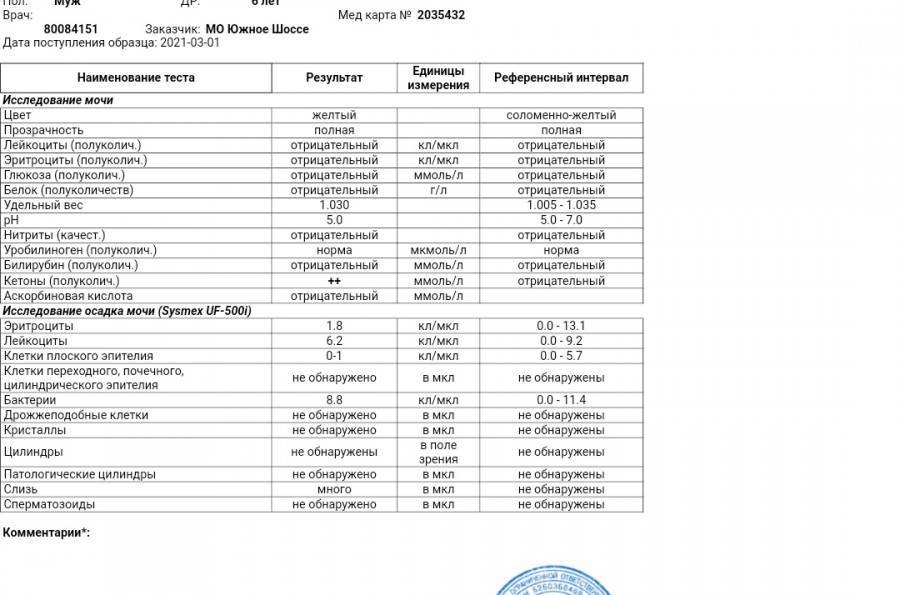
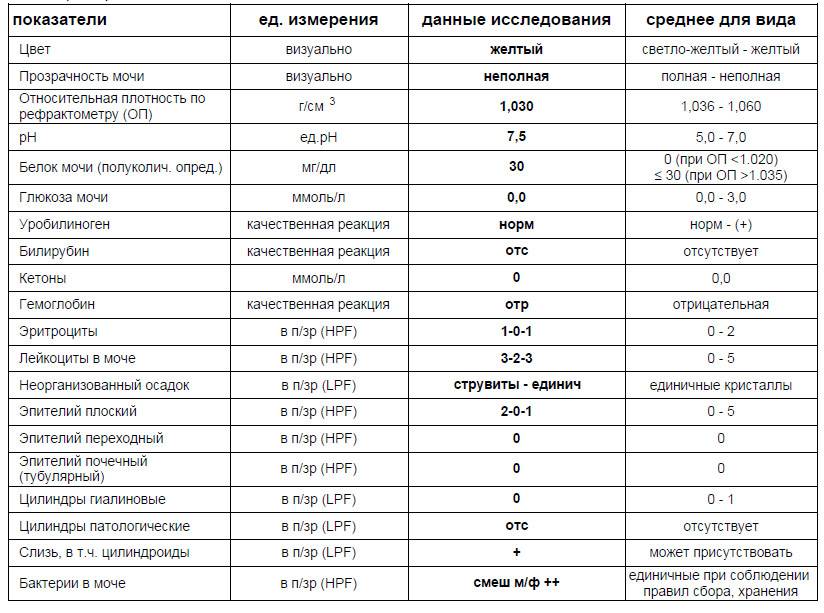
Норма общего анализа мочи
| Общий анализ мочи – нормальные показатели | |
| Цвет мочи | соломенно-желтая |
| Прозрачность мочи | прозрачная |
| Запах мочи | нерезкий |
| Реакция мочи или рН | рН больше 4 и меньше 7 |
| Плотность мочи | В пределах 1012 г/л – 1022 г/л |
| Белок в моче | отсутствует, до 0,033 г/л |
| Глюкоза в моче | отсутствует, до 0,8 ммоль/л |
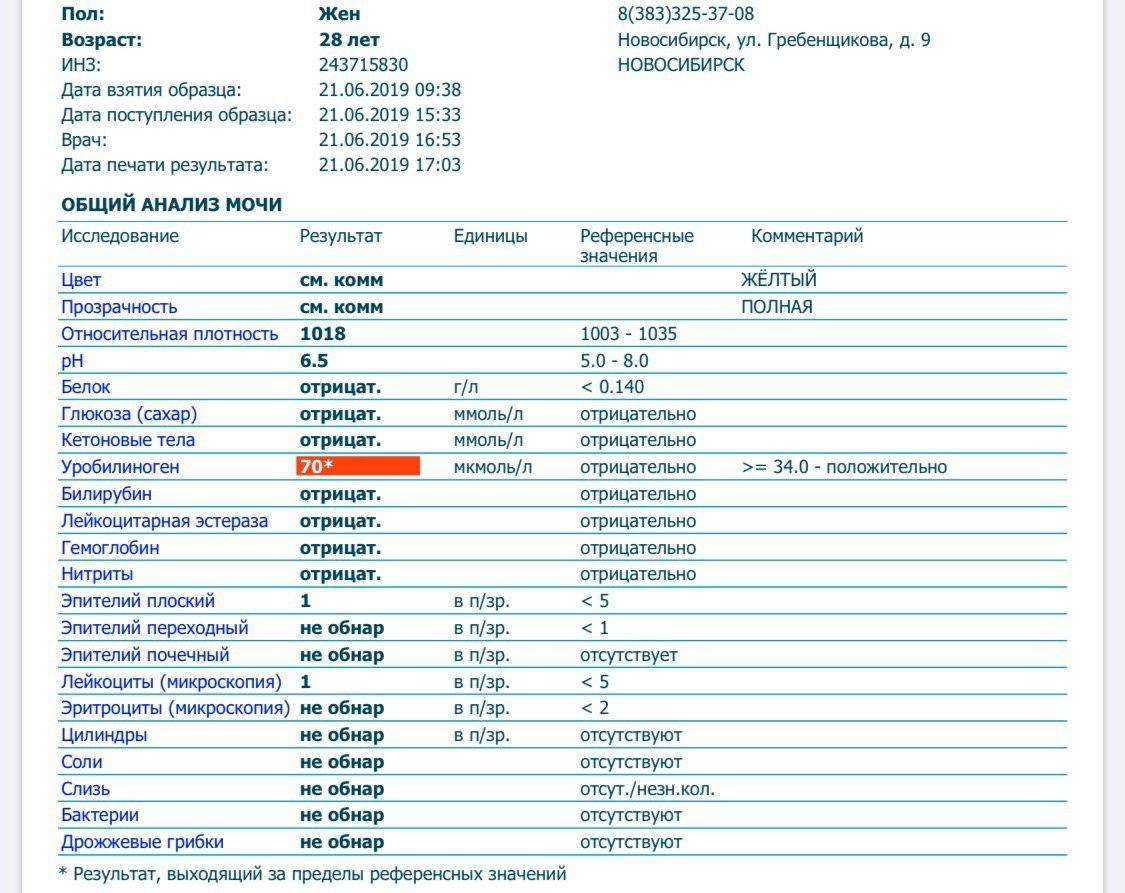
| Кетоновые тела в моче | отсутствуют |
| Билирубин в моче | отсутствует |
| Уробилиноген в моче | В пределах 5-10 мг/л |
| Гемоглобин в моче | отсутствует |
| Эритроциты в моче | до 3-х в поле зрения для женщин |
| единичные в поле зрения для мужчин | |
| Лейкоциты в моче | до 6-и в поле зрения для женщин |
| до 3-х в поле зрения для мужчин | |
| Эпителиальные клетки в моче | до 10-и в поле зрения |
| Цилиндры в моче | отсутствуют, единичные гиалиновые |
| Соли в моче | отсутствуют |
| Бактерии в моче | отсутствуют |
| Грибы в моче | отсутствуют |
| Паразиты в моче | отсутствуют |
Диета при ацетоне у детей
На количество ацетона в организме ребёнка можно повлиять с помощью диеты. Чтобы нормализовать состояние не нужно голодать и переедать, питание должно быть полноценным, с высоким содержанием богатой углеводами пищей. Рекомендуется употреблять больше кисломолочных продуктов, овощей, фруктов, сухофруктов, разрешается мёд, варенье, печенье в разумных количествах.
А вот количество употребляемых жиров и белков необходимо сократить. Исключите из рациона фастфуд, копчёности, жареную и острую пищу, наваристые мясные бульоны, шоколад и другие кондитерские изделия.
Если ребёнок жалуется на плохое самочувствие, можно давать глюкозу в ампулах 40%, она предотвратит тошноту и рвоту
Также обязательно потребление щелочного питья, это может быть регидрон или минералка, важно чтобы температура жидкости была равна температуре тела, так полезные компоненты быстрее всасываются в кровь.. Высокий ацетон у ребёнка не приговор, понизить его вполне возможно, разнообразив меню следующими продуктами:
Высокий ацетон у ребёнка не приговор, понизить его вполне возможно, разнообразив меню следующими продуктами:
- творог, кефир, йогурт, простокваша;
- кролик, курица, индейка, нежирная говядина;
- куриные и перепелиные яйца;
- спелые ягоды и фрукты;
- молочные и овощные супы.
Продукты должны запекаться, готовиться на пару или вариться, жареную пищу при ацетонурие нельзя.
Содержание ацетона в моче у ребёнка повышается из за неправильного питания и образа жизни, поэтому, чтобы вывести ацетон из мочи, и предотвратить его появление в дальнейшем нужно ответственно подойти к пересмотру питания.
Как диагностируют ацетонемический криз
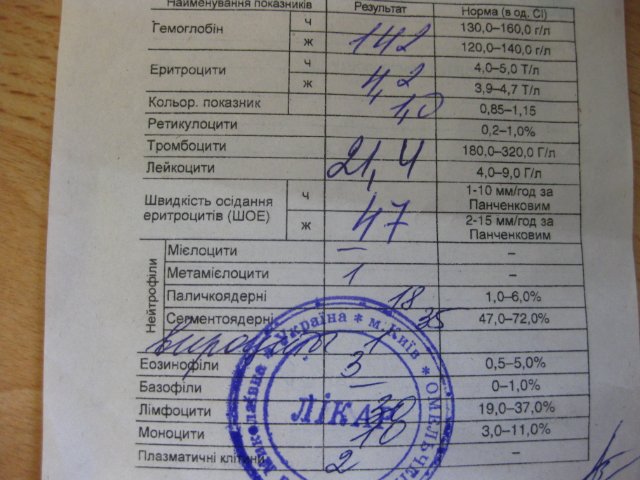
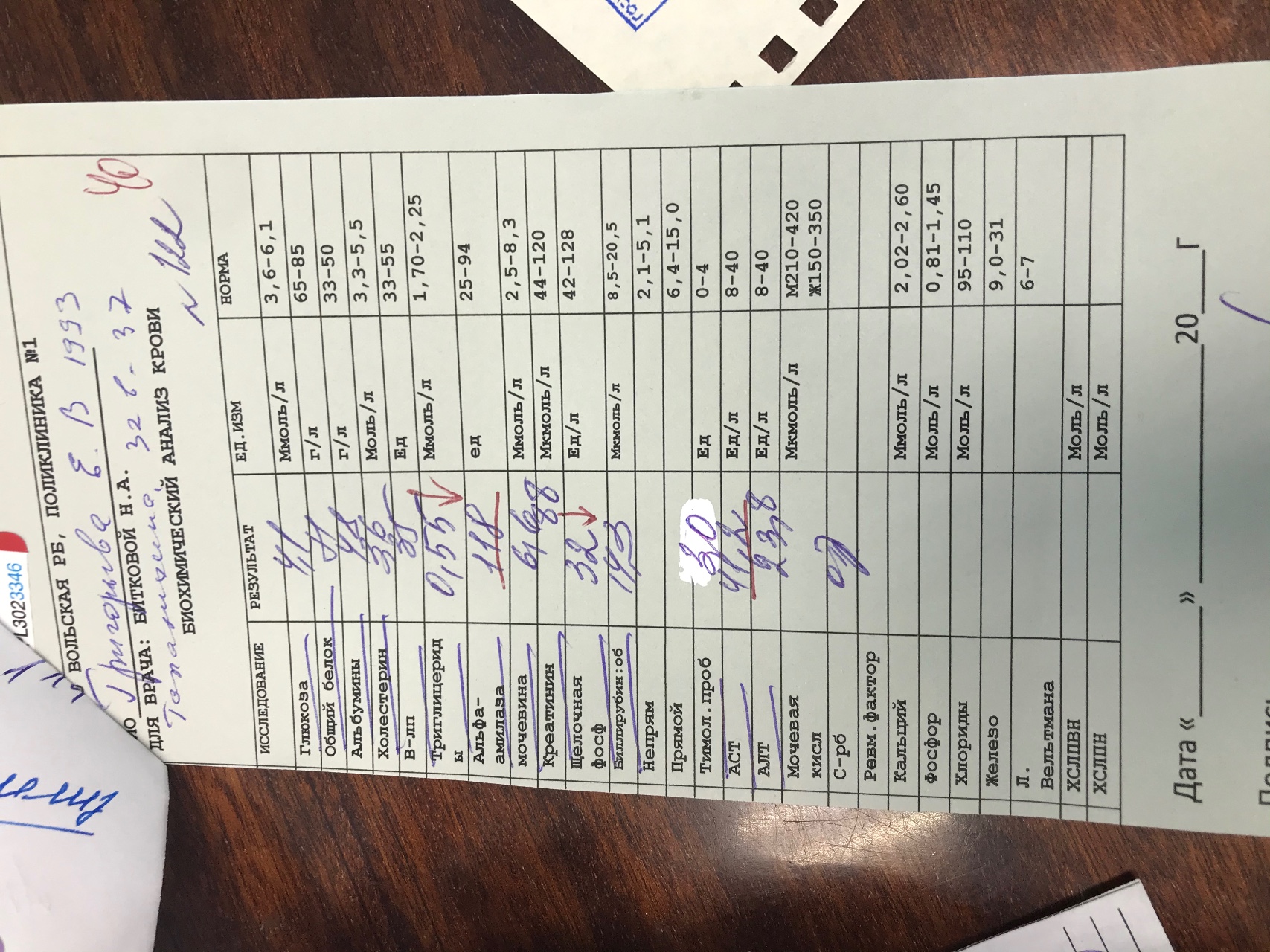
 При рассматриваемом состоянии у ребенка увеличивается в размерах печень, что определяется при проведении ультразвукового исследования и пальпации. Наблюдаются характерные изменения в лабораторных анализах крови и мочи: при биохимическом исследовании в крови понижена концентрация глюкозы, общий анализ выявляет повышение лейкоцитов и СОЭ, в анализе мочи выявляется ацетон.
При рассматриваемом состоянии у ребенка увеличивается в размерах печень, что определяется при проведении ультразвукового исследования и пальпации. Наблюдаются характерные изменения в лабораторных анализах крови и мочи: при биохимическом исследовании в крови понижена концентрация глюкозы, общий анализ выявляет повышение лейкоцитов и СОЭ, в анализе мочи выявляется ацетон.
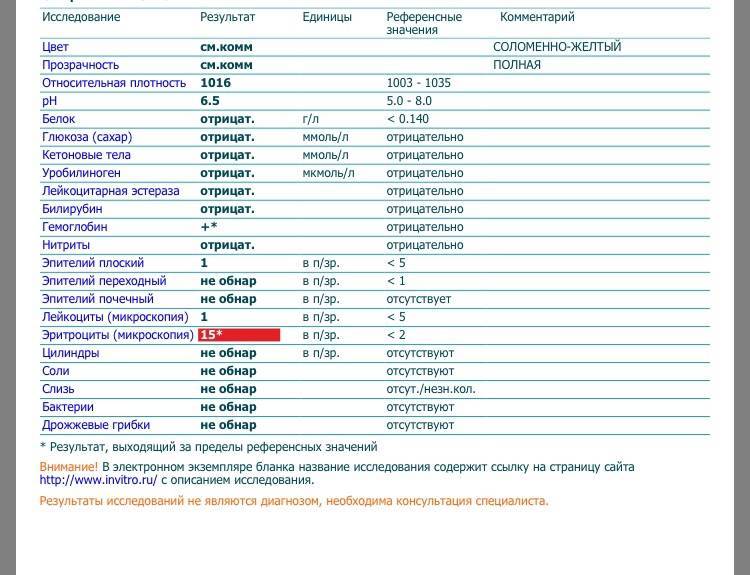
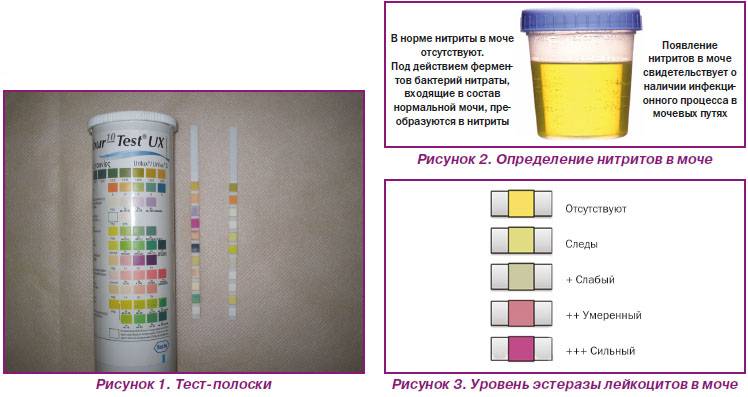
Быстрее и проще всего провести диагностику ацетонурии с помощью тест-полосок, которые подходят для домашнего использования. Подобная экспресс-диагностика должна проводиться как можно скорее после появления у ребенка первых же симптомов патологического состояния для определения концентрации кетонов в моче.
Результаты теста интерпретируются следующим образом:
- + (0,5-1,5 Ммоль/л) – легкая степень ацетонемии;
- ++ (4-10 Ммоль/л) – средняя степень ацетонемии, требующая комплексной терапии;
- +++ – результат выше 10 Ммоль/л указывает на тяжелое состояние ребенка и необходимость его скорейшей госпитализации.
Если экспресс-тест показал наличие в моче ребенка ацетона, необходимо принять меры для снижения его уровня. Для оценки эффективности проводимых мероприятий повторять диагностику рекомендуется каждые три часа.
Лечение ацетонемического синдрома
Лечение ацетонемического синдрома у детей комплексное и состоит из двух этапов – купирование криза и пролонгирование межприступного периода.
Первый этап включает в себя следующие мероприятия:
- Диета. Малыш не должен быть голодным. Можно употреблять каши, супы, отварные овощи.
- Назначение противорвотных средств (метоклопрамид) и ферментов (пиридоксин, кокарбоксилаза).
- Инфузионная терапия для ликвидации обезвоживания и улучшения микроциркуляции.
- Глюкоза 5% внутривенно для восполнения её дефицита.
- Антибиотики и противовирусные препараты могут быть назначены при возникновении АС на фоне инфекции.
- Спазмолитики (папаверин, но-шпа) при болях в животе.
- Энтеросорбенты для детоксикации (активированный уголь, смекта, полифепан).
Лечение при наличии ацетона в моче у ребенка
Если обнаружен ацетон в моче у ребенка, лечение должен назначить врач. Показать малыша специалисту необходимо при первых же признаках патологии, так как реакция его организма может быть непредсказуемой. Если же диагноз «ацетонемический синдром» уже поставлен, родители, как правило, знают, какую помощь оказать ребенку дома при ацетонемическом кризе.
Если ацетонемический криз появился впервые, следует обязательно посетить доктора, который сможет определить точные причины патологического состояния и составить грамотную схему лечения. В большинстве случаев госпитализации не требуется за исключением тяжелого течения заболевания, сопровождающегося судорогами, неукротимой рвотой, потерей сознания.
Основные терапевтические мероприятия при таком состоянии должны иметь целью ускорение выведения кетонов и нормализацию уровня глюкозы. Устранить симптомы интоксикации организма поможет очистительная клизма. Также ребенку следует дать лекарство из группы энтеросорбентов (Полисорб, Смекта и т.д.), обеспечить обильное питье. Жидкость дают малыми порциями, для устранения нехватки глюкозы рекомендуется чередовать обычную чистую или минеральную щелочную воду со сладким питьем (чаем с медом, компотом, раствором глюкозы 5%), при диарее допустимо давать рисовый отвар.
Важно
В период лечения может быть понижен аппетит, поэтому нельзя заставлять ребенка принимать пищу насильно, но, тем не менее, нельзя допускать голодания. В таком состоянии лучше всего давать ребенку легкую пищу с высоким содержанием углеводов, например, каши на воде.
Когда проявления ацетонемического криза будут устранены, основанная задача родителей будет состоять в том, чтобы не допустить его повторного возникновения. Даже после однократного повышения ацетона в моче необходимо проконсультироваться со специалистом и пройти комплексное обследование. При ацетонемическом синдроме требуется скорректировать режим питания и образ жизни таким образом, чтобы свести к минимуму провоцирующие кризы факторы.
Дети должны соблюдать правильный режим сна и отдыха, чаще бывать на свежем воздухе. При наличии нервно-артритического диатеза специалисты рекомендуют ограничить компьютерные игры и телевизор. Необходимо также контролировать физическую активность ребенка, не допуская перенапряжения. То же самое касается и умственных нагрузок.
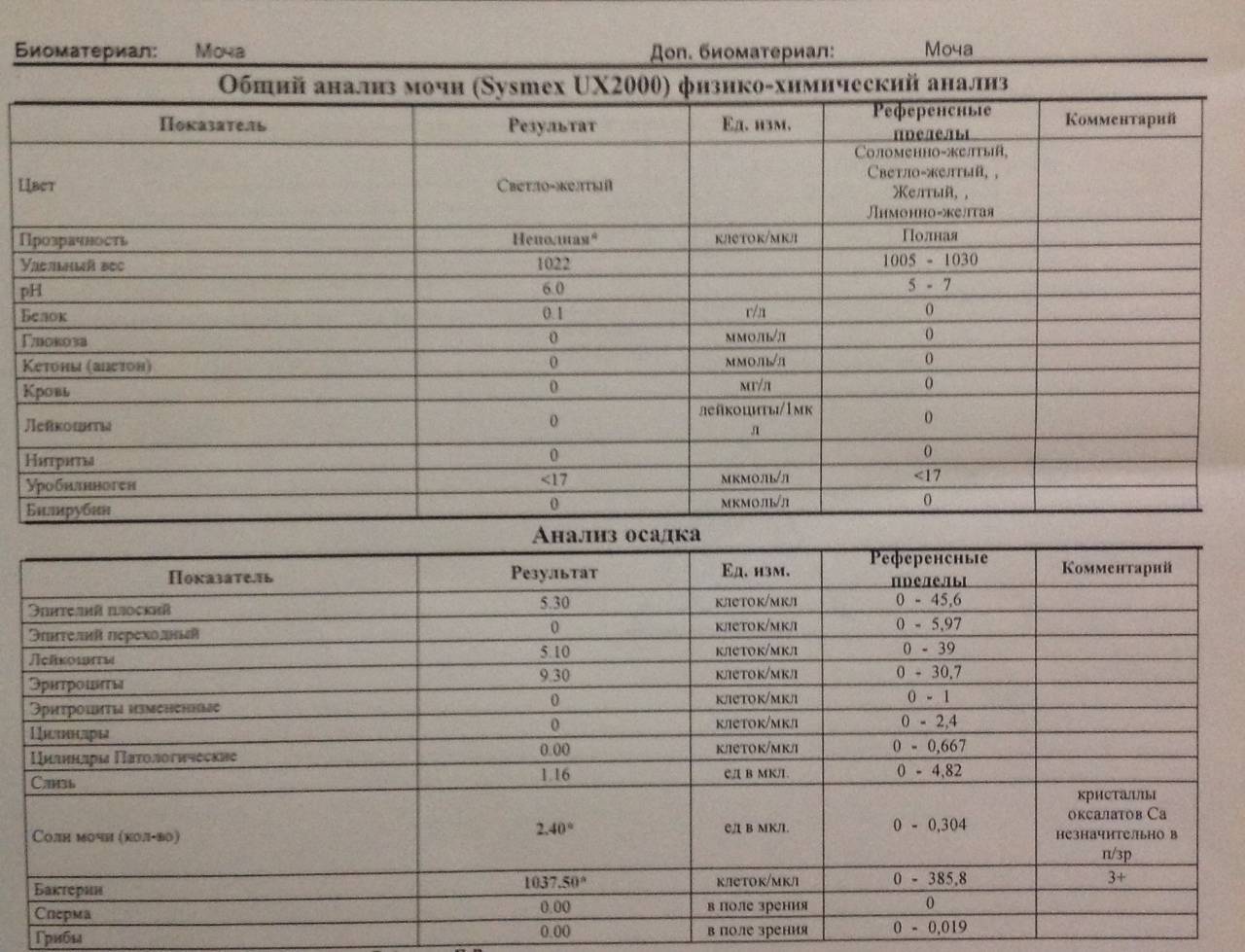
Как проходит исследование
Исследование проводится в лабораторных условиях. Биологическая жидкость детально изучается под микроскопом и с помощью специальных тест-полосок. Все данные записываются в специальный бланк. В среднем срок проведения исследования не превышает сутки. При высокой срочности (когда врачу необходимо как можно быстрее установить диагноз) лаборатория работает вне очереди, и проводит исследование максимально быстро — в течение нескольких часов.
Общий анализ оценивается специалистом по нескольким критериям — физическим и химическим.
Физические параметры включают цвет жидкости, наличие/отсутствие осадка, плотность.
Химические параметры включают более детальное изучение биоматериала практически по двадцати показателям, в том числе специалист определяет кислотность, концентрацию, посторонние вкрапления.
Общие свойства мочи
Количество мочи
Образование мочи зависит от температуры воздуха, физической нагрузки, отдыха, сна. Механизм уменьшения диуреза во время сна обусловлен действием антидиуретического гормона задней доли гипофиза. Мышечные упражнения ведут к уменьшению почечного дебита плазмы, что вызывает снижение экскреции натрия. Жара снижает клубочковую фильтрацию, вызывая олигурию, и также понижает экскрецию натрия.
Количество мочи, выделяемое за сутки также зависит от возраста, и составляет у:
- новорожденных — 0–60 мл
- детей первого месяца жизни — 200–350 мл
- детей 1–5 лет — 600–900 мл
- детей 10–14 лет — 1000–1500 мл
- взрослых 1000–2000 мл
В норме увеличение диуреза (физиологическая полиурия) возникает при:
- приеме большого количества жидкости
- употреблении в пищу некоторых продуктов (арбузы, дыни, другие фрукты)
Физиологическая олигурия (уменьшение диуреза) возникает при:
- ограничении приема жидкости
- усиленном потоотделении, рвоте, поносе (экстраренальные факторы)
- у недоношенных детей
Редкое мочеиспускание (олакизурия) — физиологическое явление в первые дни после рождения.
Частое мочеиспускание (физиологическая полакизурия) — при приеме больших количеств жидкости.
Соотношение дневного и ночного диуреза в норме колеблется от 4:1 до 3:1.
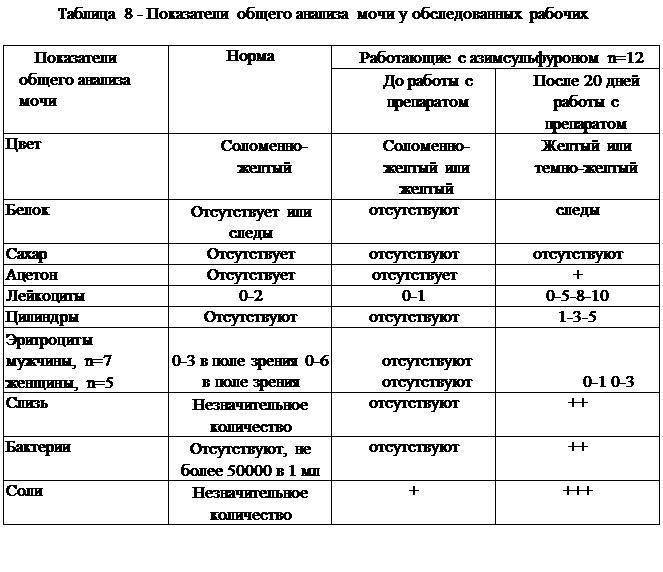
Причины заболевания
Для определения явления повышенного содержания ацетона в моче ребенка применяют название ацетонемический синдром (сокращенно АС). Этот синдром является заболеванием, характерным исключительно для детского организма, и подразделяют его на два вида:
- первичный;
- вторичный.
Первичный иногда называют идиопатическим, или возникающим по не выявленным причинам, не сопровождающимися поражениями органов и различными патологиями. Первичный ацетонемический синдром также называют нервно-артритическим диатезом, который не считается болезнью, и связывается только с различного рода отклонениями.
Причинами такого отклонения могут быть как генетические особенности организма, так и питание ребенка, режим жизни, его темперамент и род занятий, а именно:
- разного рода эмоциональные перенапряжения, испытываемый стресс;
- чрезмерные физические нагрузки ребенка, как следствие переутомление;
- перегрев организма из-за слишком высокой температуры воздуха;
- переохлаждение;
- неправильно составленный рацион питания, когда среди употребляемых в пищу продуктов большое количество жиров и белков и, в то же время, недостаточно углеводов;
- голодание или недостаточное количество употребляемой пищи;
- чрезмерное количество употребляемой пищи.
Вторичный ацетонемический синдром зачастую возникает на фоне других, серьезных заболеваний. В связи с чем более значительными причины появления ацетона в моче у ребенка могут быть следующими:

- нарушенный обмен веществ;
- перенесенные инфекционные заболевания;
- перенесенные недавние операции;
- сахарный диабет;
- ангина с признаками интоксикации организма;
- перенесенный грипп или ОРВИ;
- отравление химическими веществами и некачественной пищей;
- нарушение работы желудочно-кишечного тракта;
- нарушения в работе щитовидной и поджелудочной железы;
- онкологические заболевания;
- перенесенные травмы;
- отклонения в психике.
Ацетон в моче у ребенка: симптомы и признаки
Наличие в моче ацетона можно заподозрить по клиническим проявлениям ацетонемического криза у детей. Типичные признаки этого состояния следующие:
- тошнота и обильная рвота, приводящая к обезвоживанию. Многократная рвота может возникать каждый раз после еды или питья;
- снижение аппетита;
- болевые ощущения и спазмы в области живота;
- общая слабость;
- сухость кожных покровов;
- характерный налет на языке;
- повышение температуры тела;
- выделение мочи в малых объемах;
- специфический запах ацетона из ротовой полости;
- спутанность сознания, возбудимость или вялость, обморочные состояния и другие признаки поражения центральной нервной системы. У детей часто отмечается сильная сонливость, которая в тяжелых случаях может привести к коме.
Диагноз «ацетонемический синдром» ставится, если на протяжении года у ребенка отмечалось несколько таких кризов. Ацетонемический синдром может являться первичным, диагностируемым преимущественно у детей с нервно-артритическим диатезом, а также вторичным, возникающим на фоне иных патологических состояний: инфекционных процессов, травматических повреждений, соматических болезней, например сахарного диабета или анемии. В таком случае симптомы наличия ацетонемии протекают в совокупности с клиническими признаками основного заболевания.
Симптомы ацетона у детей
Чаще всего с высоким уровнем ацетона в крови у детей сталкиваются родители малышей в возрасте 2-3 лет. Самые распространенные симптомы кетоацидоза включают:
- дыхание с фруктовым запахом. Ацетон выделяется на выдохе, и его часто сравнивают с запахом спелых яблок;
- сильный запах мочи. Когда ацетон выделяется с уриной, он сопровождается резким запахом;
- сонливость, отсутствие аппетита, тошноту, рвоту. Это связано с крайне низким уровнем глюкозы в крови при ацетоне (гипогликемия);
- сухость во рту, расстройства пищеварения (запор или диарею), раздражительность. Проявляются вследствие повышенного уровня глюкозы (гипергликемия) и характерны только для детей, страдающих диабетом I типа.
Температура при ацетоне может повышаться до 38-38,5 градусов, и ее необходимо сбивать жаропонижающим. Однако не спешите давать ребенку какие-либо препараты: несмотря на яркую клиническую картину, поставить диагноз и правильно назначить терапию может только врач!
Тем не менее в некоторых ситуациях помощь нужна срочно:
- приступы рвоты не прекращаются или, наоборот, учащаются и не удается напоить ребенка водой (высокий риск обезвоживания);
- температура достигает 39 градусов и выше, а жаропонижающие не помогают;
- ребенок очень слаб, находится в полуобморочном состоянии или периодически теряет сознание.
Если у малыша наблюдается хотя бы один из этих признаков, нужно срочно привезти его в больницу или вызвать скорую неотложную помощь.
Показания к сдаче анализа
Исследование необходимо врачу для постановки диагноза и назначается в случае подозрения на патологии: сердечно-сосудистой, мочеполовой, эндокринной систем. По результатам теста специалист сможет определить нарушения в работе иммунной системы, выявить диабет. В обязательном порядке исследование нужно для оценки состояния пациентов, у которых была обнаружена стрептококковая инфекция. Общий анализ мочи относится к обязательным диагностическим методам профилактики хронических заболеваний мочеполовой системы, для отслеживания динамики заболевания и результативности проводимой терапии.
Диагностика и лечение ацетона у детей
Если вы заметили, что детская моча пахнет ацетоном, это повод проверить уровень кетонов в ней. Для домашней диагностики кетонурии можно использовать специальные тесты. Нужно собрать образец мочи в чистый контейнер и опустить в нее тест-полоску или таблетку. Изменение цвета урины говорит о наличии кетонов. Подробнее о результатах расскажет Наталья Овчаренко, врач-педиатр медицинского центра «ОН Клиник Николаев»:
Лечить кетоацидоз у детей нужно, исходя из причины. Если проблема в режиме питания и никаких серьезных отклонений нет, врач расскажет, как сбить ацетон у детей и что можно кушать при ацетоне. Если состояние сопровождается высокой температурой, рвотой и другими тяжелыми симптомами, потребуется прием медикаментов
Также крайне важно следить за питьевым режимом, поскольку при обильной рвоте и диарее появляется высокий риск обезвоживания организма
Если повышение ацетона связано с диабетом, то важно не только снизить уровень кетонов, но и обратиться к детскому эндокринологу, который направит на дополнительные исследования и назначит лечение сахарного диабета
Дообследование ребёнка при обнаружении ацетона в моче
Обычно дополнительные обследования назначаются при тяжёлом состоянии ребёнка, когда наличие ацетона в моче сопровождается другими клиническими проявлениями. В остальных случаях берётся только контрольный анализ мочи.
Если ацетон в моче обнаруживается впервые, то в обязательном порядке исключается сахарный диабет
Доктор должен внимательно собрать жалобы родителей, обратить внимание на такие важные симптомы, как жажда, потерю веса на фоне повышенного аппетита, внезапно появившееся недержание мочи. В обязательном порядке проводится измерение уровня сахара в крови
Общий анализ крови позволит выявить воспалительные изменения в организме. Если ацетонурия обусловлена простудным заболеванием, с помощью него можно оценить тяжесть состояния и возможность осложнений.
Чтобы исключить заболевания печени, почек, поджелудочной железы понадобится биохимическое исследование крови, ультразвуковое исследование органов брюшной полости и почек.
Как диагностируют ацетонемический криз
Диагностика основывается на данных анамнеза, жалобах пациента, результате лабораторных и инструментальных исследований. Назначается общий и общеклинический анализ мочи. При проведении УЗИ, можно обнаружить незначительное увеличение печени и поджелудочной железы.
Наибольшие трудности как для ребенка, так и для педиатра вызывает первичный ацетонемический синдром, связанный с нарушением метаболизма. Он возникает у ребенка с аномалией конституции, не полноценными обменными процессами (ферментная недостаточность).
Аномалию конституции можно определить по уровню мочевой кислоты в крови. Если она накапливается в периферической крови, могут образовываться камни в мочеточнике, мочевом пузыре и почках. Мочевая кислота негативно воздействует на сосуды.
Что это такое?
Ацетонемический синдром — это состояние, возникающее при нарушении обменных процессов в организме ребенка, своего рода сбой в процессах метаболизма. При этом никаких пороков развития органов, нарушения в самом их строении не выявляется, просто функционирование, например, поджелудочной железы и печени не отрегулировано.
Сам же этот синдром является одним из проявлений так называемой нервно-артритической аномалии конституции (нервно-артритический диатез — старое название этого же состояния). Это определенный набор черт характера в сочетании с определенной работой внутренних органов и нервной системы ребенка.
Что можно увидеть в ОАМ
Рассмотрим, для чего сдавать мочу на ОАМ, какие конкретно отклонения в здоровье людей он способен показать. Перечислим основные патологические состояния, которые меняют свойства мочи:
- Болезни системы мочевыведения: воспаления, аутоиммунные патологии, болезни обмена веществ, онкология.
- Гормональные нарушения при поражении щитовидной и поджелудочной железы, синдром Кушинга.
- Смещение кислотно-щелочного равновесия в кислую (ацидоз) или щелочную сторону (алкалоз).
- Обезвоживание после обильной рвоты и при расстройстве пищеварения, высокой температуре, голодании.
- Ранний токсикоз беременных, на поздних сроках – предвестники эклампсии (судороги и гипертензия, угрожающие жизни матери и плода).
- Интоксикации солями тяжелых металлов, различными органическими соединениями, токсичными грибами, ядом змей, медикаментами и др.
- Гемолитическая анемия.
- Воспаление печени, т.е. гепатит.
- Желтуха.
- Миелома.
- ПНГ.
- Уратное поражение суставов (подагра).
Кроме того, анализ мочи используется для отслеживания эффективности проводимой терапии, контроля течения заболевания и появления неожиданных осложнений. Данные ОАМ в любом случае рассматриваются с учетом очевидных признаков патологии и прочих лабораторных анализов.
Как сдавать общий анализ мочи?
Чтобы результаты анализа отражали истинную клиническую картину, подготовка к процедуре и сбор урины проводятся с соблюдением ряда правил.
Основные требования при подготовке к общему анализу мочи:
- необходимо заранее приобрести в аптеке или получить у врача специальный стерильный контейнер для сбора жидкости;
- сбор нужно проводить с утра: для анализа рекомендуется использовать именно утреннюю жидкость, скопившуюся за ночь, при этом для сбора в контейнер важна «средняя порция» струи мочи;
- накануне вечером следует отказаться от приема любых лекарств, которые могут повлиять на состав мочи (об этом лучше проконсультироваться с врачом), а также от алкоголя и окрашивающих продуктов (свекла, морковь, ревень, лавровый лист и др.);
- утренняя моча собирается натощак, перед этим нельзя ничего есть или пить;
- перед сбором анализа нельзя сильно переохлаждаться или перегреваться.
Правила сбора:
- желательно собрать 100–150 мл (или 2/3 специального контейнера);
- перед сбором нужно провести тщательный туалет половых органов: в некоторых случаях женщинам рекомендуется использовать тампон;
- собранную жидкость следует как можно скорее доставить в лабораторию (с задержкой не более 2 часов);
- если жидкость необходимо некоторое время хранить, то контейнер можно поставить в темное и прохладное, но не слишком холодное место;
- транспортировать контейнер желательно при плюсовых температурах в диапазоне 5-20 градусов.
Способы диагностики
Диагностируют ацетонемию по результатам общего анализа мочи и крови (общий и биохимия) в лаборатории. Должны насторожить описанные выше признаки, особенно характерные для данной патологии.
Дома проверить ацетон в моче можно с помощью специальных тестов. Если приступы периодически случаются, можно заранее их приобрести и держать под рукой на такой случай, чтобы вовремя сбить уровень ацетона.
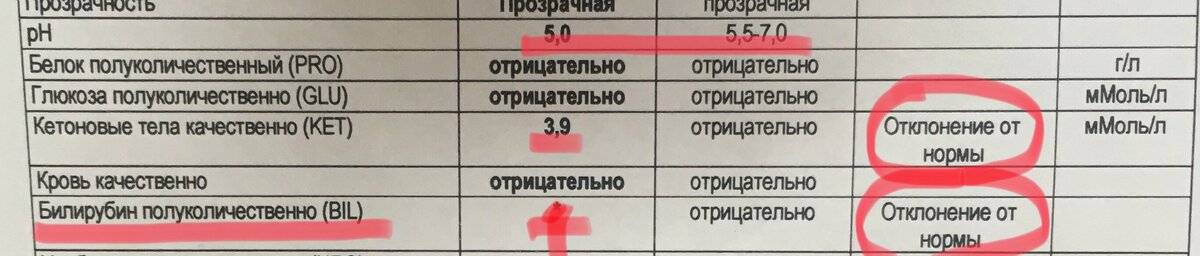
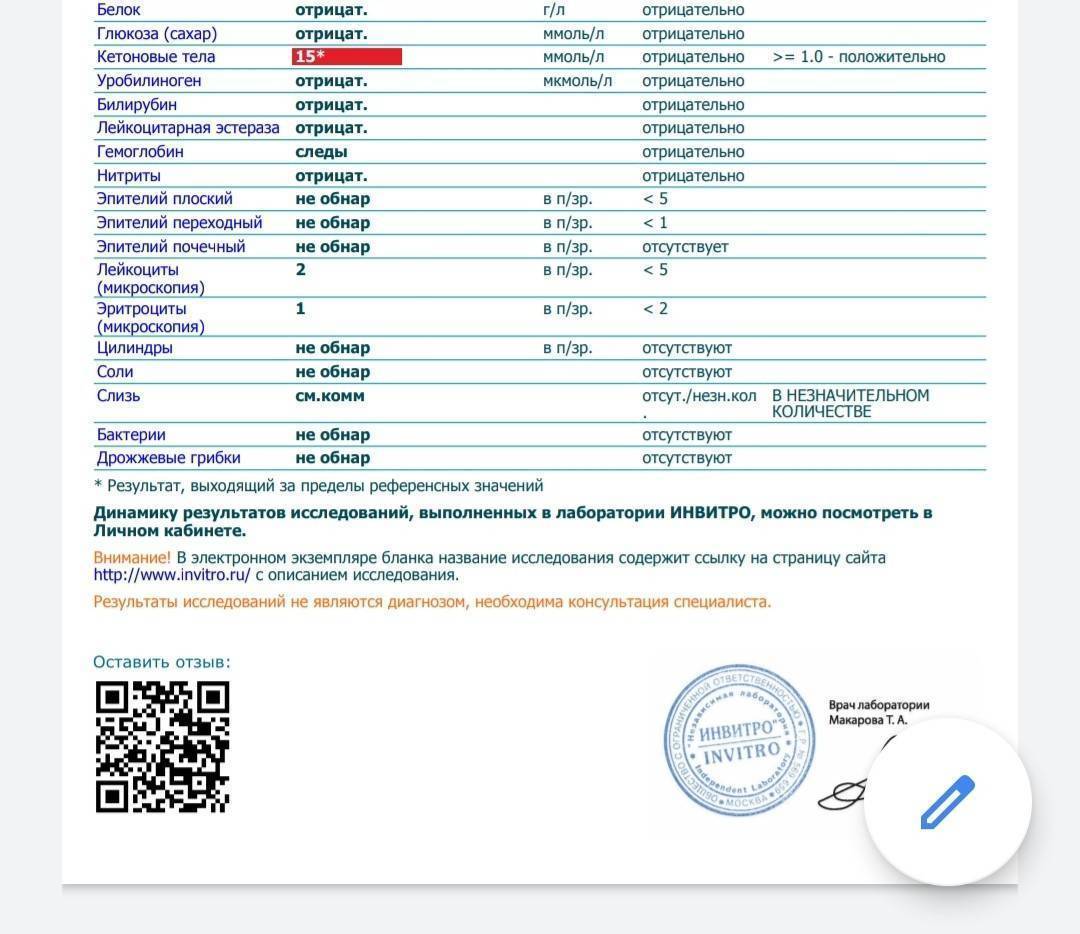
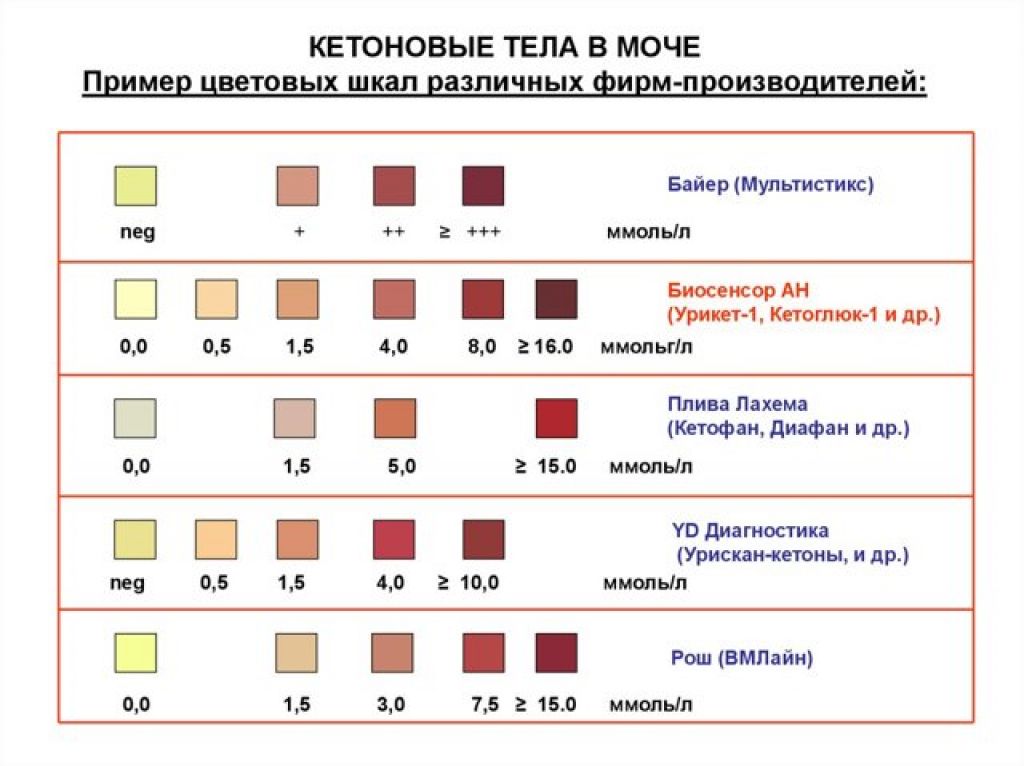
На полоски нанесен специальный состав, который меняет цвет при контакте с ацетоном. Уровень ацетона устанавливается по шкале. Что означает полученный результат:
- содержание ацетона менее 0,5 ммоль/л – отрицательный «-»;
- легкая степень ацетонурии 1,5 ммоль/л – положительный «+»;
- средняя степень – до 4 ммоль/л – положительный «++»;
- тяжелая степень – до 10 ммоль/л – положительный «+++».

Полезно периодически делать такие тесты-полоски в качестве профилактики. В них есть инструкция по применению, согласно которой трактовка результата может несколько различаться. Средняя и тяжелая степень патологии требует консультации специалиста и лечения, причем во втором случае – экстренной помощи ребенку.
ИНТЕРЕСНО: почему у ребенка моча неприятно и резко пахнет?
Эритроциты
Эритроциты могут иногда присутствовать в моче здорового человека в количестве 1-2 штук. Если их больше – говорят о микрогематурии, если же моча при этом окрашивается в розоватый или красный цвет – это макрогематурия.
Неизмененные, свежие эритроциты в моче могут присутствовать при нейтральной или слабокислой реакции рН.
Если реакция мочи кислая, то эритроциты обесцвечиваются, и тогда говорят о наличии выщелоченных эритроцитов.
О том, что эритроциты попали в мочу из почечных сосудов, может говорить наличие одновременно с ними в моче цилиндров и белка.
Эритроциты кратковременно могут появляться в моче при травме или чрезмерной физической нагрузке.
Симптомы ацетонемического синдрома
У детей это состояние проявляется повторяющимися эпизодами рвоты, которая часто многократная и длительная. Также в этот период отмечается запах ацетона изо рта, у ребенка постоянная тошнота, могут быть боли в животе различной интенсивности, умеренное повышение температуры. В выдыхаемом воздухе и выделенной моче появляется запах ацетона. Ребенок отказывается от еды и питья. Изменяется поведение ребенка: вначале может отмечаться повышенная возбудимость, которая затем сменяется вялостью. Указанные симптомы нарастают в течение нескольких дней и требуют немедленной коррекции. Почему это происходит? Основным источником энергии для нашего организма является глюкоза, т.е. углеводы. И на первом этапе развития ацетонемического синдрома происходит нехватка углеводов. Уровень глюкозы в крови уменьшается, и тогда организм переходит на резервный путь получения энергии, используя другое «топливо» – жиры и белки. Именно при окислении жиров и кетогенных аминокислот образуется большое количество кетоновых тел. Повышенный ацетон раздражает центр рвоты в головном мозге и поверхности пищеварительного тракта. В результате этого возникает рвота, потеря жидкости и электролитов, что приводит к обезвоживанию, усилению интоксикации. Питание при ацетоне: что можно есть и пить Несмотря на разнообразие причин, в острый период тактика оказания помощи будет одинаковой. Главное – нужно предотвратить и устранить обезвоживание!
Три правила регидратации (отпаивания):
- напитки для отпаивания могут быть различные: сладкое питье (сладкая вода или 10% глюкоза при ацетоне подойдут отлично), сладкие чаи, узвар из сухофруктов, компот, морсы, лимонад, щелочная минеральная вода без газа. Но лучше чередовать обычное питье с растворами для оральной регидратации, которые пропишет врач.
- поить небольшими порциями по 10-15 мл (1 столовая ложка) каждые 10-15 минут. При повторной рвоте необходимо сделать перерыв около 10 минут, и далее отпаивать чайными ложками каждые 2-3 минуты. При стабилизации состояния, через 10-15 минут опять перейти на предыдущий режим регидратации.
- объем жидкости будет зависеть от веса ребенка и степени обезвоживания. В среднем, при небольшой потере жидкости, необходимо 40 мл на кг массы тела в течение первых 4-х часов, далее по 100-130 мл на кг массы тела ребенка.
При изменении клинических проявлений необходимо пересмотреть объем жидкости и форму введения!
Причины появления белка в моче – протеинурия
Появление белков в моче вызывается различными причинами, подразделяющимися на несколько групп в зависимости от происхождения. Патологическое повышение концентрации белка в моче выше 0,03 г называется протеинурией.
В зависимости от концентрации белка различают степени протеинурии:
- слабая характеризуется потерей белка до 1 г/сут;
- средняя – 1-3 г/сут;
- тяжелая – более 3 г/сут.
Таблица 5. Виды и причины развития протеинурии
| Тип протеинурии | Причины патологии |
| Ренальная | Заболевания почек: пиелонефрит, амилоидоз, камни, абсцесс, туберкулез, опухоли и метастазы, нефрит, нефроз; Эклампсия и нефропатия беременных; Гемобластозы. |
| Застойная | Рак в органах брюшной полости; Сердечная недостаточность. |
| Лихорадочная | Лихорадка |
| Токсическая | Передозировка салицилатов, анальгетиков и НПВП, изониазида, соединений золота |
| Экстраренальная | Воспаления МП: цистит, уретрит, пиелит;Простатит у мужчин;Вульвовагинит у женщин;хронические запоры, диареи. |
| Нейрогенная | Травмы головы;Почечные колики;Кровоизлияния в мозговых оболочках;Инфаркт миокарда. |
Нормы содержания аскорбиновой кислоты в моче у взрослых людей
В норме аскорбинка содержится в крови (до 100 мг) и в моче (в среднем 30 мг). Выделенный в моче, витамин С указывает, имеются или нет нарушения в нормальном течении обменного процесса в клетках.
В качестве метода исследования применяют высокоэффективную жидкостную хроматографию-масс-спектрометрию (ВЭЖХ-МС). Измеряется asc в анализе мочи в Мкг/мл (микрограммами на мл). Также можно использовать тест-полоски, но такой анализ вряд ли может служить базой для качественного обследования и лечения.
В таблице приведены референсные среднестатистические значения аск в анализе мочи людей разного возраста.
| Пациент | Норма, Мкг/мл (в суточной порции) | Нарушения |
| Взрослые мужчины | 25-30 | от 35 |
| Взрослые женщины (вне беременности и лактации) | 30-35 | от 40 |
| Беременные женщины | 30-35 | от 45 |
| Кормящие женщины | 30-35 | от 65 |
| Малыши младше годика | 1,93 – 21 | от 21 |
| Подростки до 14 лет | 3,6 – 29 | от 29 |
| Юноши, девушки до 19 лет | 3 – 22 | от 22 |
Результаты медицинских исследований показывают, что у женщин норма концентрации в моче аскорбиновой кислоты, а соответственно и в клетках выше, чем у мужчин.
Физиологическая потребность при беременности возрастает до 100 мг/сутки. Поэтому в моче беременных и кормящих женщин содержание аскорбинки в анализе может повышаться сверх нормы на 10 мг и на 30 мг соответственно.
Белок в моче
| концентрация белка в моче не должна превышать 0,033 г/л | |
Причины наличия белка в мочеНе всегда появление белка связано с повреждением почек. Белок в моче (альбуминурия) может появляться при воспалении в мочеточниках, мочевом пузыре и уретре. Иногда белок в моче появляется у здоровых людей после сильных физических нагрузок, долгой ходьбы пешком, холодного душа, при обильном потоотделении. Также белок в моче определяется у физически слабо развитых детей 7-16 лет и беременных женщин. Альбуминурия не почечного происхождения :
Все вышеперечисленное – это функциональная альбуминурия. Почечная альбуминурия:
Поэтому определение белка в моче – очень важный диагностический тест. |
Виды протеинурии
По месту возникновения патологического процесса протеинурию принято делить на три основные группы:
1. Преренальная;
2. Ренальная;
3. Постренальная.
Преренальная протеинурия возникает из-за патологий, не связанных с мочеполовой системой. К ним относятся миеломная болезнь, лимфома, миопатия, сильные интоксикации, повышенное разложение гемоглобина в крови.
Ренальная протеинурия возникает из-за поражения самой почки. Постренальная форма болезни связана с другими органами мочевыводящей системы – мочевым пузырем, мочеточниками, мочевыделительным каналом. Она наблюдается при:
1. Уретрите;
2. Цистите;
3. Воспалительном процессе в мочеточниках.
Причинные факторы
В первую очередь, необходимо исключить влияние пищевого фактора или лекарственных средств. Родителям нужно знать о том, что черника, свекла и ряд других продуктов содержат пигменты, придающие моче красную окраску. Таким же свойством обладают некоторые антибактериальные препараты и витаминно-минеральные комплексы. Пигментное окрашивание мочи – не патологический процесс, он не требует никакой терапии.
Этиологическими причинами появления в моче эритроцитарной примеси являются:
- Перенесенные ОРВИ и ОРЗ, а также активные игры с физическим перенапряжением могут вызвать кровь в моче у детей из-за несовершенства сосудистой стенки.
- Наследственные и врожденные заболевания, патологии кроветворной системы (поликистоз, анемия, тромбоз и др.).
- Воспалительные процессы в каждом из отделов мочевой системы (пиелонефрит, цистит, уретрит).
- Конкременты в почках или мочевом пузыре.
- Неоплазии органов мочеполового тракта любого уровня.
- Повреждения сосудистой стенки в результате травмы приводят к появлению красных кровяных клеток в осадке мочи.
Какой бы не была причина, не следует пытаться справиться с этим дома. Упущенное время – упущенные возможности для излечения от заболевания. Если у ребенка гематурия, нельзя затягивать с посещением врача. Уролог нашей клиники всегда готов оказать качественную помощь Вашему ребенку в подобной ситуации.
Записаться на консультацию к урологу можно у наших консультантов по телефону +7 (495) 125-49-50
Цены на услуги уролога Адреса клиник УЗИ простаты Белок в моче Анализы крови на ПСА Вызов уролога на дом