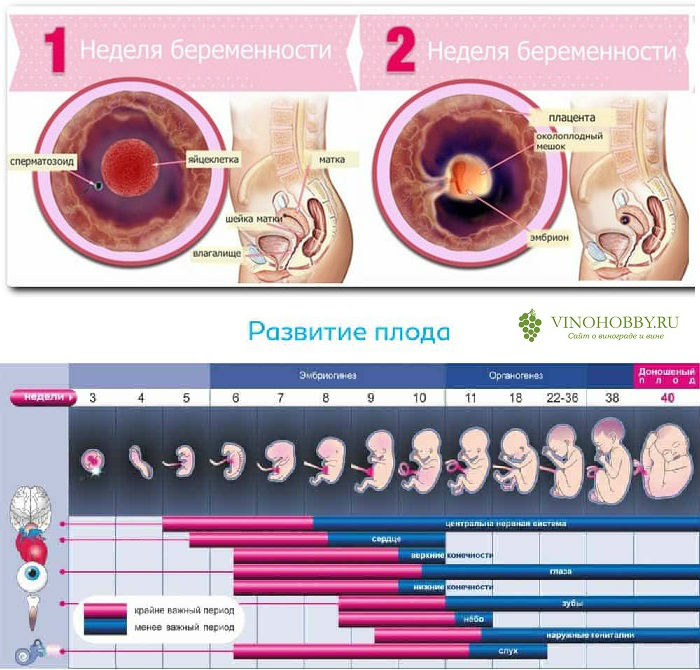
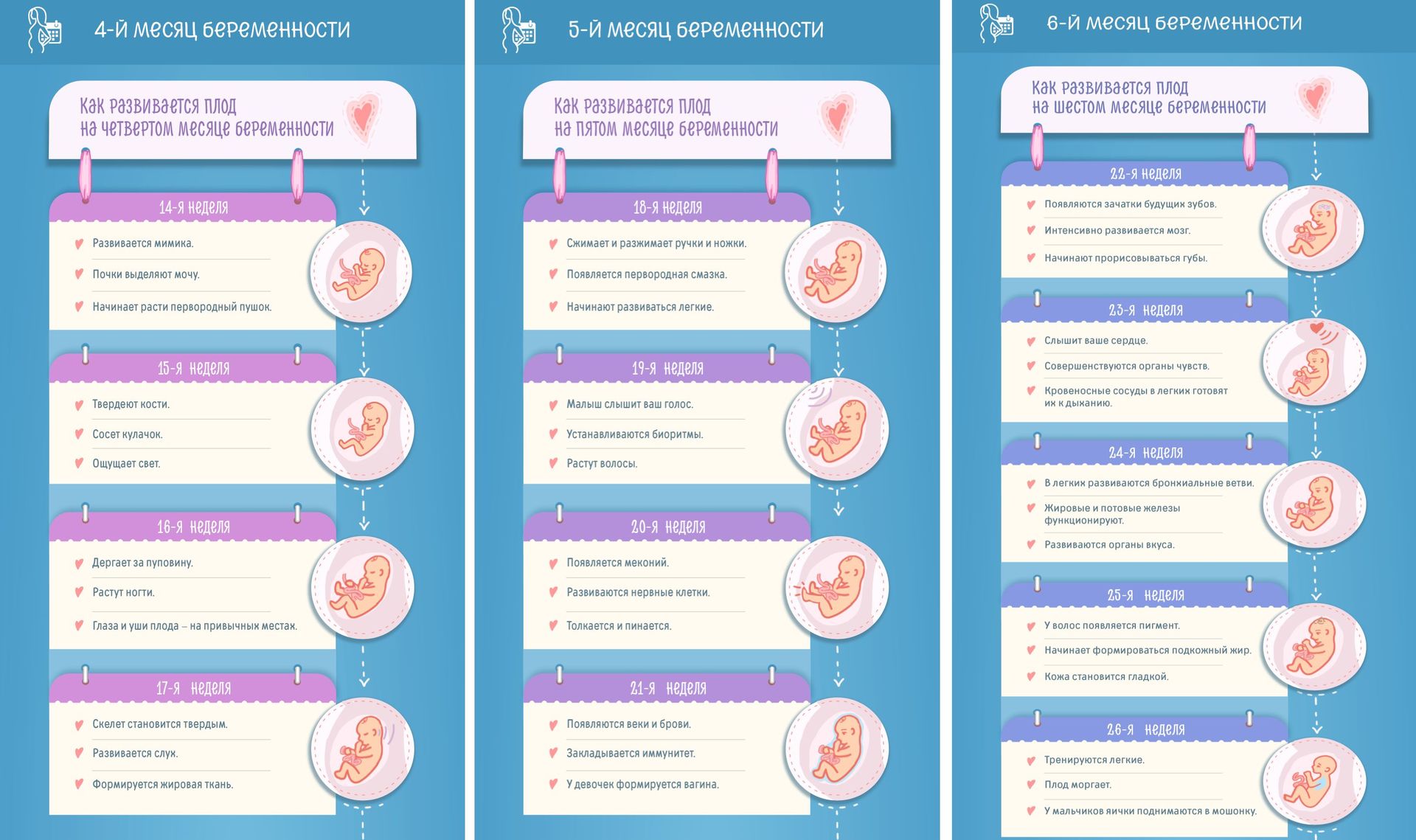
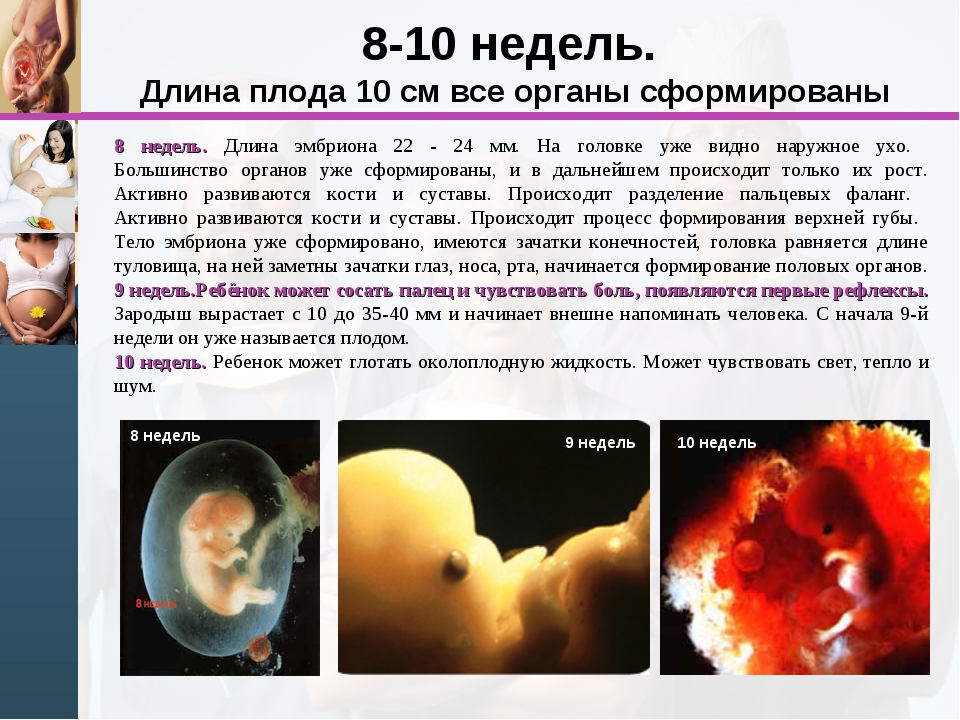
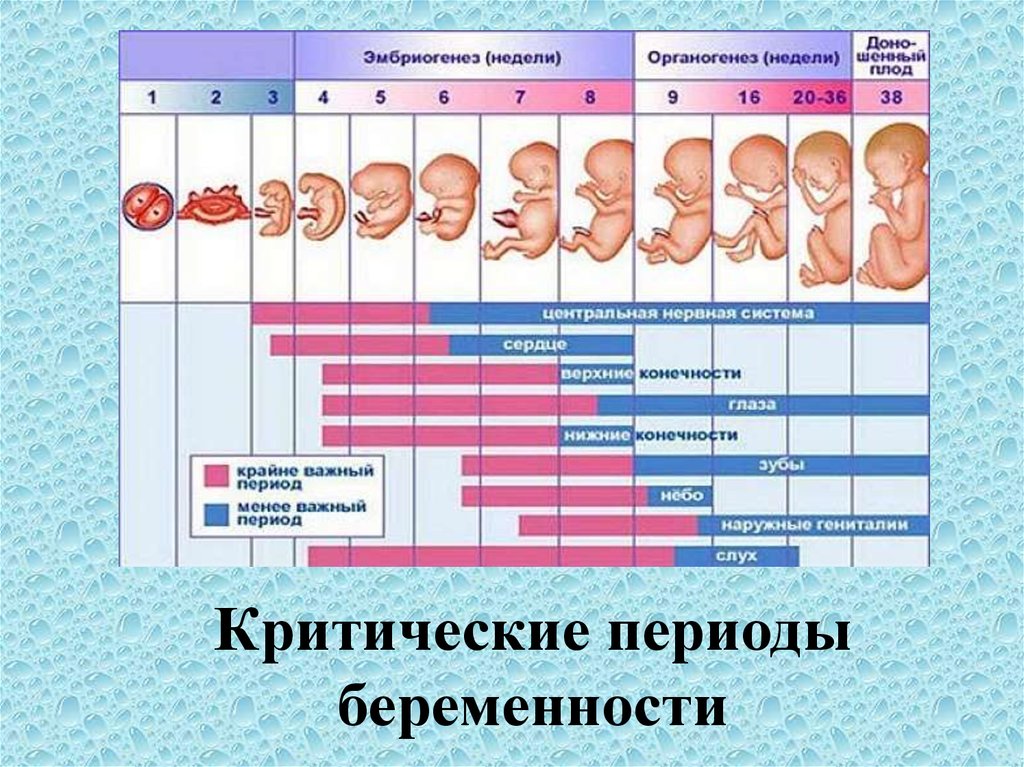
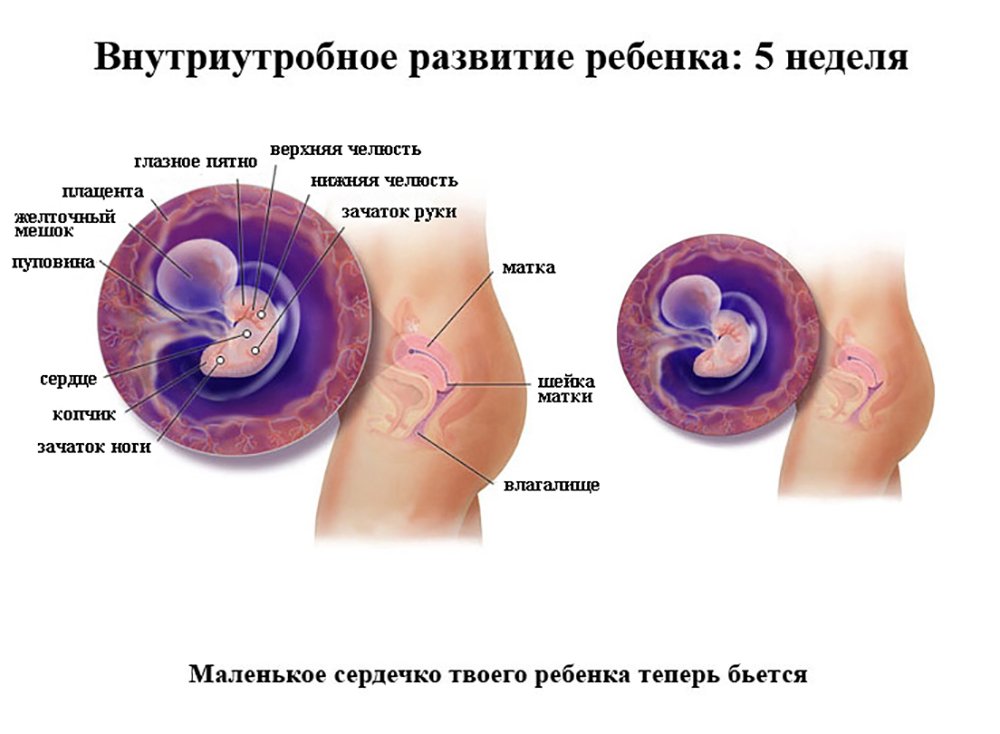
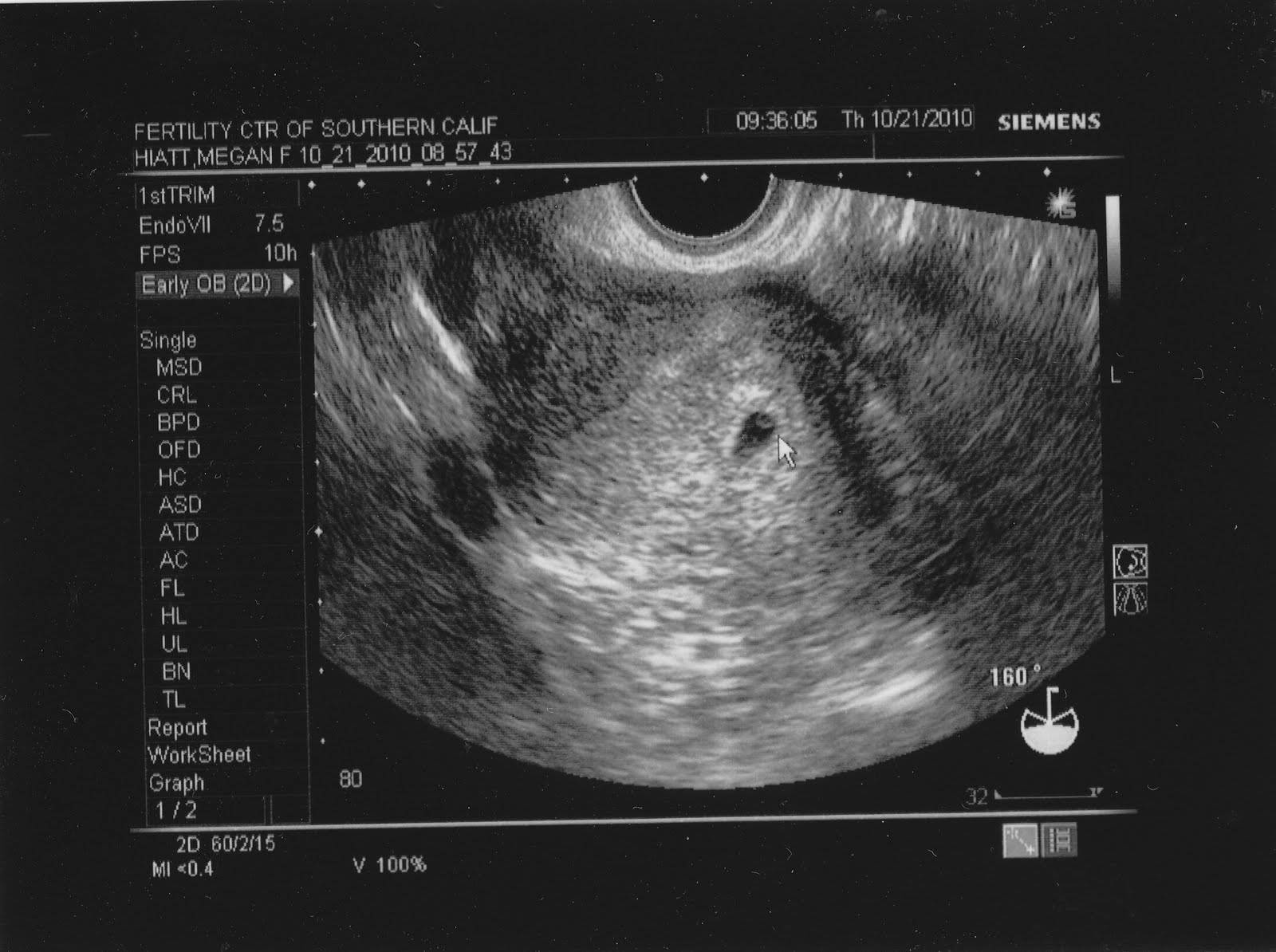
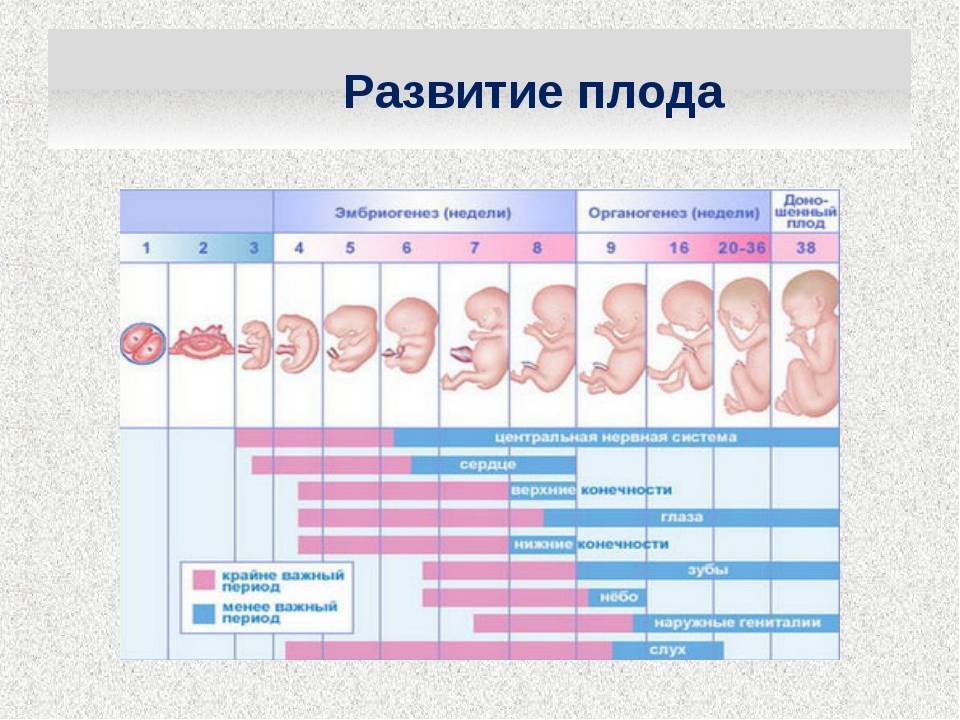
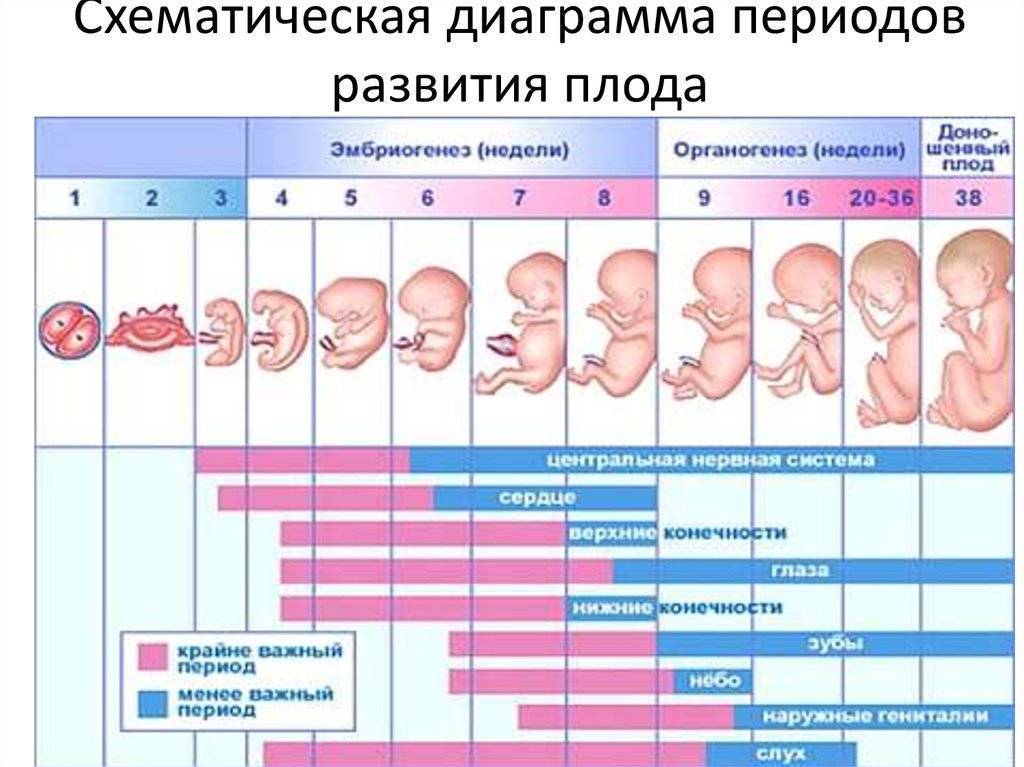
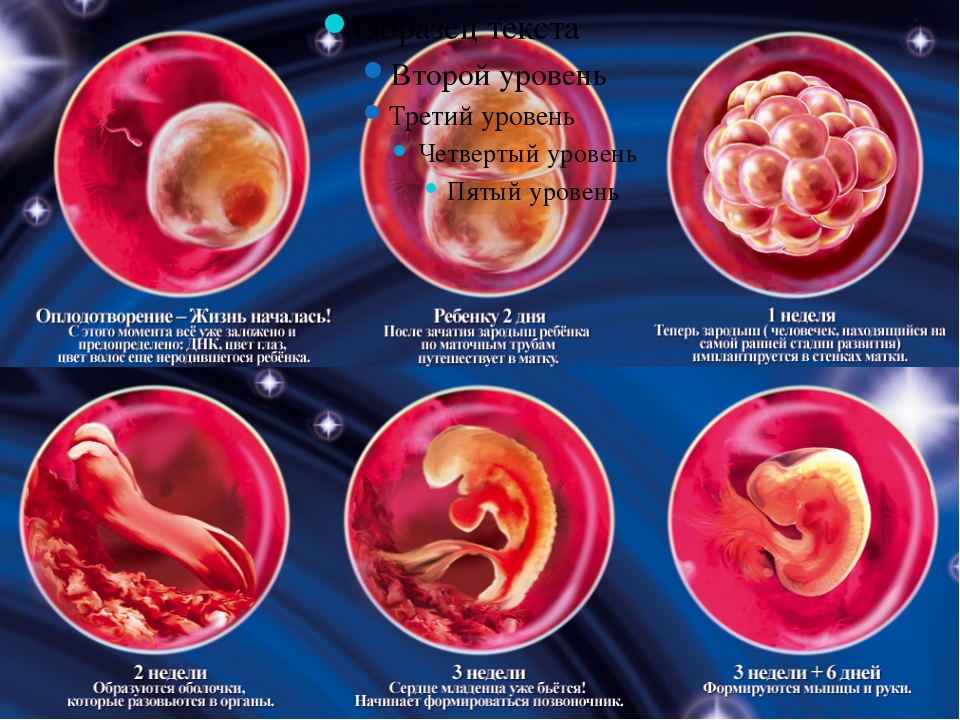
Ультразвуковое обследование женщины 3 недель после ЭКО
После проведения анализа на содержание в крови хорионического гонадотропина женщина уже может знать, что она носит в себе новую жизнь. Спустя 3 недели беременности, что происходит с плодом – можно разглядеть с помощью ультразвукового исследования.
На этом этапе эмбрион представляет собой крошечный шар с едва различимыми головным и хвостовым концами, окруженный плодным яйцом. УЗИ-диагностика на ранних сроках беременности проводится двумя способами:
- Трансвагинальным, при котором непосредственно во влагалище вводится небольшой датчик, излучающий ультразвуковые волны. Именно такая процедура позволяет наиболее детально рассмотреть состояние матки и плодного яйца в ней. Для подготовки к сканированию не требуется особых приготовлений, кроме исключения из рациона за несколько дней до УЗИ продуктов, провоцирующих повышенное газообразование, а также опустошить кишечник и мочевой пузырь непосредственно перед процедурой;
- Трансабдоминальным методом рекомендуется пользоваться на больших сроках. Такое обследование не требует никакой подготовки, но и является менее подробным из-за большего количества структур на пути ультразвука.
Именно УЗИ на третьей неделе после введения эмбрионов является методом, позволяющим достоверно определить наличие беременности, так как ЭКО, к сожалению, не всегда может гарантировать удачный результат.
Кроме того с помощью ультразвукового сканирования можно увидеть:
- Количество жизнеспособных эмбрионов в матке;
- Место расположения плодного яйца;
- Изменения в яичниках.
Первое УЗИ является необычайно важным для исключения серьезных патологий в виде внематочной беременности, остановки развития плода, определения многоплодной беременности и необходимости дальнейшего проведения или коррекции поддерживающей терапии.
Начало беременности – что чувствует беременная?
Каждая женщина, предполагающая свое возможное интересное положение, с первых дней начинает искать в своем организме новые ощущения, прислушивается к каждому покалыванию. Но симптомы зачатия как таковые проявляются на начальных сроках далеко не у всех и не одинаково. У кого-то появляется тревожность, у кого-то расслабленность, у иных и вовсе нет никаких посторонних мыслей и волнения. О том, что наступила первая неделя беременности, подавляющее большинство будущих мам узнают на несколько недель позже данного срока.
- Для того, чтобы представить себе возможные признаки зарождения новой жизни, достаточно присмотреться к своему менструальному циклу, особенно к двум последним неделям перед менструацией (в том числе и в эмоциональном плане). Примерно так же женщина будет себя чувствовать в первом триместре.
- Также у многих беременность на первых неделях «срабатывает» как лакмусовая бумажка, выявляя даже те заболевания, о которых женщина и не подозревала. Поэтому идеальный вариант для планирующих пар – полностью проверить свое здоровье до зачатия ребенка. Тогда многие проблемы можно будет предотвратить.
- Чаще всего признаки и ощущения себя никак не проявляют, и будущая мама остается в неведении как минимум до задержки менструации. Это легко объяснить с медицинской точки зрения — в организме женщины уровень гормонов только начинает повышаться, и процесс вынашивания еще не идет «полным ходом».
Тем не менее бывают случаи, когда первые признаки беременности появляются чуть ли не с момента зачатия. В подобной ситуации они могут быть следующими:
- изменение количества и внешнего вида выделений;
- неконтролируемая сонливость;
- слабость, апатия;
- изменения частоты стула;
- снижение артериального давления;
- появление утренней тошноты и изжоги после завтрака;
- ощущение тяжести и дискомфорта ниже пупка;
- набухание и болезненность молочных желез.
На заметку! Самочувствие часто зависит от того, как беременная конституционно предрасположена к реакции на разные гормональные воздействия. Нередко это сумма факторов наследственности и образа жизни.
Акушерский или эмбриональный – как подсчитать срок беременности?
Часто от будущих мам можно услышать вопрос: а существует ли официально в медицине такой срок как 1 неделя беременности? С какого момента ведётся подсчёт начала вынашивания ребенка? Научно известно лишь два подхода. Первый из них – акушерский, второй называется эмбриональным.
| Акушерский отсчёт срока | Начало беременности отсчитывается от первого дня последней менструации женщины. Этот метод стал основополагающим по той причине, что установить точный срок зачатия даже лабораторным путем невозможно, особенно при регулярной половой жизни. Подход очень понятен и прост, его единственный минус – в противоречивом понятии «первая неделя беременности», ведь первая акушерская неделя – это как минимум две недели от момента оплодотворения. |
| Эмбриональный отсчёт срока | Данный подход гласит, что беременность наступает на 14-16 день цикла. В середине цикла наступает овуляция, т.е. яйцеклетка готова к оплодотворению. Эмбриональный подсчет считается более точным, но он имеет весомый минус – определить момент наступления овуляции довольно сложно из-за индивидуальных особенностей организма женщины. |
Традиционно в женской консультации срок беременности врач определяет по первому дню последних месячных. Если к вышеупомянутой дате прибавить 7 календарных дней, определится день предполагаемого зачатия. Акушерский отсчёт срока охватывает полный срок беременности (40 недель), эмбриональный же всего 38 недель. В женской консультации все сроки подсчитываются исключительно акушерским методом.
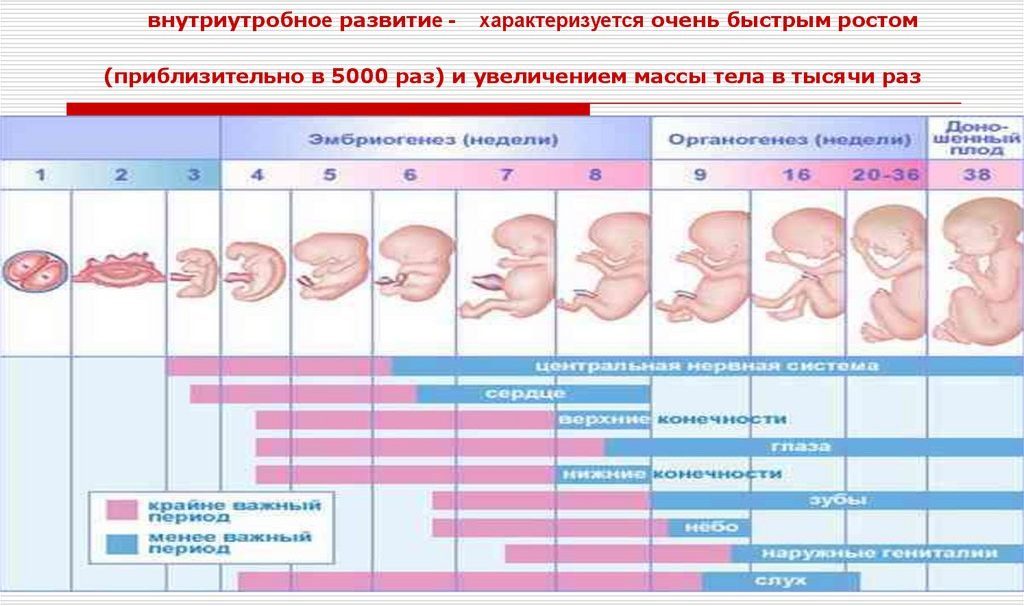
Важно! Выяснять точную дату зачатия не имеет смысла, и погрешность в 1,5 недели вполне допустима. Внутриутробное развитие ребенка нередко отклоняется от общепринятого графика, и задача врача – следить, чтобы у эмбриона не было лишь грубого отставания от средних сроков развития.
Факторы риска
На этом сроке по-прежнему есть риск замершей беременности и самопроизвольного выкидыша. Если вы заметили какие-то неполадки со здоровьем, например тянущие боли в животе одновременно с коричневыми или кровянистыми выделениями, сразу обращайтесь к врачу, потому что такие симптомы на 8 – 9-й неделе беременности указывают на высокую вероятность выкидыша. Своевременное вмешательство специалиста может предотвратить гибель ребенка.
Иногда кровянистые выделения вызваны эрозией шейки матки или какими-либо новообразованиями. В любом случае нужно как можно быстрее обратиться за квалифицированной помощью.
Также вас должно насторожить появление ярко-желтых или зеленых выделений на 9-й неделе беременности, особенно если они сопровождаются резким неприятным запахом, зудом или дискомфортом в половых путях. Все это говорит об инфекционном заболевании, и без медицинской помощи здесь не обойтись.
Нередко в этот период наблюдается анемия. С увеличением объема крови количество разных ее компонентов меняется неравномерно, отсюда и возникает дефицит гемоглобина. Анемия может быть причиной слабости, головокружений и обмороков. Чтобы предотвратить подобные проблемы, регулярно сдавайте общий анализ крови: только так вы сможете диагностировать анемию еще до того, как низкий гемоглобин начнет негативно влиять на здоровье вашего малыша. Также общий анализ крови позволит выявить бессимптомные воспалительные процессы в организме, которые могут навредить ребенку, когда длится 8 – 9-я неделя беременности.
Рекомендуемые ограничения для будущих мам
Шанс определить беременность на 100% в начале первого месяца минимальный, поэтому еще на этапе ее планирования женщине следует придерживаться определенных правил:
- отказаться от вредных привычек (курения и употребления алкогольных напитков);
- при необходимости приема медпрепаратов нужно обратиться к врачу для оценки их риска для будущего ребенка;
- исключить контакты с сильнодействующей бытовой химией;
- постараться не делать рентген, особенно в области живота и таза;
- реже посещать места большого скопления людей;
- принимать витаминные комплексы для беременных (только после согласования с врачом);
- отложить полеты на самолете или длительные поездки в поезде, т.к. вибрация, простудные или инфекционные заболевания опасны для эмбриона.
Если наступление беременности подтвердилось, чем быстрее женщина начнет придерживаться описанных правил, тем меньше вероятность проблем со здоровьем у нее и у малыша.
Питание
Формирование плода напрямую зависит от того, будет ли он получать из организма мамы достаточное количество полезных веществ и витаминов.
Беременной следует отказаться от перекусов, фастфуда, соблюдать принцип здорового питания: сбалансировать рацион, добавить достаточное количество овощей, фруктов. Жареные блюда заменить вареными или тушеными, приготовленными на пару.
Первый месяц беременности – период, когда формируется центральная нервная система плода. Чтобы процесс протекал правильно, нужна фолиевая кислота. Ее можно принимать в таблетках, употреблять печень, рыбу, бобовые.
Беременность часто сопровождается анемией. Для профилактики нарушения лучше добавить в рацион продукты с высоким содержанием железа: мясо, яйца, говяжью печень. Если анализ крови показал низкий гемоглобин, можно принимать железо отдельно или в комплексе витаминов.
Что поможет снизить дискомфорт и характерные для беременности симптомы:
- При тошноте и рвоте – принимать витамин В6, употреблять ромашковый или имбирный чай;
- При возникновении икроножных судорог – принимать препараты магния или кальция;
- При запоре – скорректировать набор продуктов, употребляемых в пищу.
Если изменения рациона питания не приносят желаемого результата, для нормализации состояния можно использовать пищевые добавки с клетчаткой (например, пшеничные отруби).
Нельзя заниматься самолечением, все медпрепараты, витамины, БАДы можно принимать только после консультации с врачом-гинекологом.
Обратите внимание на свое эмоциональное состояние при беременности. Заботясь о себе, о своем образе жизни, вы заботитесь о своем малыше
Старайтесь полноценно отдыхать, больше гулять на свежем воздухе, высыпайтесь. Результатом правильного подхода к беременности будет здоровый и крепкий малыш.
Цель проведения УЗИ в I триместре
Необходимость проведения УЗИ в указанные сроки первого триместра продиктована следующими показаниями:
- подтверждение факта беременности;
- установление маточной или внематочной беременности;
- определение количества плодных яиц (выявление многоплодной беременности);
- оценка размеров и роста, а также строение плодного яйца и эмбриона;
- подтверждение/опровержение пузырного заноса или опухоли внутренних половых органов, влияющих на течение беременности;
- оценка жизнедеятельности плода;
- исследование экстраэмбриональных структур (амнион, хорион и желточный мешок);
- выявление осложнений настоящей беременности (угроза прерывания или начавшийся выкидыш).
Важно! Результаты УЗИ, проведенного ранее 11 недели могут быть интерпретированы ошибочно
Начнём с того, что нужно знать о родах будущим родителям?
Как только вы узнали, что беременны, у вас появляются мысли о том, что же вам нужно знать о родах? Особенно этим вопросом задаются женщины, которые ожидают свои первые роды.
Главное помните, что роды – это физиологический естественный процесс, который может протекать безболезненно, в комфорте и покое. Не нужно переводить опыт мамы, бабушки или подруг на себя – это их опыт, а не ваш.
Позитивный настрой на природные роды – это уже огромный успех в рождении здорового ребенка.
Начинаться родовая деятельность может с тренировочных схваток. Начиная с 32 недели беременности, 10-12 раз в день матка сокращается, однако никакой боли нет. Почему это происходит? Всё просто. Матка – это мышечный орган, который должен выполнять тренировочные упражнения перед серьезным соревнованием. Шейка матки во время тренировочных схваток не открывается, и только настоящая родовая деятельность может ее открыть.
Роды имеют 3 периода:
- первый период – схватки;
- второй период – потуги;
- третий период – последовый или рождение плаценты (послед).
Продолжительность родов у каждой женщины может быть разной. Более того – даже у одной женщины, если она рожала не одного ребенка – продолжительность родов отличается. У перворожденной женщины роды могут длиться 12-14 часов, а при повторных родах – 6-8 часов. Поэтому не стоит беспокоиться, а лучше обоим будущим родителям набраться терпения и довериться врачу, который будет вести ваши роды.
Возможны 2 варианта начала родов:
- отхождение околоплодных вод,
- или появление схваток (схваток).
Если у вас отошли воды, сразу сообщите об этом своему врачу и позвоните в роддом, и в течение 2 часов приезжайте в роддом.
Если у вас схватки начинаются каждые 7-10 минут – это также звоночек о том, что уже нужно ехать в роддом, поскольку у вас начинается первый период родов.
Во время схваток вы можете принимать любое положение тела. И не просто можете, но и должны! Ориентируйтесь при этом на свои ощущения.
Не стоит забывать о дыхании в родах. Оно особенное – «брюшное». Для того чтобы научиться так дышать, следует потренироваться заранее. Положите ладонь на живот и сделайте вдох через нос так, чтобы живот поднялся вместе с ладонью, а выдыхать воздух нужно через рот, сложив губы трубочкой. Это нужно для того, чтобы увеличить сопротивление выдыхаемому воздуху.
И важно помнить, что тандем пациента и врача в родах – это залог успеха. Особенно важен период потуг
Выполняйте поочередно то, что говорит вам врач и ваша потуга будет максимально эффективной.
Диагностика и лечение
Для выяснения причины боли и высыпаний женщине назначают:
- УЗИ молочных желез, выявляющее мастит, воспалительные процессы и опухоли.
- Бакпосев выделений из железы. Исследование позволяет обнаружить возбудителя, вызвавшего болезнь, и провести тест на чувствительность к антибиотикам.
- Анализы на гормоны – поскольку функция молочной железы связана с эндокринной системой, женщине назначаются анализы на пролактин, гормоны щитовидной железы, надпочечников, половые.
- Кровь на онкомаркеры СА 15–3, СА 27–29 сдается при подозрении на рак Педжета.
При лечении заболеваний применяются:
- Местные препараты, снимающие боль, воспаление и уничтожающие инфекцию.
- Антибактериальные средства, используемые в таблетках и уколах. При их применении в период грудного вскармливания молоко нужно сцеживать. Кормить ребенка можно будет только по окончании антибиотикотерапии.
- Противогрибковые лекарства, назначаемые при молочнице внутрь и наружно.
- Противовоспалительные и гормональные препараты, применяемые для лечения экземы и других кожных патологий.
- Общеукрепляющие и иммуностимулирующие средства, усиливающие естественную защиту организма.
- Удаление папиллом с помощью лазера. Процедура избавляет от наростов, не оставляя следов на груди.
При обнаружении злокачественной опухоли проводится операция с удалением патологического очага или всей молочной железы. При распространенном раке в дальнейшем назначаются химиотерапия, лучевое и гормональное лечение.
Советы для будущих мам
Скоро все естество женщины наполнится изнутри светом зарождающейся новой жизни. Потому примите меры по сохранению своего не менее драгоценного здоровья и заботьтесь о нем как никогда. Зная о том, что недопустимо в первую неделю беременности вы застрахуете и себя и свой плод от негативных последствий.
Постарайтесь избежать попадания всевозможных ядов в свой организм. Исключите на первых неделях беременности никотин и алкогольные напитки, даже казалось бы безобидные.
Если вы вынуждены пить таблетки, то они должны приниматься только с согласия вашего лечащего врача. Изменения, происходящие в организме, и некоторые лекарственные препараты в ряде случаев просто несовместимы, а значит и недопустимы. Иначе результаты будут самыми непредсказуемыми и, к сожалению, не в пользу ни мамы, ни ребенка.
Также нужно избегать рентгеновской процедуры облучения по органам брюшной полости. Это может быть возможным только в крайних случаях.
В эти дни следите за своим эмоциональным состоянием. Возможные изменения нервной системы, даже незначительные, могут оказать не слишком хорошую услугу. Будьте готовы к стрессовым ситуациям и старайтесь не реагировать на них. Уходите от ссор, не расстраивайтесь по пустякам
Лучше уделите внимание своему супругу. Ему ох, как будет трудно, когда будущий малыш даже долгожданный и любимый станет самым главным объектом нежности, заботы и внимания
Секс в первые недели беременности даст возможность и вам расслабиться, и с мужем укрепить отношения.
Недопустим контакт с больными, особенно инфекционно зараженными. Не находитесь на сквозняках, тепло одевайтесь в холод, чтобы не заболеть простудой или не дай Бог гриппом. Это на первых неделях нежелательно, если не сказать – недопустимо!
Также для укрепления своего иммунитета нужно принимать витамины, правильно и полноценно питаться, отдавая предпочтение овощам и фруктам, злакам и молочной продукции. Употребляйте продукты с фолиевой кислотой, предотвращающей врожденные дефекты. Она поможет плоду нормально развиваться.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Результаты теста на беременность
В зависимости от вида теста на беременность, форма выдачи результата может отличаться. Если используется обычный тест на беременность, то данные, свидетельствующие о результате, будут в виде 1 или 2 полосок на тесте, в зависимости от его результата. Если тест проведен правильно, то в контрольной зоне появится цветная полоска. О наличии или отсутствии беременности можно узнать из второй зоны – зоны теста. Самые современные варианты тестов используют цифровые данные, то есть на самом тесте, на его маленьком экране, появляется надпись, указывающая на результат теста.
Тест на беременность может дать следующие результаты:
- положительный – и в контрольной, и в тестовой зоне появились полоски (женщина беременна);
- отрицательный – полоска в контрольной зоне появилась, а в тестовой нет (женщина не беременна);
- ложноположительный – положительный тест при отсутствии беременности, если уровень ХГЧ повышен по другой причине;
- ложноотрицательный – уровень ХГЧ находится ниже уровня чувствительности теста или тест проведен еще до повышения уровня ХГЧ, при этом беременность уже наступила;
- не действителен – если в контрольной зоне полоска не появляется, значит, тест проведен неверно, полоска недостаточно пропиталась мочой.
Результат цифрового теста на беременность может выдать следующие варианты:
- положительный – появляется надпись «беременна» или знак «+», а также цифры, указывающие количество недель беременности (1 – 2 недели, 2 – 3 недели, более 3 недель);
- отрицательный – появляется надпись «не беременна» или знак «–».
Причины ложных результатов теста на беременность
Ложноположительные результаты | Ложноотрицательные результаты |
|
|
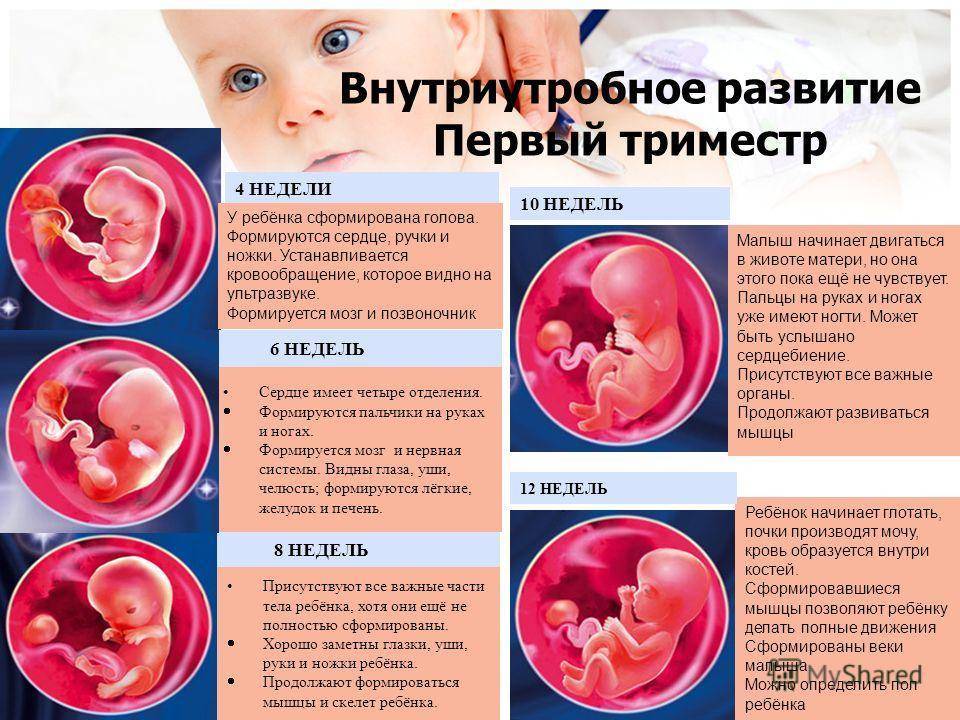
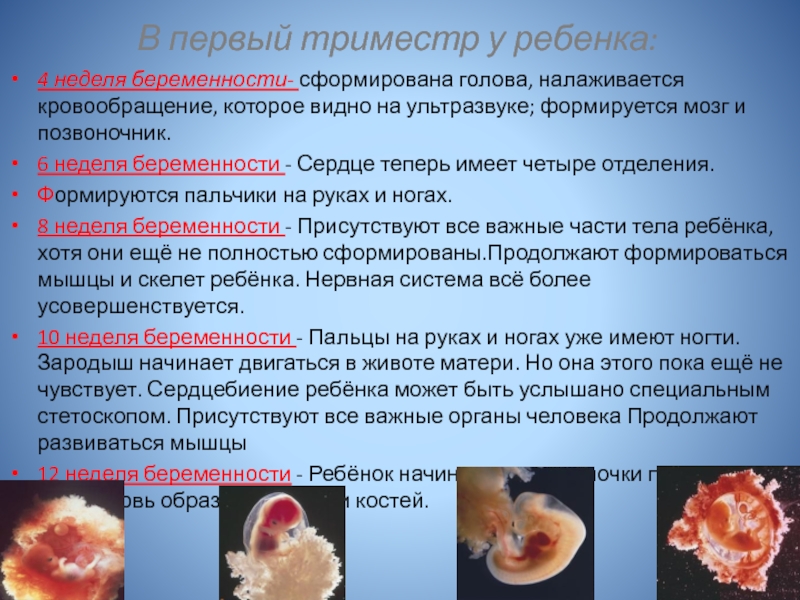
Первый триместр
После того, как женщина сделала анализ на уровень ХГЧ в крови первый раз, сразу после задержки месячных, уровень гормона будет повышен. В большинстве случаев врач скажет пациентке: сдайте кровь еще раз. Концентрация вещества в крови беременной женщины будет постоянно повышаться, в то время как при ложноположительном результате будет меньше или останется на прежнем уровне. Вначале первого триместра, когда женщина находится в интересном положении, уровень гормона ХГЧ в норме составляет 50–300 мЕд/мл.
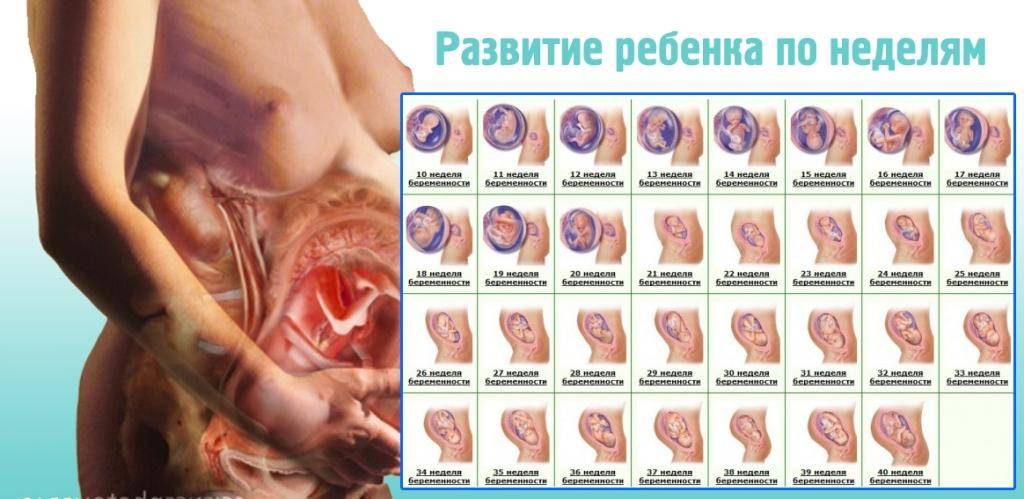
К 4 неделе первого триместра уровень гормона поднимается до 1500–5000 мЕд/мл. Плод стремительно растет и набирает вес. На 5 неделе показатель может увеличиться до 30000 мЕд/мл. К середине триместра, с 8-9 недели будущая мама становится на учет в женской консультации и проходит медицинское обследование. Также изучается гормональный фон. Уровень ХГЧ в крови при этом составляет уже 20–100 тысяч мЕд/мл. На этом этапе происходит формирование половых органов и, если это мальчик начинается выработка тестостерона. В конце первого триместра матка увеличивается в размерах, и малыш продолжает расти, в это время эмбрион уже умеет зевать. Будущая мама набирает от 1 до 2,5 кг веса, а концентрация гормона на 11-12 неделе составляет 20–90 тысяч мЕд/мл.
Развитие малыша на 1 неделе беременности
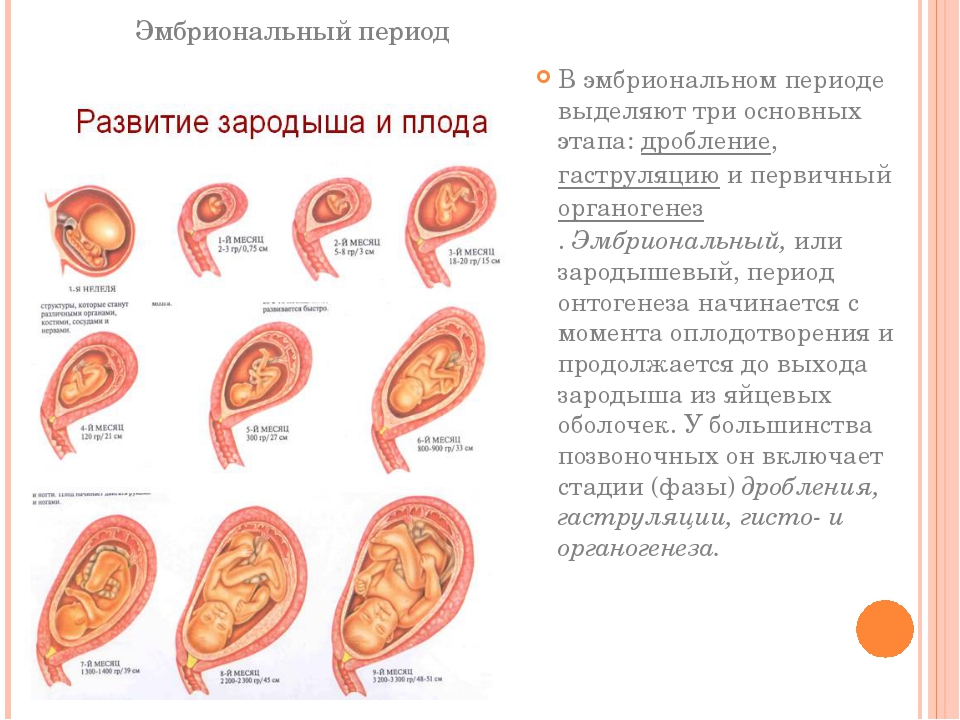
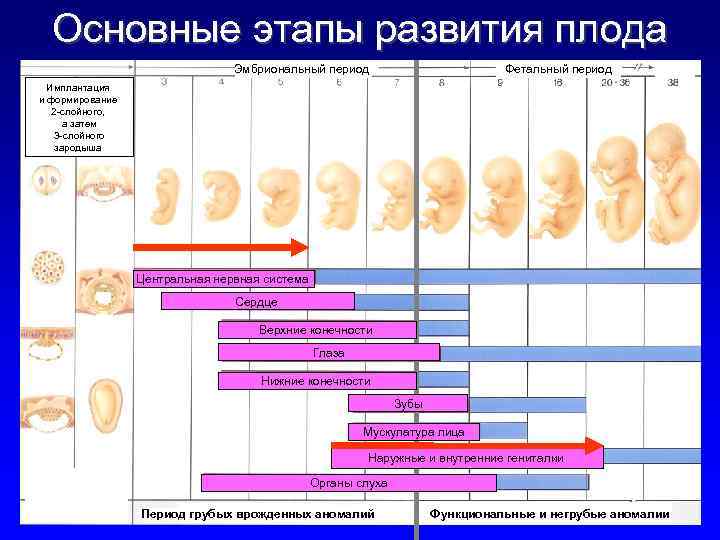
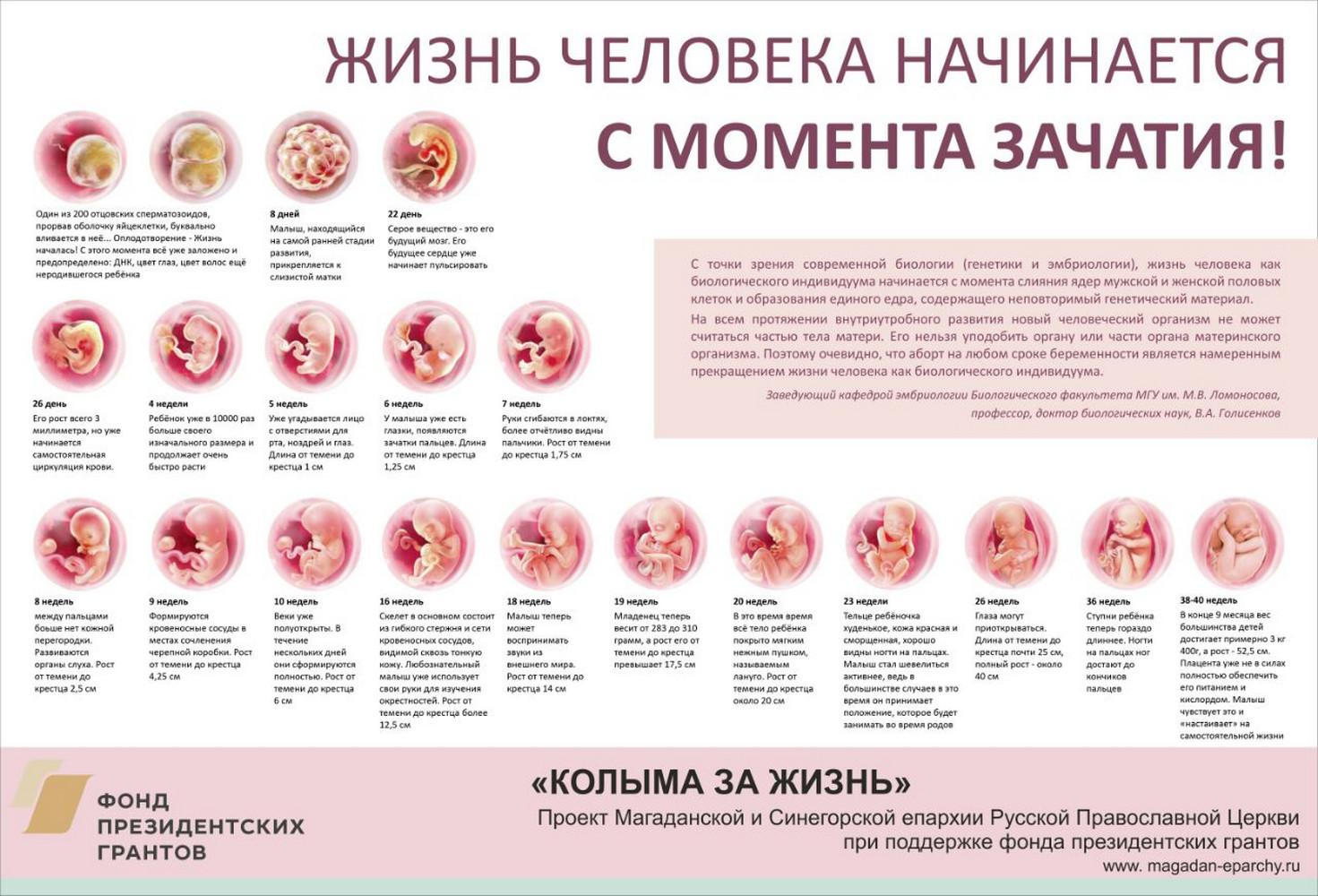
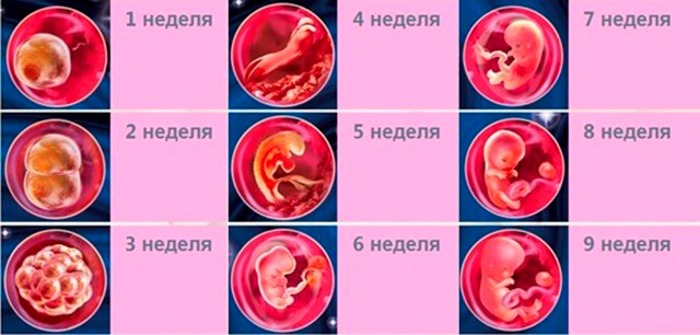
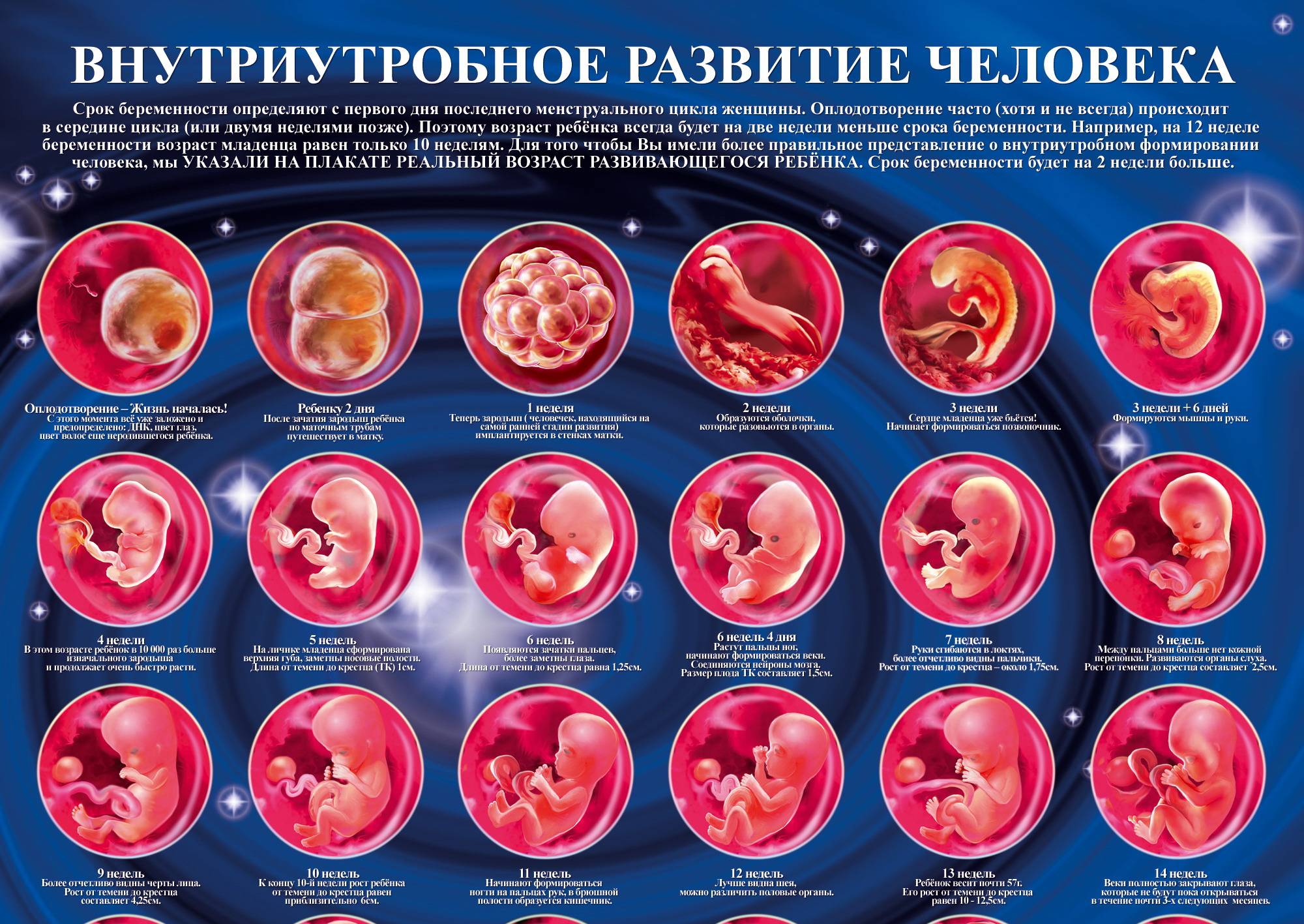
Учитывая, что срок 1 неделя, беременность ёще фактически нельзя назвать наступившей, поэтому об эмбрионе еще не идет и речи. Лишь спустя 2-3 недели врач сможет установить, что плодное яйцо действительно есть, оно благополучно прикрепилось и на стенке матки образовалось куполообразное выпячивание. Пока же главным признаком свершившего оплодотворения можно считать лишь возникающее в 1/3 случаев особое явление — имплантационное кровотечение. Оно проявляет себя на 5-7 день с момента зачатия как слегка мажущее кровянистое выделение.
Рассматривая эмбриональный и акушерский подсчеты, эмбриона как такового ещё в материнской утробе нет. Начинается деление клеток зародыша, и первую неделю своего существования он проводит в пути – медленно, но верно продвигается в матку по маточным трубам. Как только он достигнет цели, то прикрепится к одной из слизистых стенок, где совсем скоро образуется связь с мамой в виде пуповины и ветвистого хориона.
Важно! Маленький будущий человечек уже сейчас обладает наследственными признаками — от матери и от отца. Как и в чем это проявится – пока неясно, но уже на первом УЗИ вы сможете познакомиться с вашим крохой поближе, сделав памятное фото со скрининга
А пока в этот важный для беременности период женщине стоит беречься инфекций, переживаний, больше времени уделять на отдых и сон.
Внешние изменения и субъективные ощущения по неделям
Гинекологи предупреждают, что все представительницы прекрасного пола переживают этот особый период по-разному. Спрашивая у более опытных знакомых, как понять, что уже беременна, женщина нередко сталкивается с противоречивыми описаниями. Определять сам факт наличия беременности и ее срок «по ощущениям» не стоит. Однако можно проследить некоторые закономерности:
- 1 неделя беременности: возможны перепады настроения, «предчувствие, что все получилось»;
- 2-3 недели: болезненность внизу живота, грудь становится более чувствительной, настроение быстро меняется;
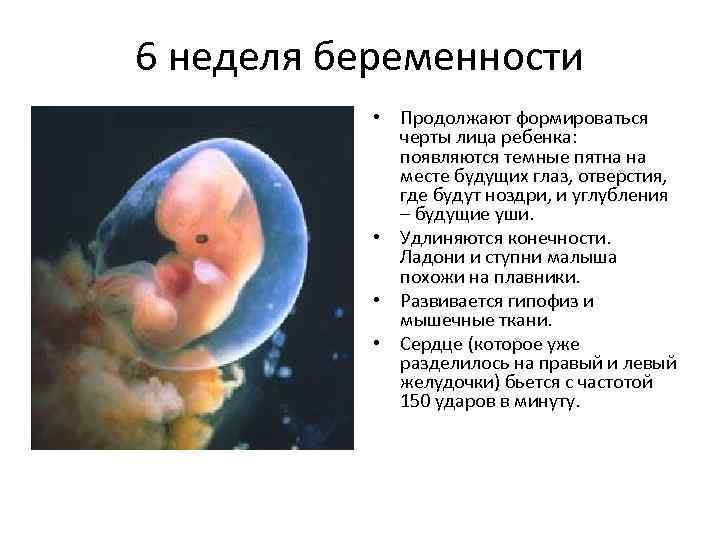
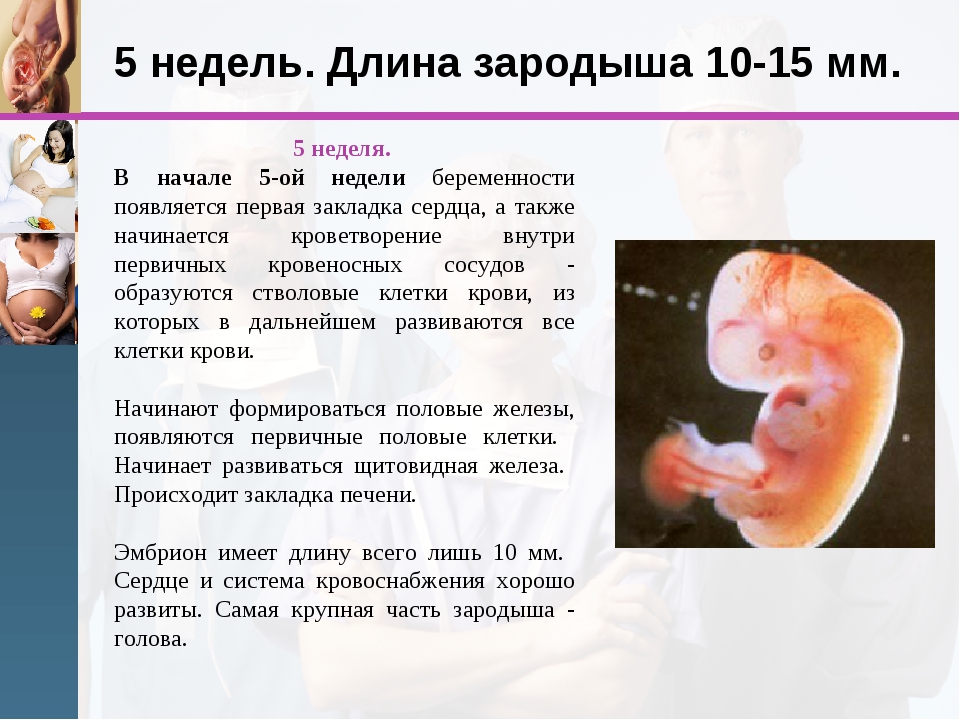
- 4 неделя: задержка менструации, чувство усталости, сонливость, тянущие боли внизу живота, околососковые кружки темнеют;
- 5-6 неделя: появляются симптомы токсикоза – тошнота, растет чувствительность к запахам, мочеиспускание становится учащенным, возможны эпизоды головокружения, повышается температура тела , возможны ощущения, напоминающие ОРВИ.
Говоря о каких-либо необычных или не приятных проявлениях, стоит обратить внимание на следующие:
- Выраженная слабость, головокружение, появление липкого пота;
- Кровянистые выделения из половых путей, могут сопровождаться схваткообразными, ноющими болями;
- Многократная тошнота, рвота, невозможность восполнить потерю жидкости с питьем, нарастание обезвоживания.
При обнаружении одного или нескольких признаков следует немедленно обратиться к врачу: существует опасность для здоровья женщины, возможно прерывание беременности.
Подготовка к УЗИ и методика проведения
Первое УЗИ при беременности может проводиться 2 способами: трансвагинальным датчиком и трансабдоминальным. Для проведения трансвагинального УЗИ особой подготовки не требуется. При проведении ультразвукового исследования трансабдоминальным датчиком необходим полный мочевой пузырь, поэтому беременная должна начать пить чистую воду (не сладкую и негазированную) за 1,5 часа до исследования.
Кроме того, для ускорения наполнения мочевика вечером, накануне исследования, стоит избегать потребления жирных, очень соленых и копченых блюд, а также грубой растительной клетчатки, которая усиливает газообразование и затрудняет проведение УЗИ (капуста, бобовые, редька, черный вчерашний хлеб, отруби и прочие).
Чем меньше срок беременности, тем более наполненным должен быть мочевой пузырь, которой приподнимает матку, находящуюся глубоко в малом тазу.
Методы проведения
Как уже указывалось, УЗИ в 1 триместре проводится 2 способами, либо трансвагинально, либо трансабдоминально:
Трансабдоминальное УЗИ
Женщина укладывается на кушетку и оголяет живот. Врач наносит на переднюю брюшную стенку специальный гель, чтобы трансабдоминальный датчик лучше соприкасался с кожей. Гель не вызывает аллергии и легко удаляется салфеткой. Водя датчиком по животу, врач оценивает необходимые показатели. Во время обследования врач может попросить беременную повернуться на бок, приподнять кулаками поясничный отдел позвоночника или согнуть ноги. Трансабдоминальное УЗИ – абсолютно безболезненный метод.
Трансвагинальное УЗИ
Это более предпочтительный метод исследования в 1 триместре беременности. Женщина должна быть с опорожненным мочевым пузырем. После того, как беременная разденется ниже пояса, ее укладывают на кушетку с согнутыми и несколько разведенными ногами
Специальный датчик в презервативе осторожно вводится во влагалище пациентки. Трансвагинальное УЗИ тоже безболезненное.
Важно! Появление незначительных кровяных выделений сразу после исследования или на другой день после трансвагинального УЗИ считается нормой и не может привести к прерыванию беременности
1 неделя беременности — с чего все начинается?
Первая неделя беременности — самое волнующее и важное время в жизни каждой женщины. Именно от образа жизни и питания в этот период зависит то, как будет происходить развитие плода
В медицине отсчет дня зачатия ведется с первого дня последней менструации. Это связано с тем, что определить точную дату зачатия довольно сложно. Ведь у каждой женщины овуляция происходит в разные дни цикла, в зависимости от индивидуальных особенностей организма и продолжительности цикла. Именно поэтому гинекологи рекомендуют ориентироваться на акушерский срок, а не эмбриональный.

Длительность нормальной беременности составляет 40 акушерских недель, 280 дней или 10 лунных месяцев.
С медицинской точки зрения, на 1 неделе беременности созревает фолликул — пузырек, наполненный жидкостью, который содержит яйцеклетку. После выхода из оболочки она живет от 1 до 2 суток. Внутренний слой стенок фолликула образует гормоны эстрогены, способствующие восстановлению и разрастанию слизистого слоя в матке для подготовки ее полости к предстоящей беременности.
Спустя некоторое время яйцеклетку оплодотворит сперматозоид (в этом случае произойдет зачатие) или не оплодотворит (в таком случае через несколько недель наступит менструация). Кстати, если вы хотите зачать девочку, то рекомендуется некоторое время воздержаться от интима и за 3-4 дня до овуляции заняться любовью. Это связано с тем, что сперматозоиды, отвечающие за зачатие девочки живут дольше тех, которые способствуют зачатию мальчика. Если же близость произошла во время овуляции или на следующий день после нее, то повышается риск зачатия мальчика.
После того, как сперматозоид проникнет в яйцеклетку, они начнут делиться, а зигота из маточной трубы проникнет в полость матки. Это особая клетка, ведь она содержит генетический материал папы и матери, благодаря которому ребенок приобретет наследственные характеристики обоих родителей.
Прикрепление яйцеклетки к стенке матки происходит на протяжении недели. Если же яйцеклетка прикрепится вне ее, то образуется внематочная беременность, которая опасна для жизни женщины.
Эмбриональный этап — самый важный в развитии будущего ребенка. В это время определяется один или несколько плодов будут развиваться в матке и формируется хорион, который участвует в образовании плаценты.
Как проехать в медицинский центр
Кликните нужный район или метро
г. Москва, Сиреневый бульвар 32а. От метро Щелковская или Первомайская можно добраться пешком всего 10 минут более подробнее можете посмотреть в контактах.
- Телефон для справок:
- +7(495)500-93-90
Из района Измайлово добраться можно следующим образом: Маршрутка 1072 (до остановки метро Первомайская) далее 180 метров пешком.
- Телефон для справок:
- +7(495)500-93-90
Из Гальяново добраться можно следующим образом: Автобус номер 223, Троллейбус номер 23, Маршрутка 583 До остановки “Кинотеатр София”
- Телефон для справок:
- +7(495)500-93-90
От метро Черкизовская добраться можно следующим образом: автобус номер 230, до остановки “11 Парковая улица”
- Телефон для справок:
- +7(495)500-93-90
От метро Преображенская площадь добраться можно следующим образом: Маршрутка 1072 (до остановки метро Первомайская) далее 180 метров пешком.
- Телефон для справок:
- +7(495)500-93-90
От Поселка восточный можно добраться следующим образом: автобусы:283, 300,338, 349, 361 до остановки “11 Парковая улица”
маршрутки:1015, 102, 361, 362 до остановки “11 Парковая улица”
- Телефон для справок:
- +7(495)500-93-90
Признаки беременности и обследования на раннем сроке
При акушерском подсчете срока о признаках беременности пока речи идти не может. Фактически беременность еще не состоялась, и как внешне, так и внутренне наблюдать пока нечего. Если же 1 неделя беременности рассматривается в эмбриональном плане, то этот маленький срок может начать проявлять себя единичными симптомами.
Главный признак того, что беременность произошла – это закрепление оплодотворённой яйцеклетки в маточной полости. Оно сопровождается кратковременным покалыванием в лоне. Женщина обычно узнает об этом, заметив появившиеся скудные выделения с коричневым оттенком, но имплантация может пройти и вовсе безо всяких намеков на состоявшееся событие.
Осмотр врача
Обследование на кресле на условной первой неделе беременности врачом не проводится. Акушерские признаки, говорящие о наличии беременности (увеличение размеров матки, повышение подвижности шейки и т.д.) на столь раннем сроке отсутствуют. Вероятно, что врач посоветует прийти через 3-4 недели, чтобы проследить за ростом матки и поставить женщину на учет, а также назначить необходимые анализы и обследования.
Экспресс-тест на беременность
Самый популярный способ узнать о беременности – провести дома анализ на содержание ХГЧ (хорионического гонадотропина человека) в моче с помощью струйного теста с реагентом. Стоит знать, что даже самые инновационные тесты из аптеки показывают результат не ранее, чем через 14-16 дней с момента полового контакта.
На первой неделе беременности такая проба по сути бесполезна – реагент просто не распознает столь маленькую концентрацию ХГЧ, но попробовать всё же можно. Одними из точных считаются тесты с чувствительностью 25 мМЕ/мл. Проводить тестирование лучше всего с первой утренней мочой, так как за ночь количества гормона в ней становится на порядок выше.
УЗИ на раннем сроке
УЗИ по назначению врача делают на этом сроке в исключительных случаях, например, для контроля при длительном планировании беременности. Сканирование яичников и полости матки проводится на 1 неделе трансвагинальным способом (датчик вводится во влагалище). Ультразвуковая процедура способна уточнить примерные сроки начала овуляции, изменение размеров матки, оценить структуру маточных труб. Большой информативности от исследования в начале беременности ждать не приходится, поэтому без жалоб профилактический осмотр лучше отложить на чуть более поздний срок – до 4-5 акушерских недель.
Показаниями к проведению УЗИ на первых неделях беременности могут быть:
- исследование эндометрия при наличии заболеваний;
- наличие болей внизу живота;
- выявление результата после стимуляции беременности;
- подозрение на беременность, наступившую при наличии внутриматочной спирали;
- наличие маточных кровотечений вне менструации.
Анализ крови на ХГЧ
Один из точных методов ранней диагностики беременности – это анализ крови на количество гормона ХГЧ (хорионического гонадотропина человека). Воспользоваться анализом можно уже тогда, когда домашний тест-полоска еще не показывает результат. Уровень гормона в первые недели беременности удваивается каждые 2 дня, поэтому в срок 1 неделя после зачатия метод может выявить повышение гормона. У женщин не в положении количество гормона будет колебаться в пределах от 0 до 5 мЕд/мл. А у беременных в конце первой акушерской недели он находится в диапазоне от 20 до 150 мЕд/мл.
Обратите внимание! В целом для уточнения срока беременности лабораторное исследование проводится не раньше 4–5 дня задержки менструации, но при желании можно сдать платный анализ.